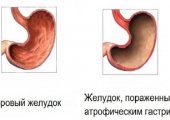
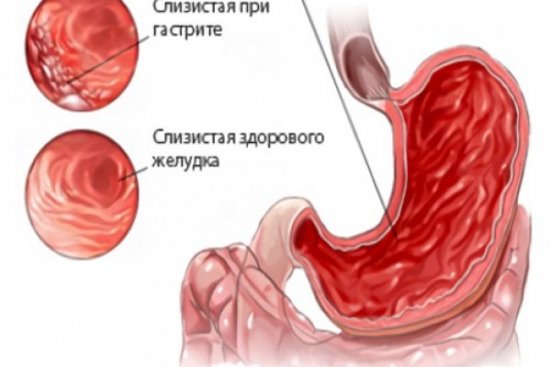
Очаговый атрофический гастрит
Очаговый атрофический гастрит — это хроническое воспаление желудка различной этиологии, характеризующееся истончением слизистой и секреторной недостаточностью. При данной патологии нарушается моторная функция органа, что приводит к затруднению перемешивания пищевого комка. Это заболевание относится к гастриту типа A.
Данная патология при отсутствии лечения приводит к метаплазии эпителия, что является фактором риска появления атипичных клеток и развития злокачественной опухоли (рака). Заболевание протекает преимущественно в хронической форме. Болеют люди разного возраста, включая детей. В процесс чаще всего вовлекается только поверхностный слой органа.
В зависимости от этиологии различают аутоиммунный и инфекционный атрофический гастриты. В первом случае образуются антитела, которые атакуют париетальные клетки желудка. Доля данной патологии от всех атрофических гастритов составляет 10%. Инфекционная форма развивается на фоне проникновения в организм бактерий Helicobacter pylori.
Причины и факторы риска
Известны следующие причины развития очагового атрофического гастрита:
- хеликобактериоз;
- аутоиммунные нарушения;
- панкреатит;
- холецистит;
- энтероколит;
- злоупотребление алкоголем;
- хроническая интоксикация;
- тяжелые инфекции;
- воздействие на желудок гастротоксичных препаратов.
Предрасполагающими факторами являются:
- стресс;
- курение;
- физическое переутомление;
- профессиональные вредности;
- отягощенная наследственность.
Атрофия часто развивается на фоне бактерий Helicobacter. Эти микробы выдерживают кислую среду желудка, приводя к нарушению продукции соляной кислоты и повреждению клеток. Они вырабатывают протеазу, цитотоксин и уреазу. В результате этого ослабляются защитные свойства слизистой желудка. Бактерии наиболее активно размножаются и пилорическом отделе, так как там выше pH.
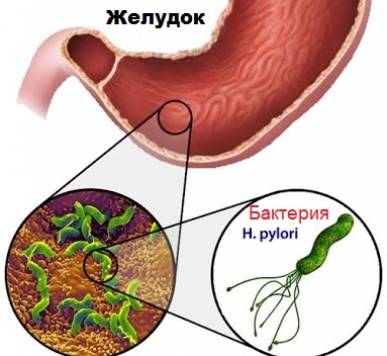
Данные микроорганизмы повреждают мембраны клеток, которые вырабатывают бикарбонаты, муцин и другие вещества. Защитная функция слизистой ослабевает. Бактерии способствуют проникновению в ткани токсичных веществ (свободных радикалов, токсинов). Со временем развивается метаплазия. Это состояние, при котором клетки приобретают нехарактерные свойства.
Основные клинические проявления
Поверхностная форма очагового атрофического гастрита характеризуется длительным течением. Изначально поражается дно желудка, затем тело и другие отделы. На ранних стадиях жалобы минимальны или вовсе отсутствуют. При атрофии слизистой желудка наиболее часто наблюдаются следующие клинические синдромы:
- анемический;
- болевой;
- диспепсический.
Боль выражена слабо. Данный симптом наблюдается не у каждого больного. Боль тупая и возникает после еды. Практически всегда беспокоит тяжесть в эпигастральной области. У людей с атрофическим гастритом нарушается процесс всасывания различных веществ (железа, витаминов). Развивается анемический синдром.
Симптомы обусловлены нехваткой в организме железа, фолиевой кислоты и цианокобаламина. Возможны следующие признаки заболевания:
- сонливость;
- слабость;
- утомляемость;
- бледность кожи и слизистых;
- боль в языке и изменение его цвета;
- нарушение чувствительности в области конечностей;
- сухость волос;
- ломкость ногтей;
- одышка;
- боль в груди;
- жжение во рту.

Симптомы недостатка железа возникают вследствие дефицита соляной кислоты. Последняя участвует в образовании двухвалентного железа. Для поверхностного гастрита характерна диспепсия. Она проявляется тяжестью в эпигастральной зоне, отрыжкой, срыгиванием, изжогой, тошнотой, рвотой, снижением аппетита и диареей.
При внешнем осмотре обнаруживаются налет на языке и отпечатки от зубов. Часто наблюдаются такие симптомы, как гиперсаливация, неприятный запах изо рта и привкус. Признаками заболевания являются снижение веса и быстрая насыщаемость. Отрыжка при гастрите является воздушной. Она возникает вследствие внезапного выхода газов наружу.
В тяжелых случаях наблюдается рвота. После нее боль ослабевает или исчезает. Рвотные массы содержат пищу, желудочный сок, слизь и желчь. Симптомы включают неустойчивость стула. Больных беспокоят диарея и запор. Снижение аппетита при поверхностном атрофическом гастрита может привести к алиментарной дистрофии.
Методы обследования пациентов
Если имеются симптомы воспаления желудка, то необходимо посетить гастроэнтеролога и пройти обследование. Для уточнения диагноза понадобятся:
- ФЭГДС;
- биопсия;
- гистологический и цитологический анализы;
- иммуноферментный анализ;
- анализ крови на бактерии Helicobacter;
- гастрография;
- полимеразная цепная реакция;
- мультриспиральная компьютерная томография;
- внутрижелудочная pH-метрия;
- дыхательный тест;
- УЗИ органов брюшной полости.
С целью определения метаплазии и степени ее выраженности используется специальная панель Biohit. При подозрении на очаговый гастрит обязательно оценивается уровень пепсиногена и гастрина. При необходимости проводится иммунологическое исследование. Лечение очагового атрофического гастрита начинается после осмотра слизистой.
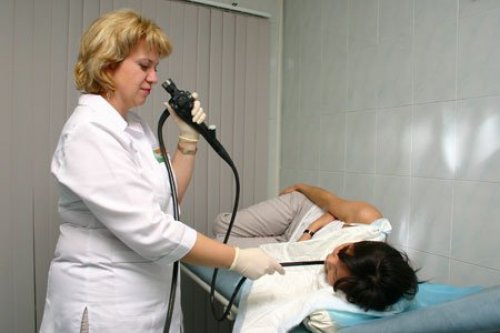
Наиболее простой способ — проведение ФЭГДС. Это эндоскопическое исследование, при котором в желудок вводится тонкий зонд с камерой. Определяется состояние слизистой и складок желудка. Для подтверждения диагноза и исключения рака требуется биопсия. Очень информативна гастрография с введением контраста.
Лечение атрофического гастрита
Пациенты с симптомами воспаления желудка и подтвержденным диагнозом нуждаются в комплексном лечении. Схема терапии определяется, исходя из переносимости лекарства, причины гастрита, возраста больного, уровня кислотности и выраженности метаплазии. Важное место в лечении занимает правильное питание. При обострении назначают диету № 1, а при стихании симптомов — стол № 2.
Основной целью подобного питания является химическое и механическое щажение желудка. Больным необходимо:
- отказаться от газированной воды, острой, жирной, грубой и жареной пищи;
- исключить из меню консервированные продукты, специи, свежие фрукты и овощи;
- отказаться от спиртных напитков;
- выпивать в день не менее 1,5 л жидкости;
- не допускать переедания;
- исключить перекусы;
- питаться 4–6 раз в день;
- принимать пищу в одни и те же часы;
- употреблять пищу в теплом виде.
Диета при очаговом атрофическом гастрите предполагает должную термическую обработку пищи. Рекомендуется употреблять продукты в протертом, отварном, тушеном или полужидком виде. После устранения симптомов при секреторной недостаточности можно включить в рацион блюда, которые усиливают аппетит.
Для устранения боли у людей с поверхностным очаговым гастритом назначаются спазмолитики или холинолитики. Наиболее часто применяются Метацин, Галидор, Но-Шпа, Дротаверин и Папаверин. Лекарства из группы НПВС назначать не рекомендуется, так как они могут спровоцировать появление язвы. Для очаговой формы гастрита характерно нарушение моторики.
Улучшить ее можно с помощью таких препаратов, как Мотилиум и Церукал. При снижении выработки соляной кислоты или ахилии назначаются Абомин и Ацидин-Пепсин. Может понадобиться натуральный желудочный сок. Для коррекции анемии и гиповитаминоза назначаются препараты железа и поливитамины. Очаговую форму атрофического гастрита лечат с применением ферментов. Они противопоказаны при обострении заболевания.
Применяются Фестал, Креон, Мезим и Панзинорм. Больным рекомендуется пить минеральную воду, кисло-сладкие соки и раствор лимонной кислоты. Если имеются очаги атрофии, то могут понадобиться обволакивающие препараты. В стадию обострения может назначаться Де-Нол, Улькавис или Эскейп. Хорошо помогают физиопроцедуры и санаторно-курортное лечение. При выявлении инфекции назначаются антибиотики.
Профилактика атрофического гастрита
Очаги атрофии могут стать причиной развития рака, поэтому лучше всего предупреждать заболевание. Для этого необходимо:
- своевременно лечить хеликобактериоз;
- регулярно мыть руки;
- есть из чистой посуды;
- соблюдать режим питания;
- есть только натуральные и свежие продукты;
- отказаться от острой и грубой пищи;
- готовить еду на пару или запекать;
- питаться часто, но понемногу;
- исключить перекусы;
- не пить газированную воду и кофе;
- не употреблять пищу в горячем или холодном виде;
- отказаться от алкоголя;
- своевременно лечить панкреатит и другие заболевания органов пищеварения;
- не курить;
- чередовать работу с отдыхом;
- не подвергаться стрессу;
- использовать НПВС коротким курсом и в сочетании с блокаторами протонной помпы;
- вести подвижный образ жизни.
Таким образом, атрофическая форма гастрита наиболее опасна в плане малигнизации. Наиболее часто атипичные клетки появляются после 50 лет. Чтобы избежать осложнений, нужно обращаться к врачу при первых симптомах болезни. Самолечение без предварительной консультации нецелесообразно.