Методы лечения варикоза пищевода
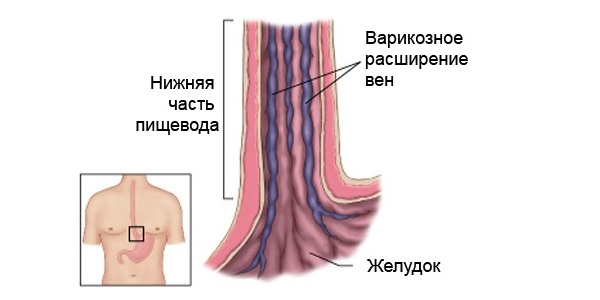
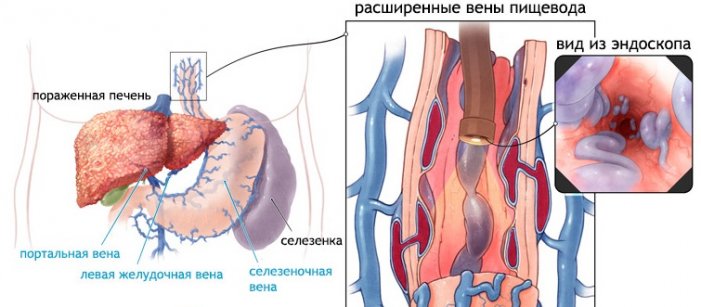
Флебэктазия — варикозное расширение вен пищевода, характеризующееся аномальными изменениями артерии пищеварительной системы. Для рассматриваемого недуга характерны 3 степени. Патологические процессы, протекающие в дистальном или в проксимальном отделе пищевода, чаще свидетельствуют о циррозе печени. Заболевание может осложниться обильными кровоизлияниями.
Этиология и патогенез недуга
Для варикозного расширения вен пищевода классификация характерна следующая:
- патология пищевода 1 степени характеризуется увеличением диаметра вен (три мм);
- при второй степени размер артерий 3–5 мм в диаметре;
- патология пищевода 3 степени определяется размером вен (диаметр более 5 мм);
Артериальное расширение пищевода обусловлено его анатомической связью с системой воротной веной, а также селезенкой и другими органами желудочно-кишечного тракта. Флебэктазия развивается на фоне заболеваний, приводящих к закупорке венозных сетей и формированию коллатералей и аневризм.
Существует врожденный и приобретенный варикоз пищеварительной трубки. Первый недуг встречается реже второго заболевания. При приобретенном варикозном расширении вен в пищеводной трубке мешковидные артериальные расширения значительно увеличены.
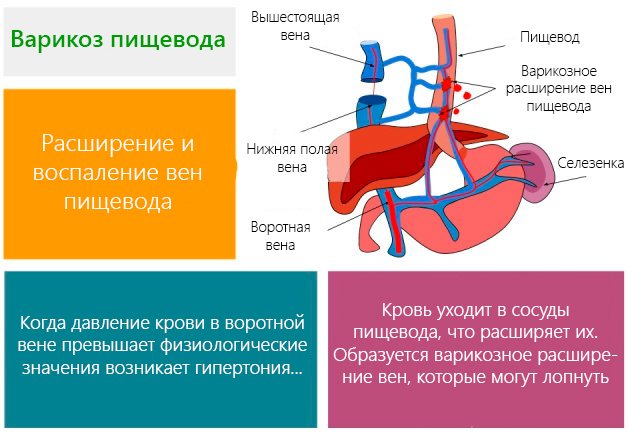
Специалисты выделяют следующие причины артериального расширения пищевода:
- варикозное расширение вен пищевода в нижнем отделе возникает при застое в воротной вене печени, возникающем из-за цирроза печени или тромбов;
- проявление патологии в верхнем отделе происходит по причине формирования злокачественного зоба в воротной вене;
- артериальное расширение пищевода иногда вызвано синдромом Рандю-Ослера или ангиомой пищеварительных путей.
Заболевания, приводящие к ВРВП:
- нарушения циркуляции, вызванные синдромом Банти;
- атрофический цирроз Лаэннека;
- хронический лимфолейкоз.
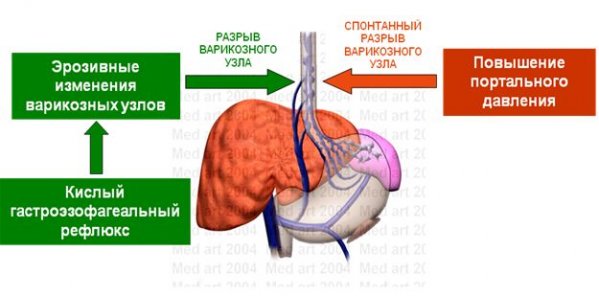
Нарушение целостности увеличенных вен может быть связано с незначительным внутренним или внешним давлением. Основные причины разрыва сосудов:
- потуги и физическое напряжение;
- поднятия тяжестей;
- приступы гипертонии;
- проявления лихорадки.
Клиническая картина
Нарушение в сосудистой системе желудочно-кишечного тракта сопровождается кровотечениями. Они могут возникать из-за повреждений сосудов пищевода или основной артерии, которые могут быть спровоцированы:
- острыми предметами, попавшими в пищевую трубку;
- распадающимися опухолевыми образованиями;
- разрывами крупных сосудистых узлов;
- открытыми язвами;
- обследованием при помощи эзофагоскопа.
Чаще разрушаются сосуды стенок пищевода. Кровотечение из варикозно-расширенных вен пищевода может повторяться и без причины. Такое явление может проявляться без симптомов. Обильные кровоизлияния могут привести к летальному исходу в 4 случаях из 5.
Как протекает варикозное расширение вен пищевода при циррозе печени? Цирроз печени — заболевание хронического типа, определяющееся разрушением печени из-за роста соединительных тканей и нехватки паренхимы. Болезнь выражается нарушением всех функций печени и портальной гипертонией. Главные причины развития патологии у взрослых:
- злоупотребление спиртным;
- гепатиты вирусного происхождения, относящиеся к группе В;
- гепатотоксичные препараты и другие фармацевтические средства (Метотрексат, Изониазид);
- генетические отклонения (галактоземия, дефицит бета1-антитрипсина, гепатоцеребральная дистрофия, гемохроматоз).
Застойный цирроз печени проявляется вследствие длительного течения сердечной недостаточности и развития патологических изменений в венозной системе печени. Фетальный гепатит у детей является врожденным, поэтому развивается антенатальный период. Провоцирующий фактор недуга — вирусные инфекции, попавшие в организм беременной женщины. В этом случае плод заражается через плаценту. Инфекции, вызывающие детский цирроз печени:
- цитомегалия;
- краснуха;
- герпетическая инфекция;
Проявления флебэктазии
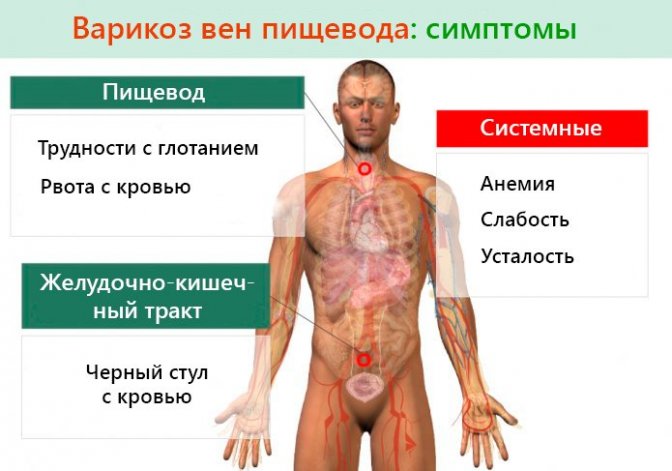
Клинические проявления и течение заболевания зависят от причины развития патологического состояния. Чаще болезнь активно прогрессирует, но на начальной стадии симптомы отсутствуют. Клиника недуга проявляется после возникновения кровоизлияния. При динамичной прогрессии болезни за 3–5 дней у больного возникают давящие ощущения или тяжесть в груди, что относится к явным признакам обильного внутреннего кровоизлияния. Постоянная кровопотеря, даже незначительная, вызывает гипохромную анемию, симптомами которой являются:
- общая слабость;
- одышка;
- не наблюдается естественный цвет кожи;
- явная потеря веса.
При медленном развитии болезни человек долго остается в неведении. К признакам кровотечения опасного для жизни относятся:
- неприятные ощущения в горле;
- соленый или кислый привкус в полости рта;
- тошнота;
- рвота с кровью темного или алого цвета;
- слабость;
- потеря ориентации с последующим обмороком.
Диагностика заболевания
Для выявления варикозного расширения вен пищевода используется фиброэзофагоскопия, позволяющая установить точную причину возникновения патологических изменений. Данный вид обследования дает возможность определить степень увеличения вен и наличие внешнего фактора. При помощи этого метода диагностики можно предугадать разрыв аневризмы. Сильные кровотечения осложняют диагностику посредством фиброэзофагоскопи.
При подозрении у пациента варикоза пищеварительной трубки рекомендуется провести общий анализ крови, позволяющий определить уровень тромбоцитов, группу и резус-фактор. Такие данные имеют определяющее значение при обнаружении заболеваний печени. Показано проведение перекрестной пробы (для определения совместимости 6 доз эритроцитов). Лабораторные исследования включают в себя функциональные печеночные тесты и активированное частичное тромбопластиновое время.
Диагностика болезни проводится при помощи следующих инструментальных методик:
- рентгенографии пищевода;
- эндоскопии мышечной трубки желудочно-кишечного тракта;
- эзофагогастродуоденоскопии.
Эндоскопическое лигирование варикозно расширенных вен пищевода проводится следующим образом: пациент ложится на левый бок, открыв рот. В ротовую полость помещают специализированное устройство — расширитель. Дыхание и сердечный ритм находятся под контролем приборов.
В процессе диагностики участвует трубка, предназначенная для вывода слюнной жидкости. При необходимости организм обогащается кислородом через нос. В орган через ротовую полость вводится эндоскоп с маленькой камерой и лампой на конце (для освещения области). Расширение органа проводится путем подачи воздуха. Затем устанавливают петли. Патологическая область ткани всасывается в камеру. На основе полученных данных назначается соответствующее лечение.
Методы терапии
Главные цели лечения болезни:
- компенсация гиповолемии;
- подавление геморрагического шока.
Пациентам с дисфункцией свертываемости крови рекомендуется проводить внутримышечно до 2 доз плазмы и витамина К. Если выявлено расширение пищевода 1 или 2 степени, лечение включает в себя эндоскопический гемостаз. Эндоскопическое прошивание артерий более действенно, чем терапия с использованием инъекций. При этом Октреотид способствует улучшению висцерального сосудистого сопротивления (путем ингибирования выброса соответствующих гормонов).
Препарат является наиболее подходящим из группы для терапии пищевого варикоза. При рецидивирующих кровотечениях применяется внутривенно раствор из кальция хлорида и Викасол внутримышечно. Если вышеописанное лечение не дает результатов, а болезнь прогрессирует, проводится срочное трансюгулярное внутрипеченочное портосистемное шунтирование (TIPS), позволяющее понизить портальное давление, приостановив кровоизлияние.
Проведение процедуры: под рентгеновским наблюдением металлический проводник вводится в печеночную паренхиму, попадая в портальный кровоток. Выводной канал увеличивается, а с помощью баллонного катетера и металлического стента проводится шунтирование из портального кровотока в вены печени. Большое значение имеет величина стента. Если он будет очень широкий, может возникнуть энцефалопатия печени вследствие стремительного сброса крови. Маленькие стенты имеют свойство закупориваться. Хирургическое портокавальное шунтирование является более опасным методом переброса крови. Оно увеличивает вероятность смерти больного.
Лечение при помощи резиновых раздувающихся зондов помогает в борьбе с обильными внутренними кровотечениями. Приспособление действует как зажим для пораженной артерии. Некоторые зонды применяют для блокады язв желудка. С использованием данных приспособлений можно омывать стенки пищевода или желудка водой, что может приостановить кровь. Применение препаратов, повышающих артериальное давление, противопоказано. При повреждении крупных сосудов необходимо немедленное оперативное вмешательство.
Режим питания
Диета при варикозном расширении вен пищевода позволяет организму вовремя избавляться от лишней жидкости, избежав повышения давления в венах. Рекомендуется включать в рацион продукты, богатые витамином Е, С. С помощью биофлавоноидов препятствуется образование тромбов. Данные элементы находятся в вишне и черешне.
Рутин снижает проницаемость и ломкость мельчайших сосудов, которая присутствует в составе грецких орехов, лимонов, апельсинов. Вещества, способствующие выработке эластина, находятся в таких продуктах, как мидии, омары, кальмары. Растительная клетчатка, необходимая для очищения организма, присутствует в овощах, фруктах и отрубях.

Любая диета должна сопровождаться обильным питьем (не меньше 2 л в сутки). Соки оказывают положительное воздействие на сосуды.
Если болезнь сопровождается циррозом, тогда показана другая диета. Рекомендуется отказаться от следующих продуктов питания:
- хлебобулочных изделий и свежей выпечки;
- жирного мяса или рыбы;
- консервированных или копченых продуктов;
- жареных, острых и соленых блюд;
- грибных супов и бульона;
- жирных кисломолочных продуктов;
Прогноз недуга
Примерно в 80% случаев кровь останавливается неожиданно. Но статистика показывает, что при варикозном расширении вен пищевода наблюдается высокий уровень смертности (более чем в половине случаев). Летальный исход зависит не от интенсивности кровотечения, а от сопутствующих болезней печени. Пациенты погибают при тяжелых формах печеночной недостаточности. Если у пациента здоровая печень, тогда его можно спасти.
В некоторых случаях специалисты назначают лечение на постоянной основе. Если существует высокий риск рецидива после терапии, тогда показано постоянное наблюдение пациента у гастроэнтеролога. Если возникло кровотечение, необходимо вызвать скорую помощь. После его остановки пациент лечится у гепатолога либо гастроэнтеролога.
Если проблемы с печенью связаны с кардиальным циррозом, требуется консультация кардиолога. Профилактика недуга заключается в предотвращении попадания в пищевод кислой жидкости из желудка. Для этого рекомендуется поднять изголовье кровати на 10 см, отказаться от физических нагрузок, соблюдать диетический режим.