Питание при желчнокаменной болезни и камнях в желчном пузыре
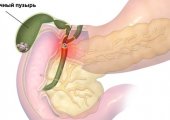
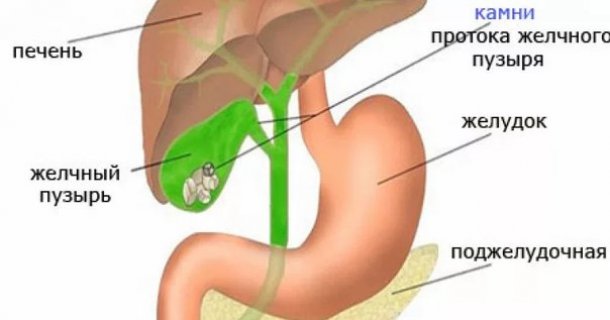
Диета при камнях в желчном пузыре является неотъемлемой частью лечения. Это заболевание характеризуется образованием конкрементов из-за нарушений билирубиновых и холестериновых обменных процессов. Влияют генетическая предрасположенность, заболевания печени, диабет, застой желчи, лишний вес, беременность у женщин и прочее.
Роль играет и несбалансированное питание: дефицит мягких волокон и растительного протеина, избыток углеводов и животных белков. Чтобы предотвратить формирование конкрементов и ускорить выведение песка, требуется подобрать соответствующую диету и следовать ее правилам.
Общие правила питания
Питание при камнях в органе нужно тщательно контролировать. Основная диета — №5. По типу заболевания применяют другие разновидности этого же питания.
Основные принципы диеты следующие:
- Увеличить количество еды, богатой магниевыми солями и содержащей пищевые волокна.
- Уменьшить количество жиров до 75–80 г, причем на вещества животного происхождения приходится 75%, а все остальное — растительное.
- Количество белков должно быть до 75–80 г.
- Уменьшить допустимый объем соли до 8 г максимум.
- Следить за питьевым режимом. В сутки полагается употреблять по 2 л жидкости.
- Перейти на дробное питание. Есть маленькими порциями, но до 6 раз за день. Это устранит застойные явления в органе.
- Еду можно варить, готовить в пароварке либо запекать, но не допускать формирования корки. Овощи нельзя пассировать.
При желчекаменной болезни нельзя допускать ожирения. Если уже имеются лишние килограммы, то придется уменьшать объем жиров до 70 г, а углеводов допускается максимум 300 г в день. Уменьшение веса хорошо отразится на состоянии здоровья при желчнокаменной болезни.
На первой фазе заболевания отсутствуют запреты на различные продукты, но нужно следить за режимом питания, так как прием еды по часам способствует выработке желчи и улучшает работу пузыря.
Если нет обострения, то подойдет умеренно щадящая диета для стабилизации выведения желчи и контроля за уровнем концентрации холестерина. Диета № 5 подходит для этого. Такое питание сбалансировано. Количество калорий в сутки составляет от 2400 до 2600 ккал.

Магниевая диета тоже рекомендуется при камнях в пузыре, особенно если пациент мучается и от запоров, дискинезии. Такое питание тоже основывается на столе №5, но дополнительно нужно употреблять еду, которая содержит магний, например пшено и гречку, отруби. Пойдут на пользу овощи, зелень, ягоды, фрукты и сухофрукты. Все они помогут расщепить конкременты, ускорят выведение желчи, усилят функции кишечника и пузыря.
Но подобная диета противопоказана при гастрите, энтерите, колите, диарее. В период обострения желчнокаменной болезни такое питание тоже запрещено.
Диета в период обострения
При обострении в первый день требуется перейти на полное голодание, что требуется для предохранения пищеварительного тракта от осложнений. В этот день допускается пить неконцентрированный чай, напиток из шиповника. Пойдут на пользу соки, но их полагается разбавлять с водой равными частями.
Со второго дня нужно перейти на диету №5В. Этот вариант стола №5 назначается при воспалительных процессах. Ее рекомендуют при остром холецистите. Требуется исключить любые раздражители. Длительность такой диеты составляет максимум 5 суток.
Количество углеводов нужно ограничить до 200 г. Для этого требуется отказаться от варенья, сахара, меда. Объем протеинов и жиров — по 75–80 г. Подсаливать блюда нельзя. Всю еду полагается перетирать. Подойдет пюре, суфле.
Можно готовить супы со слизистой консистенцией. Каши должны быть вязкими, а не рассыпчатыми, их можно готовить на молоке.
Пойдут на пользу овощные соки и желе, компоты. Постепенно следует вводить отварное мясо, но маленькой порцией и только в измельченном виде. То же касается рыбы. Разрешается творог, сухари. Нельзя добавлять масло. Общая калорийность в сутки составляет 1600 ккал. Обязательно полагается пить по 2 л жидкости.
Затем питание можно расширить. Пациента переводят на диетический стол 5А. После можно переходить к базовому питанию.
При камнях в желчном пузыре часто страдает пищевод, желудок, поджелудочная железа, 12-перстная кишка. Особенно часто развивается дополнительно панкреатит. Чаще всего это касается людей с ожирением. Если одновременно человек страдает и от панкреатита, и от желчнокаменной болезни, то назначается разновидность диеты №5П. В этом случае сильно ограничивается употребление углеводов и жиров. Они создают дополнительную работу для поджелудочной железы.
Придется ограничить вещества экстрактивного типа. Это касается капустного, рыбного, мясного бульона. Овощи, содержащие грубую клетчатку, тоже не подойдут. За счет уменьшения количества углеводов снижается и суточная калорийность. Всю еду нужно употреблять в мелком виде. Готовить только диетическим способом — на пару либо варить.
При холецистите калькулезного типа часто бывают обострения. Требуется хирургическое вмешательство. После процедуры начинается восстановительный период, когда нужно контролировать питание пациента. Спустя половину суток после операции разрешается пить негазированную воду, но только мелкими глотками и не более 0,5 л в день. Со второго дня допускается кефир, неконцентрированный чай без сахара, кисель. Объем — не более половины стакана. Употреблять эти напитки каждые 3 часа.
С третьего или четвертого дня допускается картофельное пюре (жидкое), перетертые супы, белковый паровой омлет, отварная рыба (тоже перетирать), желе. Есть можно до 8 раз в течение дня, но не более 150 г. Из жидкостей разрешены сладкий чай и сок в разбавленном виде, но только из яблок или тыквы.

С 5 дня уже вводят в рацион подсушенный хлеб, галеты. Спустя неделю допускаются овсянка и гречневая каша, вареное мясо (измельчать обязательно). Можно делать пюре из овощей, пить кефир, классический йогурт. В конце пациента переводят на диету 5А, а потом и на стандартную.
После операции может появляться поражение желчных каналов. При холангите и холедохолитиазе конкременты формируются в этих протоках. Появляется желтуха, колики, озноб. В таких случаях требуется стол 5А или В. Полностью убирают продукты, содержащие клетчатку грубого типа, холестерин, эфирные масла. Все, в чем присутствуют экстрактивные соединения, тоже не подходит.
Запрещена еда, из-за которой начинается метеоризм. Пищу нужно употреблять только в протертом виде. Овощи можно употреблять только в виде вареного пюре. Фрукты допускаются только для приготовления киселя или компота. Яблоки можно есть только после запекания в духовке.
После удаление желчного пузыря и при одновременном развитии воспаления поджелудочной железы, дуоденита врач назначает щадящую разновидность стандартной диеты — №5Щ. Длительность составляет 3 недели, пока не прекратятся тошнота, диарея и боли. Затем можно переходить на базовую диету.
Если после такой операции появляются застойные процессы, то назначается диета 5 Л/Ж. Это питание предполагает уменьшение углеводов простого типа и увеличение количества жиров. Причем вещества растительного и животного происхождения должны быть в равном количестве.
Также:
- Допускаются закуски, но их нельзя солить либо добавлять острые ингредиенты.
- Блюда готовить в пароварке или в духовке.
- Разрешаются каши в рассыпчатой консистенции, макароны.
- Фрукты тоже допускаются.
- Овощи рекомендуется запекать.
- Еду можно не измельчать.
- Жарить продукты запрещено.
- Есть нужно мелкими порциями.
Список разрешенных продуктов
Прежде чем приступать к диетическому питанию, необходимо запомнить, что можно есть. В рацион разрешается включать:
- Хлеб пшеничный. При нормальном реагировании организма — даже ржаной. Но продукт нужно употреблять только подсушенный (лучше — несвежий). В противном случае начнется метеоризм. Допускаются бисквиты и бездрожжевая выпечка с мясом, творогом, печенью либо яблоками.
- Овощи и зелень. Капуста (любые виды), кабачки, морковь, баклажаны, огурцы, помидоры, болгарский перец, тыква, зеленый горошек. Из зелени — укроп, петрушка, листовой салат. Из них можно готовить салаты, супы-пюре. Квашеная капуста тоже разрешена, но некислая.
- Орехи, семечки и сухофрукты. Из последних — изюм, чернослив, курага, инжир, чернослив.
- Сладости. Зефир, карамель, пастила, варенье, мармелад, мед. Сахар можно, но лучше — ксилит.
- Макаронные изделия, лапша, в том числе и гречневая.
- Яйца. Можно готовить паровой омлет. Желтки придется ограничить либо убрать из рациона, поскольку они обладают желчегонным действием, имеют в составе много холестерина.
- Супы. Их варят на овощных бульонах. Можно добавлять макароны и крупяные изделия. В рационе рекомендуется постный борщ/щи, молочные супы. Для заправки нельзя жарить овощи.

- Масло. Рекомендуется растительное, но в малом количестве — около 1 ст. л. в сутки. Применяют только для добавки в другие блюда. Сливочное масло разрешено, но максимум 25–30 г в сутки.
- Нежирное мясо (куриная грудка, кролик, телятина/говядина). Можно варить либо запекать в духовой печи. Готовить как кусками, так и фаршем (на тефтели/котлеты).
- Нежирная рыба. Можно готовить на пару, варить, запекать в духовой печи, делать котлеты.
- Нежирная кисломолочная продукция. Подойдет кефир/простокваша, йогурты без добавок фруктов/ягод. Молоко можно только добавлять в другие блюда. Разрешается нежирный творог домашнего приготовления. Его используют для вареников и запеканок. Сметана — только в качестве дополнительного ингредиента к другим блюдам.
- Фрукты/ягоды. Полезнее всего яблоки и бананы. Их употребляют в свежем виде, приготавливают желе, морсы, кисели и компоты. Из фруктов делают и салаты (заправлять кефиром/йогуртом).
- Крупы. Любые, но лучше — рисовая, перловая и овсяная. Из них готовят каши, добавляют в супы или запеканки.
К любым блюдам из мяса и рыбы рекомендуются соусы: овощной, молочный/сметанный. Запивать — минеральной водой либо зеленым чаем. Можно пить сок из абрикосов, тыквы, моркови, персиков, слив, помидоров. Пойдут на пользу отвары из шиповника и пшеничных отрубей.
Запрещенные продукты
Из рациона нужно исключить следующие продукты:
- Овощи и зелень. Это касается чеснока, лука репчатого, шпината, щавеля. Запрещены овощи с грубой клетчаткой (редис, редька, репа). Придется ограничивать свежую белокочанную капусту, если она плохо переносится.
- Бобовые культуры — фасоль, горох.
- Грибы.
- Ягоды. Это касается только винограда.
- Фрукты — только слишком кислые.
- Яйца жареные, приготовленные вкрутую.
- Магазинные соусы — майонез, кетчуп и прочее.
- Сладости. Запрещены шоколад, крем, мороженое.
- Жирное мясо. Это касается свинины, сала и прочего. Не допускаются копчености, колбасные изделия, консервы. Из субпродуктов нельзя почки, печень, мозги.
- Острые специи. Это касается перца, горчицы, хрена.
- Жирная птица — утка и гусь.
- Жирная и соленая рыба, икра. Запрещены семга, лосось, форель.

- Сливки, жирное молоко и кисломолочные продукты.
- Свежий хлеб, сдобные кондитерские изделия, выпечка.
- Спиртное.
- Сладкие газированные напитки.
- Кофе.
Все эти продукты категорически запрещаются.
Примерное меню на неделю
При желчнокаменной болезни в период ремиссии назначают стол 5. Эта диета отличается разнообразием, так как практически все продукты допускаются и расширены методы обработки (запекать в духовке тоже можно).
Требуется чередовать различные крупяные, овощные и белковые блюда. Лучше всего составить меню на неделю заранее, чтобы питание не было однообразным.
Пример:
| День | Меню на день:
|
| Понедельник |
|
| Вторник |
|
| Среда |
|
| Четверг |
|
| Пятница |
|
| Суббота |
|
| Воскресенье |
|
Дополнять можно отрубным или цельнозерновым хлебцом, галетным печеньем. Запивать чаем, но вместо сахара использовать сорбит. Подойдет травяной отвар, настой шиповника, компот, свежевыжатые соки. Перед сном дополнительно рекомендуется выпивать по стакану кефира, простокваши или натурального йогурта без добавок.
Рецепты блюд
Существует множество рецептов, которыми можно воспользоваться, чтобы разнообразить меню во время диеты при желчнокаменной болезни.
Слизистый овсяный суп
Понадобится:
- овсяная крупа — 1 стакан;
- вода — 3 стакана.
Приготовление:
- Довести воду до кипения и засыпать крупу.
- Добавить немного соли.
- Варить, пока крупа не разбухнет.
- Консистенция должна быть однородной, жидкой, слизистой.
Суп-пюре из цветной капусты
Понадобится:
- капуста цветная — половина крупного соцветия;
- картофель — 2 шт.;
- овсяные хлопья — половина стакана;
- молоко — 50 мл;
- сливочное масло — 1 ст. л.

Для приготовления:
- Отварить овощи и измельчить через сито.
- Подлить немного отвара.
- Овсяные хлопья сварить.
- Перетереть, смешать с овощным пюре, добавить молоко, соль и сливочное масло.
- Рекомендуется подавать такое блюдо с гренками.
Холодный литовский борщ
Понадобится:
- свекла — 1 шт.;
- свежие огурцы — 2 шт.;
- яйцо — 2 шт.;
- кефир — 1 л;
- сметана — 1 ст. л.;
- зелень — по вкусу.
Чтобы приготовить блюдо, нужно:
- Кефир смешать с водой, причем на 2 части достаточно 1 части воды.
- Свеклу отварить и почистить.
- Измельчить ее на терке вместе с огурцами.
- Залить кефирной смесью.
- Добавить отварные яйца, сметану и зелень.
Суп с кабачками
Понадобится:
- кабачок — 1 шт.;
- луковица — 1 шт.;
- картофель — 2 шт.;
- томаты — 2 шт.;
- морковь — 1 шт.;
- сливочное масло — 1 ч. л.;
- сметана.
Способ приготовления:
- Порезать лук и морковь, потушить, залив водой и добавив немного масла.
- Смешать с водой.
- Добавить порезанный картофель и варить 20 минут.
- Добавить кабачки, томаты, соль.
- В конце присыпать зеленью и заправить сметаной.

Запеканка из курицы и кабачков
Понадобится:
- куриное филе — 500 г;
- молоко — 100 мл;
- мука — 2–4 ст. л.;
- сливочное масло — 1 ст. л.;
- кабачки — 2 шт.;
- яйца — 2 шт.;
- соль — по вкусу.
Приготовление:
- Мясо измельчить в мясорубке.
- Смешать молоко и муку, чтобы получить соус.
- Отделить белок от желтка и взбить.
- Смешать его с мясом и молочным соусом.
- Добавить измельченные на терке сырые кабачки, соль.
- Растопить сливочное масло и им протереть форму для запекания.
- Поместить внутрь подготовленную массу.
- Сверху залить оставшимся молочным соусом.
- Запекать в духовке до готовности.
- В конце по желанию присыпать измельченным на терке сыром.
Плюсы и минусы диеты
К преимуществам такой диеты относится следующее:
- сбалансированность меню, так что диету можно применять в качестве питания на регулярной основе;
- легкая переносимость;
- нормализация уровня концентрации холестерина;
- улучшение функционирования желчного пузыря, протоков, печени;
- снижение нагрузки на поджелудочную железу;
- предотвращение обострения и последствий желчнокаменной болезни.
Но такая диета предполагает, что придется часто готовить разные блюда, а для этого требуется время и навыки. Еще из минусов выделяют длительность такой диеты.
Что касается финансовой стороны лечебного питания, то оно не считается высокозатратным. Согласно меню, которое приведено в качестве примера, понадобится на 1 человека примерно 1500 рублей в неделю.
Отзывы
Ирина, 38 лет, Иркутск: «Когда начинается обострение желчнокаменной болезни, то уже знаю, что сначала надо поголодать хотя бы полдня. Потом устроить разгрузочные дни: протирать супы и каши, готовить на пару, варить рыбу. Только через несколько дней, когда проходят боли, расширяю свой рацион. Теперь уже обхожусь без постоянного посещения больницы».
Олег, 52 года: «Удалили желчный пузырь, так что теперь постоянно сижу на диете. Она не такая и строгая. Уже даже выработалась привычка. Питание полноценное. Можно есть практически все, только отказаться от жирного и жареного, так что ограничения совсем небольшие, и ради здоровья с ними можно смириться. Если соблюдать правила, то самочувствие хорошее. Уже давно не обращался в больницу».