Что делать при приступах поджелудочной железы
Приступ поджелудочной железы — состояние, требующее оказания неотложной медицинской помощи. Симптомы заболевания проявляются настолько ярко, что самочувствие больного стремительно ухудшается. Как правило, обострение панкреатита развивается вследствие сильных погрешностей в питании, злоупотребления алкоголем, физического или психического переутомления, а также действия других провоцирующих факторов.
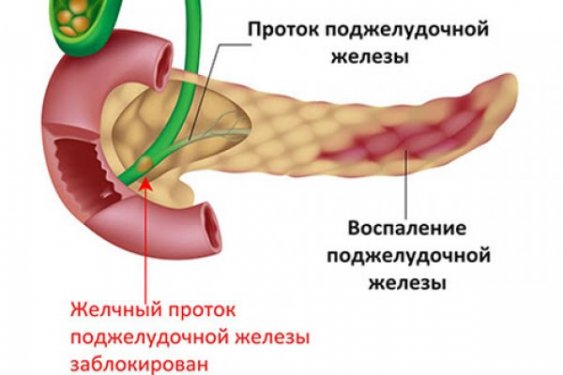
Главные признаки заболевания
Симптомы приступа поджелудочной железы развиваются совершенно внезапно. Основное проявление — сильные режущие боли, которые возникают сначала с правой стороны грудной клетки и постепенно распространяются на левую половину. Это обусловлено раздражением нервных окончаний, которые в большом количестве расположены в эндокринной железе. В результате отека органа и нарушения оттока секрет скапливается в pancreas, что приводит к перевариванию собственных тканей, вследствие чего и возникает сильная боль. Неприятные ощущения зачастую отдают под лопатку или на спину. Эти признаки могут приводить к ошибке в установлении диагноза, вследствие чего требуется провести дифференциальную диагностику с инфарктом миокарда, который имеет сходные проявления. При вовлечении в воспалительный процесс брюшины появляются новые симптомы. К ним относится усиление боли при поглаживании живота. При этом если на него надавить, состояние может кратковременно улучшиться.
Важным симптомом является нарушение работы пищеварительного тракта. Интенсивные боли сопровождаются приступами рвоты, которая не доставляет облегчение и носит изнуряющий характер. Через некоторое время в рвотных массах появляется желчь, а если желудок совершенно пустой — остаются только сильные позывы и тошнота.
Развивается расстройство стула в виде диареи. В результате ускоренной моторики кишечника в каловых массах присутствуют остатки непереваренной пищи. Однако через несколько дней возможно развитие запора. Наблюдается метеоризм, что приводит к выраженному вздутию живота. На языке появляется белый налет.
Из дополнительных симптомов присутствует значительное повышение температуры тела. Человек становится слабым, не может встать на ноги. Любое движение сопровождается болью, поэтому пациент пытается найти удобное положение, приносящее хоть небольшое облегчение.
Среди других признаков острого панкреатита наблюдаются скачки артериального давления, которое может как повыситься, так и значительно понизиться. Пульс становится слабым и учащенным. В результате сильной рвоты развивается гиповолемия, симптомами которой являются сухость во рту и изменение цвета кожи на нездоровый сероватый оттенок.
Возникновение этих клинических проявлений свидетельствует о сильном нарушении состояния здоровья больного, особенно если в течение нескольких дней человек пытался справиться с проблемой самостоятельно и не обращался за медицинской помощью.
Неотложная помощь
Симптомы приступа поджелудочной железы характеризуются настолько выраженной интенсивностью, что человек зачастую не может справиться с ними самостоятельно и обращается за медицинской помощью.
Как снять приступ, если нет возможности вызвать неотложку или человек находится далеко от города? В этом случае оказание первой помощи ложится на родных или близких.
Для снятия приступов панкреатита нужно обеспечить пациенту полный покой. Он не должен совершать никаких резких движений. Оптимальное положение — сидя, наклонившись немного вперед.
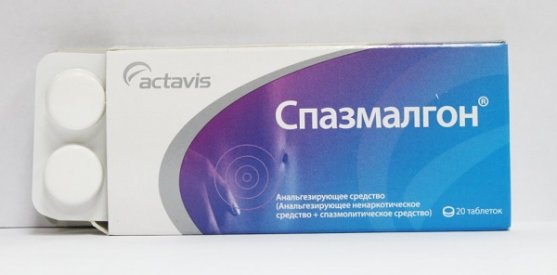
Первая помощь при приступе панкреатита включает применение спазмолитиков и анальгетиков. Это позволит устранить спазм выводных протоков и вывести секрет из органа, чтобы поджелудочная железа не начала переваривать сама себя. Для этого можно использовать следующие медикаментозные средства:
- Но-шпа;
- Спазмалгон;
- Максиган;
- Дротаверин и др.
Первым делом в область проекции pancreas, которая расположена между пупком и грудиной, следует приложить холод, чтобы уменьшить активность воспалительного процесса. С этой целью можно использовать грелку, наполненную холодной водой, замороженные овощи и другие подручные средства. Чтобы не допустить обморожения кожи, лед следует обернуть несколькими слоями ткани.
Что делать и как бороться с приступом? Первое правило успешной ликвидации неприятных ощущений и выздоровления пациента — во время обострения заболевания категорически запрещено есть. Это обусловлено тем, что в результате попадания пищи в желудочно-кишечный тракт активизируется выработка ферментов. Однако поскольку вследствие воспаления они не могут беспрепятственно попасть в кишечник, состояние больного еще больше ухудшается, так как повышается риск переваривания органа. Нельзя есть не только при снятии приступа, но и в течение 1–3 дней после этого, чтобы полностью ушло воспаление и отек тканей. Можно употреблять только чистую негазированную воду, поскольку в результате сильной рвоты развивается выраженное обезвоживание организма. Пить жидкость надо по несколько глотков, но часто. Это позволит не допустить возобновления рвоты.
Лечение обострения
Быстрое снятие приступа обеспечит отсутствие осложнений со стороны здоровья для пациента. Поэтому не нужно ждать, что все пройдет самостоятельно, следует принимать необходимые меры.
Если до приезда скорой помощи справиться с приступом не удалось, врач может внутримышечно ввести спазмолитики и анальгетики. При отсутствии положительного результата снимать приступ и лечить поджелудочную железу необходимо в условиях стационара, где есть возможность для тщательного обследования пациента и определения степени нарушения функциональности органа.
Дальнейшее лечение острого панкреатита разрабатывается индивидуально для каждого больного. При этом учитываются симптомы заболевания, результаты осмотра и обследования.
Терапия панкреатита должна быть комплексной. Кроме применения спазмолитических и обезболивающих препаратов, показано назначение мочегонных средств. С их помощью можно снять отек, что позволит обеспечить отток секрета поджелудочной железы и устранение риска самопереваривания. Кроме того, диуретики способствуют интенсивному выведению из организма человека токсинов и ферментов. С этой целью лучше всего использовать Фуросемид или Лазикс. При назначении Диакарба обязательным является включение в терапевтическую схему препаратов калия, поскольку мочегонное средство способствует вымыванию этого важного элемента.
При развитии осложнений, в частности, при присоединении бактериальной инфекции, лечение подразумевает использование противомикробных препаратов — фторхинолонов или цефалоспоринов 3–4 поколения.
Если приступы панкреатита привели к сильному ослаблению организма, восстановить силы и энергию поможет витаминотерапия. Вначале средства нужно вводить внутримышечно, чтобы быстро возобновить потерянный баланс. В дальнейшем разрешено перейти на таблетированную форму.
Лечение острого панкреатита не включает применение ферментов. Более того, они строго запрещены. Ведь в поджелудочной железе и так скапливается секрет, поэтому ни в коем случае нельзя допустить дополнительного его поступления извне. Это может еще больше усугубить ситуацию и ухудшить самочувствие больного.
Характер питания
Что можно кушать после приступа панкреатита? Важную роль в успешном выздоровлении пациента играет соблюдение специальной диеты. Это позволит снизить нагрузку на поджелудочную железу и достичь стабилизации самочувствия.
После обострения панкреатита есть можно не раньше чем через 2–3 дня. При этом нужно начинать с употребления небольшого количества пищи. Еда должна быть перетертой и не горячей. Кушать надо часто — до 5–6 раз в день.
Лечение с помощью диеты предполагает применение блюд, приготовленных на пару, запеченных или отваренных. Ни в коем случае нельзя есть жареное, копченое или маринованное. Следует избегать чрезмерного употребления соли, сахара, перца и других острых приправ во время приготовления еды. Категорически запрещены алкогольные и газированные напитки, а также продукты, относящиеся к категории полуфабрикатов или фастфуда. В их состав входит большое количество трансжиров, оказывающих выраженное неблагоприятное влияние на работу поджелудочной железы.

Под запрет попадают красное мясо, авокадо, сахар, белый хлеб и др.
Диета после приступа панкреатита способна нормализовать функционирование эндокринного органа. Пациент может есть следующие блюда и продукты:
- Нежирные сорта рыбы — хек, щука, сазан, треска, судак и др. Продукт желательно запекать, чтобы сохранить все полезные компоненты.
- Диетическое мясо — кролик, индейка, телятина, куриная грудка и пр. В его состав входит большое количество необходимых для организма человека белков, аминокислот и микроэлементов. Мясо можно тушить, готовить на пару или добавлять в супы.
- Вареные или тушеные овощи. Характеризуются богатым составом — содержат витамины, микроэлементы, антиоксиданты и другие компоненты. Идеальный вариант — суп-пюре, который чрезвычайно легко усваивается и при этом не содержит грубых частиц пищи. Диета при панкреатите исключает употребление сырых овощей.
- Крупы. Следует отдать предпочтение продуктам, содержащим сложные углеводы. К ним относятся рис, гречка, пшено. Положительное влияние на слизистую оболочку желудка оказывает овсянка, лечение которой показано не только при заболеваниях ЖКТ, но и pancreas.
- Нежирные молочнокислые продукты — йогурт, творог, сыр, кефир. Способствуют восстановлению нормальной микрофлоры желудочно-кишечного тракта. Разрешены к применению не ранее чем через 2 недели после приступа.
- Растительное и сливочное масло. Используется для добавления в небольшом количестве в готовые блюда.
- Выраженный положительный эффект оказывает травяной чай, который не только поможет восстановить водный баланс и утолить чувство жажды, но и насытит организм человека полезными веществами.
После приступа поджелудочной железы специальную диету следует соблюдать пожизненно. При нарушении рекомендаций врача и употреблении запрещенных продуктов не исключено обострение панкреатита. Поэтому нужно вести здоровый образ жизни, чтобы не допустить рецидива.