Показания к проведению резекции печени
Печень представляет собой уникальный орган человеческого организма, с невероятным множеством жизненно важных функций. Наиболее известными из них, являются выведение токсинов из организма, участие в метаболизме, в частности в переработке жиров и углеводов, участие в процессах кроветворения.
При этом известным фактом является то, что многие патологические процессы, поражающие печени, требуют хирургического вмешательства. В таком случае наиболее распространенной операцией становится резекция печени. Но в настоящее время эта категория хирургических операций не ограничивается одной техникой выполнения. Имеются различные варианты проведения резекции, в зависимости от необходимого объема процедуры и патологии, вызвавшей эту необходимость.
Разновидности
В хирургической практике существует две категории операций, цель которых резекция:
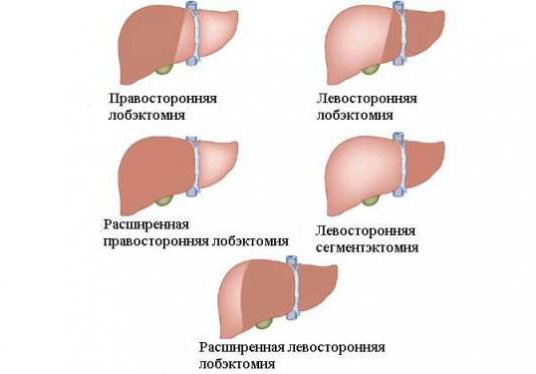
- Анатомическая, центральная или же типичная резекция. Она направлена на удаление части органа с учетом его сегментарной структуры. Сюда включены такие виды, как право и левосторонняя гемигепатэктомия, право и левосторонняя латеральная лобэктомия, право и левосторонняя парамедианная лобэктомия и сегментэктомия.
- Периферическая или атипичная резекция. Она представляет собой удаление части органа, не основывающееся на анатомическом строении, а сконцентрированное на распространении патологического явления в печени. Эта группа включает в себя клиновидные, плоскостные, краевые и поперечные резекции.
По сути, эти две группы включают в себя операции разного объема. Так, сегментэктомия заключается в удалении лишь одного сегмента печени, секциоэктомия – нескольких сегментов, гемигепатэктомия – доли, мезогепатэктомия – центральных сегментов или секций, а расширенный вариант гемигепатэктомии – доли вместе с сегментом или секцией.
В случае с типичными операциями, важной технической частью становится перевязка магистральных сосудов и протоков в воротах печени, а рассечение паренхимы органа осуществляют в слабо снабженных сосудами зонах – портальных фиссурах. Атипичные операции несколько проще, в связи с отсутствием необходимости строго соблюдать архитектонику органа.
Клиновидная резекция выполнятся возле ее переднего края или на ее диафрагмальной поверхности, максимально далеко от места, на которое проецируются сосудисто-секреторные ножки. Для этого предварительно накладываются П-образные швы кетгутом или же швы Кузнецова-Пенского, расположенные на 1,5 см друг от друга, по линии будущего удаления. От этих швов отступают около 0,5 см и отсекают часть органа. Уже после того, как рассечен участок, локализованный между гемостатическими швами, расположенными в два ряда, хирург аккуратно сближает края П-образными швами, тем самым прошивая сразу ткани и верхней, и нижней поверхности.
Существует и другая классификация резекции, в зависимости от применяемой аппаратуры:
- Полостная операция, с использованием скальпеля.
- Радиочастотная абляция, когда используют лапароскоп. Этот вариант позволяет предотвратить возможное кровотечение путем иссечения паренхимы под действием радиочастотного излучения.
- Химиоэмболизация – вариант применимый только если есть злокачественный процесс в сегменте органа, обнаруженный на ранних стадиях. При этом в тот сосуд, который снабжает пораженный опухолью сегмент, вводится большая доза таких препаратов, как цитостатики и хипиопрепараты. Они необходимы для блокировки роста опухоли и гибели ее клеток. После этой манипуляции, в этот же сосуд вводят и эмболизирующее средство, которое блокирует отток лекарственных средств из сегмента.
- Алкоголизация. Она проводится под контролем УЗИ-аппарата, путем введения шприцом в сегмент печени этанола с последующей деструкцией.
Показания к проведению
Необходимость проведения хирургического вмешательства в виде удаления части печени определяется наличием какого-либо из строгих показаний к операции:
- Травматическое повреждение с размозжением тканей в результате аварий или бытовых травм.
- Доброкачественные новообразования, такие как гемангиомы, аденомы или очаговая гиперплазия узлового типа.
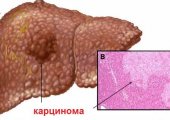
- Злокачественные новообразования, вроде гепатоцеллюлярного рака, гепатобластомы, ангиосаркомы, фибросаркомы, лейомиосаркомы, гемангиоэндотелиомы, тератомы, мезотелиомы, а также плоскоклеточного или холангиоцеллюлярного рака и рака желчного пузыря.
- Метастазы в печеночную ткань из опухолей другой локализации, например, из почек, желудка, поджелудочной железы, простаты, яичников или матки.
- Абсцессы в печеночной ткани, связанные с размножением инфекции бактериального характера или при септическом поражении.
- Кисты непаразитарного происхождения и поликистоз.
- Аномалии развития органа, например, болезнь Кароли – наследственная патология, проявляющаяся расширением мелких внутрипеченочных желчных протоков по кистозному типу.
- Глистные инвазии, такие как альвеококкоз и эхинококкоз.
- Распространение (пенетрация) злокачественной опухоли из желудка или поперечно-ободочной кишки в печень.
- Необходимость последующей трансплантации удаляемого участка.
Возможные осложнения
Как и любое другое хирургическое вмешательство, резекция печени несет в себе определенные риски, в виде возможных послеоперационных осложнений и осложнений непосредственно во время операции. В их число входят:
- Внутреннее кровотечение.
- Разрыв печеночных вен, при попадании в них воздуха.
- Остановка сердца в результате действия анестезии.
- Формирование абсцесса при попадании инфекции.
- Воспаление желчного пузыря.
- Воспаление желчных протоков (холангит).
- Попадание инфекции в послеоперационную рану и ее последующее нагноение.
- Ряд нарушений работы системы пищеварения, протекающих хронически и сопровождающихся вздутием, неустойчивым стулом и болевыми ощущениями.
Подготовка к операции
Подготовительный период стартует с проведения ряда физикальных обследований, для которых необходимо посещение нескольких врачей, в числе которых находятся терапевт, кардиолог, гастроэнтеролог и онколог.
Одновременно с этими осмотрами требуется сдача анализов для их обработки и получения дополнительных результатов о состоянии здоровья и функционировании организма. В группу обязательных лабораторных исследований входят:
- Общий анализ крови и мочи.
- Биохимический анализ крови, который должен включать определение уровня мочевины, креатинина, некоторых электролитов, альфа-амилазы, щелочной фосфатазы и глюкозы.
- Печеночные пробы.
- Оценка свертывающей системы крови – коагулограмма.
- Липидограмма.
- Определение групповой принадлежности крови и резус-фактора.
- Анализ крови на ВИЧ, СПИД и реакция Вассермана (на сифилис).
- Онкологические маркеры в крови.
- Маркеры на гепатиты вирусной природы В и С.
Необходимы пациенту и инструментальные методы диагностики, такие как:
- Рентгенография органов грудной клетки.
- Электрокардиограмма.
- УЗИ, КТ или МРТ печени.
- Ангиография печени (исследование сосудистого русла органа путем введения контрастного вещества).
- Тонкоигольная биопсия органа (она используется при новообразованиях и представляет собой введение длинной иглы в паренхиму печени под контролем УЗИ-аппарата).
Помимо этого, приблизительно за 3–4 дня до назначенной операции пациенту рекомендовано диетическое питание, исключающее употребление продуктов, способствующих бродильным процессам в кишечнике и запорам. А непосредственно в тот день, когда будет произведено вмешательство, необходимо полное голодание и отказ от питья.
Послеоперационный период
Послеоперационный период в случае удаления печени требует тщательного ухода за пациентом. Это необходимо, чтобы у организма получилось нормально восстановить собственные структуры и силы. Он делится на две части, первая – пациент находится в больнице, а вторая – в домашних условиях.
Восстановление в больничных условиях длится около 10–14 суток после открытой операции или 3–4 для после лапароскопии и включает в себя:
- Парентеральное питание (поступление необходимых элементов через капельницу) в течение того времени, что определит лечащий врач.
- Катетеризацию мочевого пузыря на часть постельного режима пациента для нормализации выделения мочи без возможности пациента, самостоятельно справить малую нужду в уборной.
- Употребление пациентом ряда обезболивающих лекарственных средств, а также некоторых антибактериальных и противовоспалительных препаратов, назначаемых на усмотрение врача.

Уже дома необходим не менее строгий уход за больным:
- Регулярные перевязки с использованием стерильного перевязочного материала.
- Прием ванны или душа запрещен до полного заживления послеоперационной раны, до этого момента пациента можно только обмывать, не попадая водой на бинты и рану.
- Строгое соблюдение указанного врачом графика приема обезболивающих средств.
- Плановое посещение врача для осмотра и оценки процесса заживления и восстановления организма.
Первые признаки улучшения ощущаются пациентом уже через месяц, после операции. А после улучшения состояния здоровья и почти полного заживления раны, он получает дальнейшие рекомендации. Они включают в себя:
- Назначение диеты. Рекомендуется употреблять пищу маленькими порциями, около 6 раз в сутки. Пациент не должен употреблять острую и жирную пищу, а также алкоголь.
- Выбор ряда упражнений из категории лечебной физкультуры. Врач назначает пациенту дыхательную гимнастику и прогулки не небольшие расстояния.
- Коррекция образа жизни. Отказ от наркотических средств и курения.
Прием некоторых препаратов по необходимости. Рекомендован прием витаминов и легких седативных препаратов. На усмотрение врача могут назначаться и некоторые гепатопротекторы.