Острый гастрит
По данным медицинской статистики, гастриты лидируют среди иных патологий органов ЖКТ. Из всех возможных болезней диагноз «гастрит» подтверждается у 85% человек. Особого внимания заслуживает острый гастрит — первично развившееся воспаление слизистого слоя желудка. При острой гастропатии в катаральный процесс вовлекается верхний эпителиальный слой и железистые структуры, более глубинные повреждения (на всю толщину слизистого, мышечного слоев) возникают очень редко. Заболевание коварно в плане появления эрозийных дефектов, кровоизлияний, фиброзного перерождения тканей.
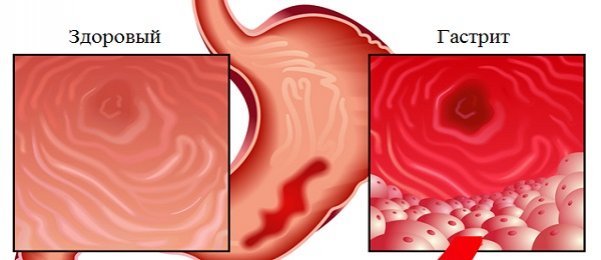
Классификация
Острый гастрит классифицируют, исходя из клинических проявлений и степени поражения эпителия в полости органа. В гастроэнтерологии выделяют 4 типа недуга: катаральный, фибринозный, коррозивный, флегмонозный.
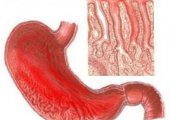
- Катаральный (банальный) гастрит — чаще других диагностируемая разновидность болезни. В воспалительный процесс вовлекается лишь эпителиальная поверхность. Воспаление в полости желудка сопровождается выделением большого объема вязкого секрета, сама слизистая отекает, набухает, по ФГДС видны мелкие кровоизлияния в виде точек, могут возникать мелкие плоские эрозии — в таком случае речь идет об остром эрозивном гастрите.
- Фибринозная форма патологии возникает на фоне серьезных инфекционных болезней (брюшной тиф, скарлатина) или при интоксикации кислотами, солями тяжелых металлов. Для фибринозного гастрита характерно некротическое поражение эпителиального слоя, возможна некротизация до глубоких слоев (мышечного). Типичный признак патологии — появление на стенках желудка дифтерической пленки, состоящей из фиброзных клеток.
- Коррозивная форма возникает из-за интоксикации сильнодействующими химическими агентами. В случае интоксикации кислотами развивается коагуляционный некроз; солями — колликвационный. Поражению подлежит поверхностный и мышечный слой, в тяжелых случаях — вся глубина желудочной стенки, с образованием обширных эрозий и прободных язвенных дефектов. Опасны осложнения коррозивной гастропатии — перфорация органа, перитонит, сердечная и почечная недостаточность.
- Флегмонозная форма острой гастропатии — гнойное воспаление, охватившее все слои желудочной стенки, от эпителиального до серозного. К флегмонозному поражению приводят травмы, раковые опухоли, язвенные дефекты. Слизистая желудка утолщается, покрываясь наложениями фибрина. Патология протекает тяжело, велик риск возникновения перигастрита, перитонита.
Иная классификация острой гастропатии базируется на площади слизистого слоя органа, охваченной воспалением:
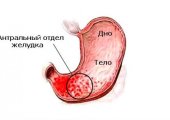
- локальный — в катаральный процесс вовлечены отдельные участки; в зависимости от пораженного желудочного отдела данный вид недуга дополнительно подразделяют на: фундальный, антральный, пилороантральный, пилородуоденальный;
- диффузный — разлитое воспаление, охватившее всю полость желудка.
Провоцирующие факторы
Причины острого гастрита многообразны и обусловлены непосредственно человеком, его образом жизни либо внешними условиями окружающей среды.
- Неправильным образом построенное питание часто провоцирует приступы острого гастрита. Постоянный прием агрессивной пищи — жареного, перченого, соленого, с добавлением уксуса и прочих приправ — раздражает стенки желудка. Регулярное употребление крепкого кофе в 69% случаев становится причиной болезни.
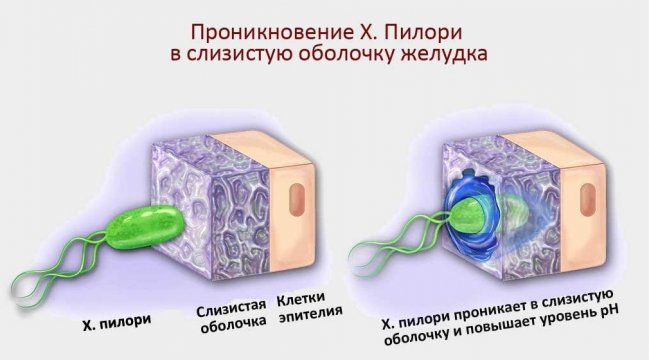
- Наличие в организме инфекции — спиралевидного микроорганизма хеликобактер пилори — повышает риск возникновения патологии. Хеликобактер пилори выделяет токсические вещества, негативно влияющие на желудок.
- Прочие инфекционные, грибковые и вирусные болезни — пневмония, дифтерия, кандидоз, грипп — создают предпосылки для острых катаральных реакций со стороны желудка.
- Прием медикаментов из группы судьфаниламидов, салицилатов, кортикостериодов, бромидов оказывают отрицательное влияние на желудочный эпителий.
- Регулярное курение и систематический прием спиртного вызывают приступ острой гастропатии в 48% случаев.
- Пищевые токсикоинфекции, вызванные сальмонеллой, шигеллой, стафилококком, входят в перечень причин возникновения недуга.
- Травмирование тела желудка ушибами, проглатыванием заостренных предметов часто приводят к флегмонозному поражению.
Особая форма острой гастропатии — аллергическая. Аллергические реакции на некоторые продукты (рыба, морепродукты) могут распространяться на ЖКТ, вызывая острое воспаление. Аллергический гастрит осложняется отеком Квинке, сыпью и отеком. Изредка гастропатии возникают на фоне затяжных депрессией, невротических состояний, стрессов.
Клиническая картина
Признаки острого гастрита проявляются через 6–12 часов после влияния причинного фактора, иногда раньше — при химических интоксикациях, механическом повреждении. Клинические признаки меняются в зависимости от интенсивности первопричины, длительности ее воздействия, индивидуальных особенностей организма. Ранние симптомы острого гастрита носят характер диспепсии:
- резко пропадает аппетит;
- в ротовой полости возникает неприятный привкус;
- возникает умеренная боль, тяжесть под ложечкой;
- появляется тошнота и рвота, не приносящая облегчения;
- нарушается стул — диарея, метеоризм.

На фоне рвоты, жидкого стула развивается обезвоживание — у больного появляются синяки под глазами, мочеиспускание становится редким, кожа приобретает желтоватый цвет, больной ослаблен. Обезвоживание — типичное осложнение острого гастрита, развившегося на фоне пищевых токсикоинфекций.
Признаки коррозивного гастрита возникают внезапно, сразу после контакта химических агентов с полостью желудка. Возникает многократная рвота с наличием слизи, крови, обрывков пищевода. Губы и ротовая полость покрываются кровоточащей раневой поверхностью. Исход неблагоприятный — велик риск асфиксии, прободения желудка.
Симптоматика аллергического острого гастрита сводится к комбинации диспепсических явлений и признаков дерматита. Возникает зуд на коже, сыпь, отек Квинке. Для флегмонозной формы характерно возникновение лихорадочного состояния, рвоты с гнойными примесями, сильной схваткообразной боли в центральной части живота выше пупка.
Диагностика
Диагностика патологии основывается на сборе анамнеза, объективном осмотре и жалобах больного, данных анализов и инструментальных исследований. Сбору анамнеза отводится ключевая роль — врач учитывает характер съеденной больным пищи; принятые ранее лекарственные препараты, алкоголь, химические реагенты; возможность механического травмирования.
При объективном осмотре врач обращает внимание на внешний вид и состояние ротовой полости — у больных с приступом гастропатии кожные покровы бледные и сухие, глаза ввалившиеся. Изо рта доносится специфический запах, язык обложен серым или желтоватым налетом. При пальцевом обследовании — резкая болезненность в эпигастрии. Особую ценность в определении формы острого гастрита отводят изучению характера рвотных и каловых масс, остатков употребленной ранее пищи или химических веществ.
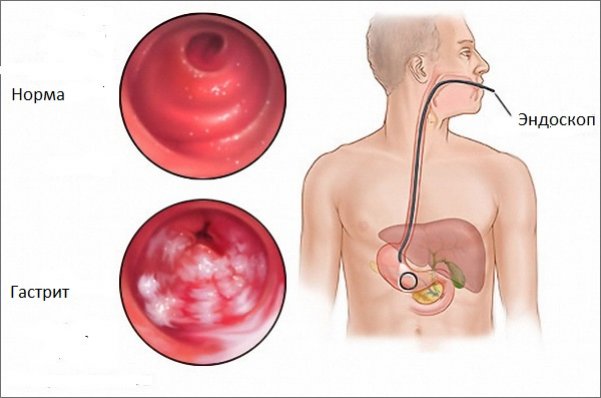
Проводят лабораторные исследования:
- анализ урины, для которого типично появление уратов и ацетона;
- общий анализ крови покажет рост числа лейкоцитов, палочкоядерных нейтрофилов, гемоглобина;
- анализ кала для выявления реакции Грегерсена (скрытая кровь) будет положительным при острой эрозийной форме и латентных кровотечениях;
- биохимия необходима для выявления сопутствующих дисфункций поджелудочной, печени, желчного пузыря;
- бакпосев кала позволит выявить патогенную микрофлору;
- копрограмма кала полезна для оценки сохранности адекватной работы ЖКТ;
- дыхательный тест и выявление антител к хеликобактер пилори поможет выявить возбудителя недуга.
Обосновано применение эндоскопических методов — гастроскопии с последующей биопсией слизистой. По ФГДС можно установить наличие гиперемии, отечности, раневых дефектов, кровоизлияний в подслизистый слой. Для уточнения диагноза проводят рентгенографию, которая выявляет наличие грубых утолщенных складок в полости желудка, узлов и эрозий. Для подтверждения флегмонозной формы проводят обзорную рентгенографию.
Лечение
Обращение к врачу при развитии приступа острой гастропатии обязательно. Гастроэнтеролог оценит тяжесть состояния, определит, как лечить пациента — в стационарных условиях или в домашних. Лечение дома разрешается только при легких стадиях банального острого гастрита. Коррозивная и флегмонозная формы требуют незамедлительной госпитализации.
Лечение острого гастрита направлено на ликвидацию первопричины, вызвавшей катаральный процесс. Первая помощь при приступе оказывается путем промывания желудка стандартным способом или с применением зонда (при химических интоксикациях). Иногда возникает необходимость в очищении кишечника. В первые 24 часа больному назначают голодную диету, на вторые сутки разрешают прием теплой жидкости. При острой гастропатии первые 1–3 дня больной обязан придерживаться полупостельного режима. Можно присаживаться в кровати и вставать для посещения туалета.

Лекарственная терапия включает:
- спазмолитики, холинолитики, антациды для купирования боли и спазмов;
- энтеросорбенты, прокинетики при тошноте и рвоте;
- препараты с антибактериальным действием при токсикоинфекционных формах;
- внутривенное вливание физраствора, глюкозы при обезвоживании.
При катаральной форме патологии состояние больного приходит в норму быстро. Для полного налаживания адекватной деятельности ЖКТ требуется 10–14 дней. Прочие формы требуют длительного лечения — до 3–4 недель. После выздоровления пациент подлежит амбулаторному контролю и профобследованию, 1 раз в 6 месяцев.
Диета
Диета при остром гастрите и ее неукоснительное соблюдение является обязательным условием для скорейшего выздоровления и восстановления ЖКТ. Первые 1–3 дня после приступа гастропатии желудку создают полный покой без еды, только питье малыми дозами. На 4 день диету расширяют легкоусваиваемой пищей.

Принципы диеты:
- отказ от продуктов с обилием клетчатки, вкусовых добавок, приправ, соли, дрожжей;
- полный отказ от спиртного в любом виде и объеме;
- питаться надо малыми порциями, не перегружая ЖКТ;
- основа рациона — отварное постное мясо и рыба, в переработанном в фарш виде; вторичные бульоны, супы-пюре, протертые каши;
- предпочтительные варианты приготовления еды — варка обычным способом или на пару, тушение;
- вся пища должна тщательно измельчаться до состояния пюре;
- важен температурный режим подачи — 50–55° для первых, вторых блюд, напитков (чая, киселя); холодная и горячая пища грубо влияет на ЖКТ.
После выздоровления диету расширяют осторожно. Питание должно оставаться здоровым, без агрессивных продуктов и напитков, больших объемов кофе и газированных напитков. Важно соблюдать режим приема пищи — в определенные часы, соблюдая 3-часовой интервал. Переедание и прием пищи на ночь для лиц, перенесших острую форму гастрита, запрещено.
Течение патологии в детском возрасте
Острый гастрит у детей чаще развивается в возрастные периоды с 5 до 6 и с 9 до 12 лет. Обычно у детей диагностируется катаральная форма. Пик заболеваемости приходится на начало посещения школы — неправильное питание и повышенная эмоциональная нагрузка негативно отражаются на работе ЖКТ. Иные причины, провоцирующие острое воспаление слизистой желудка у ребенка:
- патогенные микробы, попадающие в ЖКТ через рот (отсутствие гигиены, привычка грызть ногти);
- период гормональной перестройки во время полового созревания;
- повышенные нагрузки в физическом и умственном плане;
- непродуманный ввод прикорма грудничкам;
- ранний перевод детей на «общий» стол.
Симптоматика острой гастропатии у детей мало отличается от проявлений гастрита у взрослых — слабость, тошнота, диспепсия, нестабильный стул. Дополнительно добавляется излишняя сонливость, плаксивость, раздражительность. У детей по сравнению со взрослыми особенно велик риск обезвоживания на фоне острой гастропатии и внезапного развития острой недостаточности почек.
Лечение патологии в детском возрасте определяется индивидуально. Общая тактика действий при оказании помощи:
- организация промывания желудка, толстого кишечника;
- строго постельный режим;
- покой для ЖКТ — отказ от пищи, частое питье теплой жидкости в малых объемах;
- диетическое щадящее питание в дальнейшем;
- медикаменты — строго по назначению.
Острый гастрит может поражать людей всех возрастов. Начало болезни неожиданное, течение сопровождается неприятными симптомами. Отказ от лечения, самолечение опасны — велик риск возникновения осложнений, вплоть до летальности. Важна профилактика — рациональное питание, контроль за качеством и сроками годности продуктов, своевременное лечение инфекций, соблюдение элементарных правил личной гигиены. Соблюдая простые превентивные меры, можно свести риск возникновения патологии к минимуму.