Детский панкреатит
Заболевания, поражающие поджелудочную железу, могут развиваться в детском возрасте, начиная с первых месяцев жизни. Панкреатит — распространенная патология, имеющая свои особенности. В группе риска — дети, проживающие преимущественно в городах. Из всей численности лиц до 18 лет, страдающих патологиями органов пищеварения, панкреатит диагностируется в 5–25% случаев.
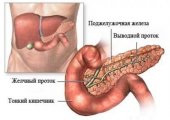
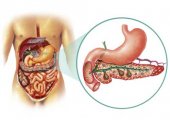
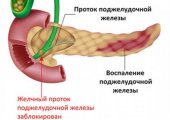
Панкреатит у детей — патологический процесс воспалительного характера, поражающий протоки и ткань поджелудочной железы. Воспаление развивается на фоне патологической активности органа по выработке собственных панкреатических ферментов. Длительно текущее воспаление со временем приводит к дистрофии железы. Болезнь в детском возрасте может протекать скрыто, без яркой клинической картины, или маскироваться под прочие недуги — гастриты, гастродуодениты, кишечный дисбактериоз.
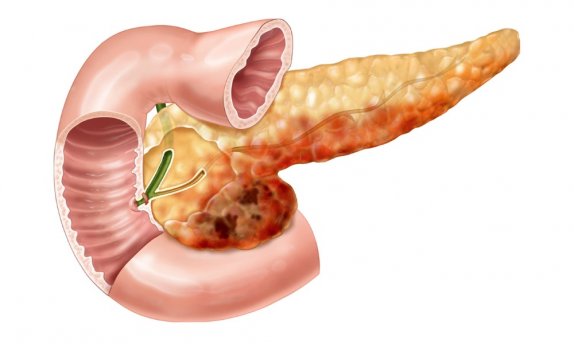
Классификация
Деление болезни на виды осуществляется по разным критериям. По характеру протекания панкреатит бывает острым и хроническим. Острая форма характеризуется мощным катаральным процессом с увеличением органа из-за отека, при запущенном течении возможно появление кровоизлияний, некротических изменений, токсемии. Хроническая форма панкреатита у ребенка протекает вяло, с постепенным склерозом и необратимыми атрофическими изменениями паринхематозного слоя поджелудочной. Хроническое течение характерно для детей 7–14 лет, острый панкреатит подтверждается редко.
Хронический панкреатит в детском возрасте бывает первичным и вторичным; дифференцируется по течению (скрытый и рецидивирующий). Латентные формы встречаются чаще, их особенность — в смазанной клинической картине. Для рецидивирующего панкреатита характерно наличие стадий — рецидив, стихание обострения, ремиссия. По выраженности воспаления выделяют легкую, среднетяжелую и тяжелую формы.

Иная классификация основана на клинико-морфологических преобразованиях в тканях органа. С этой позиции панкреатит у детей бывает:
- острым отечным (интерстициальным);
- геморрагическим (с разрушением сосудов и внутренними кровоизлияниями);
- гнойным;
- особая форма — жировой панкреонекроз (необратимое омертвение всех слоев поджелудочной с образованием инфильтратов).
Реактивный панкреатит у детей появляется как ответ поджелудочной на разные патологии органов ЖКТ. Реактивные изменения могут развиваться в младенчестве, перетекая со временем в истинный панкреатит с деструкцией железы. Есть случаи диагностики наследственного панкреатита у детей, механизм его развития заложен на генетическом уровне.
Патогенетические факторы
Механизм развития панкреатита у детей основан на саморазрушении поджелудочной от воздействия собственных ферментов, в результате повреждаются ткани органа, протоки и сосудистая сетка. В ходе саморазрушения развиваются катаральные процессы и отек. Общая интоксикация сопровождает течение панкреатита — выброс в общий кровоток ферментов и вредных веществ отравляет организм.
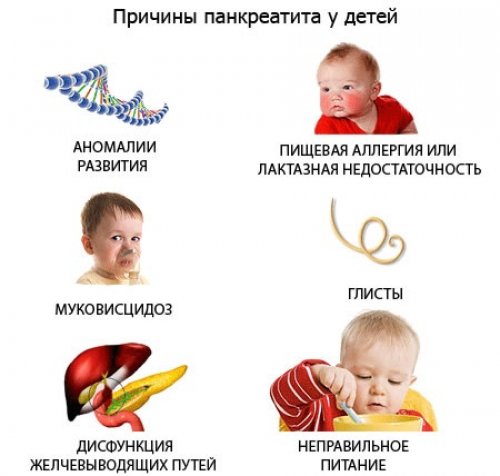
Причинами, вызывающими течение недуга в детском возрасте, выступают механические, этиологические, нейрогуморальные и токсико-аллергические факторы:
- неправильное питание, злоупотребление вредными продуктами, прием пищи через большие временные интервалы приводит к активной секреции ферментов в избыточном объеме, как следствие — может возникнуть приступ острого панкреатита;
- аномалии в строении поджелудочной, ее протоков, обструктивные состояния вызывают задержку оттока панкреатических ферментов;
- перенесенные и имеющиеся хронические болезни органов пищеварения — язва желудка, холецистит, гепатит;
- болезни со злокачественным течением;
- употребление медикаментов без предписаний врача и учета их побочных эффектов;
- паразитарные инфекции — аскаридоз, лямблиоз;
- заболевания эндокринной системы — ожирение, сахарный диабет;
- наследственные патологии, связанные с расстройством метаболизма — муковисцидоз, ХПН;
- вирусные и бактериальные недуги — ОРВИ, грипп, ветрянка, свинка;
- кишечные инфекции, вызванные сальмонеллой, стафилококком;
- травмы живота;
- атопический дерматит, поливалентная пищевая аллергия, непереносимость лактазы у новорожденных и грудничков.
Симптоматика
Симптомы панкреатита у детей и интенсивность их проявления обусловлены формой патологии. Обычно в детском возрасте течение панкреатита легкое или умеренной степени тяжести. Тяжкие формы с гнойным поражением и некрозом диагностируются редко. Выраженность симптомов увеличивается по мере взросления ребенка — у детей дошкольного возраста клиническая картина слабая. В подростковом возрасте признаки воспаления поджелудочной более яркие.
Для острой формы (включая реактивный панкреатит) характерно бурное начало:
- подъем температуры;
- интенсивная боль в виде приступов, опоясывающего характера,
- тошнота и рвота, не приносящая облегчения, позывы к рвоте сохранятся даже при опустошенном желудке;
- обложенный белесым налетом язык;
- побледнение кожных покровов, «мраморная» кожа;
- неукротимая диарея.

Хроническая форма панкреатита у детей может протекать бессимптомно, выраженность признаков болезни зависит от ее формы и стадии, длительности течения и степени дисфункции органа. Ребенка с хроническим панкреатитом беспокоят:
- тупые боли постоянного или эпизодического характера в центральной части живота (под ложечкой); боль усиливается после приема жирной и сладкой пищи, физических нагрузок и стрессов;
- плохой аппетит;
- изжога после еды;
- приступы тошноты;
- расстройство стула — от поносов до запоров, жирный обильный стул;
- потеря веса, обусловленная невозможностью организма усваивать питательные вещества из пищи;
- общее недомогание — сонливость, вялость.
Обследование
Если ребенок жалуется на боли в животе с неясной локализацией, плохо кушает и не набирает вес (особенно в грудном возрасте), родители должны срочно обратиться за врачебной помощью. Детей с подозрением на панкреатит обследуют гастроэнтеролог и педиатр. Важно провести дифференциацию с патологиями, протекающими с аналогичными симптомами — язва желудка и ДПК, острый холецистит, аппендицит, приступ почечной колики, инвагинация кишечника. Диагностика основывается на жалобах, осмотре с пальпацией, проведении ряда анализов и процедур.
- Пальпирование брюшины позволяет установить очаговую болезненность, положительный симптом Мейо-Робсона.
- Общий анализ крови у детей с воспаленной поджелудочной покажет умеренный лейкоцитоз, увеличение СОЭ и числа палочкоядерных нейтрофилов.
- Для биохимических показателей крови характерно повышение активности липазы и трипсина.
- Копрограмма позволяет установить степень дисфункции железы, у больных детей в кале выявляют нейтральный жир, непереваренную клетчатку, зерна крахмала; дополнительно могут назначить исследование кала на панкреатическую эластазу.
- Сонография органов брюшной полости позволяет установить увеличение железы, скопление некротических участков, неоднородную структуру паринхемы.
- Для подтверждения диагноза при наличии сомнений показано проведение обзорной рентгенограммы, КТ и МРТ брюшной полости.
Лечение
Лечение панкреатита у детей направлено на восстановление пищеварительной и секреторной функций поджелудочной, снятие симптоматики и ликвидацию причины, вызвавшей катаральный процесс. При впервые возникшем приступе острого воспаления поджелудочной железы ребенка срочно госпитализируют и лечат в отделении гастроэнтерологии. Тактика лечения:
- строгий постельный режим;
- организация «пищевой паузы» для обеспечения покоя железы — голодание на 24–48 часов, с употреблением щелочной минеральной воды;
- обеспечение парентерального вливания глюкозы;
- назначение диеты с механическим и химическим щажением ЖКТ;
- медикаментозная терапия по показаниям.

Для снятия негативных симптомов детям с панкреатитом назначают:
- спазмолитики и анальгетики при сильной и умеренной боли (Дюспаталин, Кетонал, Диклофенак);
- препараты с антисекреторным действием — Фамотидин;
- ферментные препараты на основе панкреатина — Пангрол;
- ингибиторы протеаз — Пентоксил;
- средства для устранения тошноты, вздутия, дискомфорта в эпигастрии — Мотилиум;
- антигистаминные препараты — Супрастин.
Иногда по индивидуальным показаниям детям прописывают антибиотики, средства для активизации кровообращения, кортикостероиды. В случае неэффективности консервативного лечения, прогрессирования деструктивных процессов в поджелудочной железе, развития некроза показано хирургическое вмешательство (резекция, дренирование абсцессов).
Хроническое течение панкреатита у детей требует длительной поддерживающей терапии (курсами, с обязательными перерывами) ферментами и антисекреторными медикаментами. Лечение организуется в домашних условиях, но с регулярным посещением врача для контроля состояния.
Особенности питания
Без соблюдения диетического питания вылечить панкреатит невозможно. Диета при панкреатите у детей позволяет усилить эффект от медикаментозного лечения и способствует восстановлению нормальной работы пищеварительного тракта. Диета для ребенка подбирается индивидуально, но с учетом общих принципов:
- ограничение в питании жиров и углеводистой пищи, основу рациона должны составлять белки;
- полное исключение из меню вредной пищи (сладкое, шоколад, фаст-фуд);
- питание — дробное, малыми порциями;
- соблюдение режима, прием пищи должен осуществляться в одно и то же время;
- температурный режим — нельзя кормить ребенка слишком горячей или холодной пищей.
В меню ребенка, страдающего панкреатитом, включают диетические сорта мяса (кролик, индейка), рыбы (минтай, треска), мягкие овощи в термически обработанном виде (картофель, тыква, морковь), сладкие фрукты (бананы). Несмотря на необходимость максимального щажения, питание должно быть полноценным, с адекватным содержанием витаминов. Обязательно употребление достаточно объема жидкости, в идеале — до 1–1,5 литров, с учетом возраста.
Народная медицина
Для ускорения выздоровления и нормализации общего состояния родители часто прибегают к рецептам народной медицины. С помощью отваров трав, злаков и овощных соков можно улучшить состояние ребенка, снизив вероятность развития обострения панкреатита. Но полностью устранить причины, вызвавшие болезнь, народная медицина не в состоянии.
Популярные рецепты против воспаления поджелудочной у детей:
- овсяный кисель — зерна овса тщательно моют, дают высохнуть, измельчают в кофемолке; полученную муку запаривают кипятком и варят 5 минут, дают настояться 15 минут; перед употреблением процеживают и дают пить ребенку небольшими порциями; на каждый прием необходим только свежесваренный кисель;
- картофельный свежеотжатый сок дают ребенку пить до еды, 3–4 раза в сутки в объеме 100 мл;
- травяной настой из тысячелистника, ромашки и цветов календулы — ингредиенты перемешивают в одинаковых пропорциях, 30 г смеси заливают 500 мл кипятка, дают постоять полчаса; принимают по 0,5 стакана до еды (перед каждым приемом пищи).

Лечение народными рецептами проводят под контролем врача, при отсутствии аллергических проявлений. Детям в возрасте до 3-х лет фитотерапия и лечение соками противопоказаны.
Прогноз и превентивные меры
Прогноз на выздоровление зависит от формы панкреатита, основной провоцирующей причины, течения недуга и частоты рецидивов. Неосложненное течение острого панкреатита у ребенка имеет благоприятный прогноз, консервативная терапия и диета в 98% случаев приводят к полному выздоровлению. Прогноз при хроническом течении зависит от соблюдения диеты, образа жизни. Неблагоприятный исход с летальностью возможен при геморрагическом и гнойном панкреатите, панкреонекрозе.
Важная роль отводится профилактике панкреатита среди детей. Превентивные меры просты, их соблюдение позволяет свести риск развития воспалительных процессов в поджелудочной к минимальному:
- рациональное питание с учетом возраста ребенка, включая адекватное питание с рождения и в период введения прикорма;
- прием медикаментов — только по предписаниям врачей;
- ранее привитие навыков личной гигиены как профилактика кишечных инфекций и отравлений, глистных инвазий;
- своевременное реагирование на жалобы ребенка со стороны органов ЖКТ.