Поверхностный гастрит антрального отдела желудка
Диагноз поверхностный антральный гастрит свидетельствует о наличии у пациента легкой формы хронического воспаления желудка. Но это вовсе не значит, что на данный недуг можно не обращать внимания. При несвоевременном или неадекватном лечении патология может обрести тяжелую форму, избавиться от которой намного сложнее.

Причины заболевания
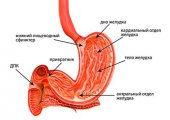
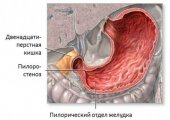
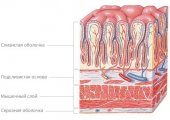
Антральный отдел — это та часть желудка, где он соединяется с двенадцатиперстной кишкой. Поскольку воспаляется только верхний слой слизистой оболочки, болезнь так и называется: поверхностный гастрит антрального отдела желудка. Так как патология не распространяется на более глубокие слои тканей, для нее характерно отсутствие рубцов.
Важная функция отдела — снижение кислотности желудочного сока и пищевых масс перед тем, как они поступают в кишечник из желудка. Кроме того, вырабатываемая железами слизь обволакивает его стенки и таким образом защищает от едкой соляной кислоты. Когда продуцирование данного секрета становится недостаточным, слизистая оболочка в антральном отделе краснеет, воспаляется и подвергается эрозии. Если пациент долго не лечит болезнь, острая стадия переходит в хроническую. И тогда шанс полного выздоровления оказывается минимальным.
Главные причины развития такой желудочной патологии:
- нерегулярный прием пищи;
- несбалансированное питание;
- слишком горячая еда;
- острые специи;
- жареные блюда;
- соленые продукты;
- консервы, копчености, маринады;
- алкоголь, никотин.

С поверхностным гастритом антрального отдела желудка врачи связывают такие провоцирующие факторы:
- заболевания поджелудочной, щитовидной желез;
- сильные стрессы, нарушения работы нервной системы;
- различные инфекции;
- сахарный диабет;
- поражения почек;
- тяжелые болезни сердца или легких;
- анемия.
Прогрессирование поверхностного антрального гастрита в хронической форме часто связано не только с воспалением слизистой оболочки, но и с пагубным воздействием на нее хеликобактер пилори. Каждый человек носит в себе эту инфекцию, которая при ослаблении иммунитета активизируется и стремительно размножается. Желудочный сок становится чересчур кислым, едким, из-за чего появляются боли.
При поверхностной форме недуга воспалительный процесс выражен достаточно слабо, поэтому человек не испытывает тяжелых страданий. И хотя заболевание не представляет опасности для жизни, тем не менее важно купировать его развитие. Дело в том, что этот вид гастрита дает частые рецидивы, и при длительном прогрессировании слизистая оболочка желудка атрофируется. Особенно остро дегенеративный процесс проявляется у пожилых людей. Он опасен тем, что может осложниться образованием раковой опухоли.
Симптомы болезни
Типичный ее признак — многократные боли «под ложечкой». Чаще всего они появляются после приема пищи. Поскольку поверхностному гастриту антрального отдела желудка свойствен диффузный характер, воспаление может охватить всю слизистую. Но железы при этом не затрагиваются и не атрофируются. Часто такая патология встречается у молодых мужчин.
При остром поверхностном гастрите антрального отдела желудка наблюдаются:
- ухудшение аппетита;
- отрыжка с кислым привкусом;
- пересыхание ротовой полости или усиленное слюноотделение;
- ощущение распирания желудка после еды;
- тошнота;
- боли в правом подреберье;
- диарея;
- обложенный язык (некротический налет белого или серого цвета);
- побледнение кожи;
- снижение давления, учащенный пульс;
- упадок сил, частые головокружения.

У больных поверхностным антральным гастритом есть и внешние проявления недуга. Это:
- синяки под глазами;
- бледность кожи;
- ломкость ногтей и волос;
- прищуривание, вызываемое снижением остроты зрения.
Если активность хеликобактер пилори проявляется длительное время, патологические процессы, происходящие в антральном отделе, распространяются на весь желудок. Атрофия слизистой доминирует над воспалением, и поверхностный гастрит антрального отдела обретает форму острого пангастрита.
Кроме того, запущенная болезнь может обернуться такими осложнениями, как:
- эрозия слизистой оболочки пищевода;
- желудочные кровотечения;
- образование полипов;
- развитие язвы желудка.
Диагностика
Обследование проводит гастроэнтеролог, который использует комплекс диагностических методов. Это:
- общие анализы крови, мочи;
- фиброгастродуоденоскопия (ФГДС);
- внутрижелудочная рН-метрия;
- анализ желудочного сока на хеликобактер пилори;
- рентгенограмма желудка;
- копрограмма (анализ кала).
Самый информативный вид диагностики поверхностного антрального гастрита — фиброгастродуоденоскопия. Использование эндоскопа дает возможность врачу увидеть, каково состояние желудка, имеются ли полипы, язвы, злокачественные новообразования. Рентгенограмма органа позволяет выявить степень функциональности его слизистой оболочки.
С помощью внутрижелудочной рН-метрии определяют, насколько эффективно желудок вырабатывает и нейтрализует соляную кислоту. Копрограмма нередко свидетельствует о неполном переваривании пищи. В крови пациента может оказаться превышение нормы лейкоцитов, которое подтверждает наличие воспалительного процесса.
По результатам обследования врач определяет степень поверхностного антрального гастрита. Она может быть:
- легкой, когда граница воспаления слизистой заканчивается около места перехода желудка в двенадцатиперстную кишку, атрофированных клеток еще немного;
- умеренной, если патология распространилась на средние железистые ткани, а пораженных клеток уже немало;
- тяжелой, когда слизистые оболочки воспалены до мышечных слоев, появилось множество атрофических очагов.
Виды терапии
Хотя поверхностный гастрит антрального отдела и считается довольно безобидным заболеванием, его лечение должно быть своевременным. Важно пресечь развитие воспалительного процесса на начальной стадии, чтобы не допустить изменений в слизистой оболочке необратимого характера. В лечении заболевания определяющее значение имеют лекарственные препараты в комплексе с диетическим питанием.
Курс терапии заболевания легкой степени гастроэнтерологи часто начинают с приема противовоспалительных препаратов. Если выздоровление не наступает, назначают антибактериальные препараты. Лечить пациентов антибиотиками нужно обязательно при обнаружении хеликобактер пилори в количествах, превышающих норму.

Антацидные и обволакивающие препараты при поверхностном антральном гастрите снижают повышенную кислотность желудочного сока и оказывают защитное действие на клетки слизистой оболочки. При выраженных болевых ощущениях назначают анальгетики и холинолитики. Чтобы устранить последствия воспалительного процесса, используют препараты из группы стимуляторов регенерации тканей. Активно способствуют выздоровлению витамины С, группы В, никотиновая, фолиевая кислоты.
Лечение инфекции хеликобактер пилори эффективно проводится антибиотиками, препаратами висмута в сочетании с ингибиторами протонного насоса. Это:
- Амоксициллин;
- Амоксиклав;
- Кларитромицин;
- Азитромицин;
- Тетрациклин;
- Левофлоксацин;
- Метронидазол;
- Макмирор;
- Де-нол + Омез (Ранитидин и др.).
Антациды, которые нейтрализуют желудочный сок, ускоряют выведение желчных кислот, защищают слизистую:
- Алмагель;
- Фосфалюгель;
- Маалокс;
- Ренни.

Холинолитики, оказывающие периферическое влияние и снимающие сильные боли:
- Платифиллин;
- Атропин;
- Метацин.
Стимуляторы регенерации тканей, улучшающие питание тканей, активизирующие обмен веществ:
- Актовегин;
- Рибоксин;
- Солкосерил.
Ускоряет ход лечения физиотерапия. Процедуры назначают в период ремиссии, причем только пациентам с повышенной или нормальной кислотностью желудочного сока. Эффективны такие виды физиотерапевтического воздействия:
- минеральные, грязевые ванны;
- озокеритовые, парафиновые аппликации;
- электро- и фонофорез;
- токи постоянного напряжения, ультравысокой частоты;
- магнитное поле.
Лечебное питание
Итак, выявлен поверхностный гастрит: диета оговорена и одновременно проводится медикаментозное лечение. Если соблюдать диетическое питание, можно уберечь слизистую желудка от воздействия вредных механических и химических факторов, снизить риск рецидивов. Рацион должен быть сбалансированным по белкам, жирам, углеводам, витаминам и минералам.
Очень важен при этом температурный режим. Пища горячее +60 °С и холоднее +15 °С сильно раздражает слизистую желудка, особенно пустого. Желательно, чтобы температура еды была примерно +37 °С. Кроме того, она не должна быть черствой, твердой. Оптимальная консистенция блюд — жидкая или наподобие кашицы, пюре. Рекомендуемый общий вес суточного рациона — не более 3 кг. Из них должно приходиться:
- на завтрак — 30% калорийности и объема пищи;
- на второй завтрак — 15%;
- на обед — 40%;
- на ужин — 15%.
Из рациона необходимо исключить:
- наваристые мясные, рыбные, грибные первые блюда;
- свежее молоко и супы из него;
- острые, пряные, соленые продукты и приправы;
- консервы, маринады, копчености, колбасы;
- сырые овощи в больших количествах.
Полезны такие продукты и блюда:
- протертые супы;
- овсяная, рисовая, манная каши (только на воде и без масла);
- отварное мясо кур и кроликов, паровые котлеты из него;
- нежирная рыба (треска, щука, горбуша, судак);
- овощные пюре;
- фруктовые соки, компоты.
- нежирные кисломолочные продукты, творог.
При таких сопутствующих болезнях, как панкреатит, холецистит, колит, пищу следует принимать не 4, а 6–7 раз в день. Ужин нужно всегда планировать за 2–3 часа до сна. Совершенно недопустимы длительные перерывы в приемах пищи, питание на скорую руку, всухомятку, переедание.