Как пройти безопасно колоноскопию кишечника и больно ли это?
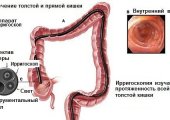
Больно ли делать на самом деле колоноскопию кишечника? Данная процедура может причинять некоторый дискомфорт, но в большинстве случаев делается без анестезии. Однако иногда пациенту могут назначить и наркоз. Колоноскопия представляет собой диагностическую методику, при помощи которой доктор оценивает состояние всей внутренней полости толстого и прямого кишечника человека. Проводится диагностика колопроктологом с целью обнаружения во внутреннем органе различных отклонений, например, таких как повреждение его слизистой оболочки, а также наличия опухолевых или язвенных новообразований.
Назначается такая процедура тем людям, которые имеют жалобы со стороны функционирования пищеварительной системы. К ним относятся длительные запоры, появление болезненных ощущений в области живота, кровянистые выделения из прямой кишки и резкая потеря массы тела.
Колоноскопическое обследование кишечника позволяет не только осмотреть его стенки, но и взять образец патологических тканей (биопсия) для дальнейшего лабораторного исследования, а также в случае необходимости осуществить срочное терапевтическое лечение. Кроме этого, процедура может проводиться с целью контроля процессов восстановления внутреннего органа у пациентов, перенесших хирургическую операцию, и оценки ее эффективности.
Общая характеристика диагностической методики
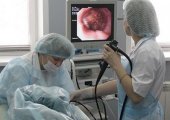
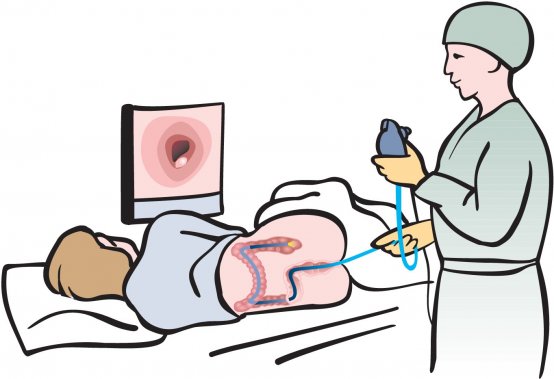
Делают колоноскопию кишечника с помощью специального медицинского прибора, который называется колоноскопом. Такой аппарат является достаточно длинным и гибким эндоскопическим зондом. На одном его конце имеется оптический окуляр, оснащенный маленькими видеокамерой и светодиодами, осуществляющими функцию подсветки. Посредством видеокамеры передается изображение полости прямой кишки на монитор, что и дает возможность специалисту просмотреть все ее отделы.
Кроме этого, колоноскоп еще состоит из полой трубки, предназначенной для подачи струи воздуха в кишечник и небольших щипцов (забор образца тканей). Воздух необходим для того, чтобы распрямить стенки органа и тем самым обеспечить передвижение зонда. При помощи камеры прибора можно делать не только видеосъемку, но и фотографии того или иного участка прямой кишки. При этом выводимое на экран монитора изображение поступает в увеличенном виде, что дает возможность доктору более детально рассмотреть стенки внутреннего органа и их слизистую.
Колоноскопия является незаменимой процедурой, которая позволяет обнаружить наличие различных патологий толстого кишечника. Так как с помощью нее можно осуществлять множество манипуляций, данное обследование является предпочтительнее по сравнению с другими диагностическими методами.
Какие сведения дает процедура?
Основные возможности эндоскопического исследования заключаются в следующем:
- Визуальный осмотр в реальном времени внутренней полости органа. Также с помощью эндоскопического зонда колопроктолог может оценить состояние его моторики (двигательной активности);
- Колоноскоп выводит увеличенное изображение на экран, что позволяет специалисту увидеть даже самые маленькие изменения в структуре стенок кишки и развитие каких-либо новообразований. К ним относятся полипы, трещины, дивертикулы, язвы, геморроидальные узлы, инородные предметы и опухоли;
- В ходе проведения процедуры можно при помощи подачи струи воздуха расширить суженный участок органа в связи с возникновением рубцевания тканей. Кроме этого, становится возможным уточнение диаметра кишечного просвета;
- в случае обнаружения маленьких полипов или опухолевых образований доброкачественного характера их удаление может осуществляться сразу же в процессе обследования пациента, в результате чего проведение хирургической операции просто не потребуется;
- возможность определить основную причину кишечного кровотечения и провести его устранение термокоагуляционным способом (воздействие на поврежденный участок стенки высоких температур);
- эндоскопический зонд способен удалить посторонний предмет или сделать биопсию патологических тканей;
- возможность получения фотографий того или иного отдела кишки.
Исходя из этого, колоноскопическое обследование среди остальных аналогичных методик диагностики заболеваний кишечного тракта является самым информативным. Выполняется такая процедура во многих медицинских учреждениях, поэтому она еще и общедоступная. Специалисты рекомендуют в качестве профилактики делать колоноскопию хотя бы 1 раз в течение 5 лет тем людям, возраст которых превышает 40 лет. Это позволит проконтролировать возможные изменения полости внутреннего органа.
Показания и противопоказания
Прямая кишка в обязательном порядке обследуется колоноскопом, если:
- человек жалуется на постоянный дискомфорт и боли в районе живота;
- наблюдается нарушение работы пищеварительного тракта, которое проявляется в виде запора или диареи;
- пациент без выраженных причин теряет массу тела;
- наличие выделений из полости прямого кишечника (слизи, крови, гноя), инородного предмета и субфебрильной температуры тела стойкого характера (от 37 до 38 °C);
- развитие доброкачественных новообразований либо полипов.
Выполнение колоноскопии человеку назначается еще и в том случае, если у доктора есть подозрение на протекание таких патологий, как болезнь Крона, кишечная непроходимость, рак и язвенный колит.
Однако, как и у большинства инструментальных процедур, колоноскопическое обследование имеет противопоказания при определенных патологических состояниях больного и связано это с тем, что ее проведение в некоторых случаях может нанести серьезный вред здоровью пациента. Поэтому диагностическую методику не выполняют, если:
- в организме человека развиваются какие-либо инфекционные заболевания острого характера, которые при этом сопровождаются значительным увеличением температуры тела и интоксикацией;
- спонтанное снижение показателей артериального давления обследуемого;
- Наличие болезней, поражающих сердечно-сосудистую систему. К ним относятся инфаркт миокарда, сердечная недостаточность и др.;
- Протекание такого заболевания, как перитонит (воспаление висцерального и париетального листков брюшины), и перфорация толстого кишечника (нарушение структурной целостности того или иного участка внутреннего органа, в результате чего образуется сквозное отверстие в его стенке);
- Развитие острых воспалительных процессов, возникающих при язвенном колите;
- Беременность;
- Наличие дивертикулита (формирование очагов воспаления в полости прямой кишки), легочной недостаточности, паховой или пупочной грыжи и болезней, провоцирующих нарушение свертываемости крови.
В случае присутствия у пациента хотя бы одного из выше перечисленных состояний колоноскопию не рекомендуется проводить и поэтому ее заменяют альтернативными диагностическими обследованиями, к которым относятся: ирригоскопия, ректороманоскопия и магнитно-резонансная томография (МРТ).
Подготовка к диагностической процедуре
Для того чтобы эндоскопическое исследование прошло без осложнений, пациента необходимо заранее подготовить. Такая подготовка подразумевает использование безшлакового диетического питания и специальных манипуляций, обеспечивающих очистку кишечного тракта от каловых масс.

Диета назначается за 2 или 3 дня до проведения колоноскопии. Ее цель заключается в том, чтобы тщательно очистить пищеварительный тракт человека от шлаков и каловых масс, которые при применении оптического зонда будут препятствовать его дальнейшему продвижению. Рацион состоит из употребления следующих продуктов:
- отварного мяса нежирных сортов, например, курицы, рыбы или говядины, и бульонов на их основе;
- пшеничного хлеба;
- напитков кисломолочного происхождения (простокваши, йогурта и кефира);
- сухого печенья.
При этом из повседневного рациона нужно исключить следующее:
- любые овощи и фрукты;
- бобовые, лесные ягоды и орехи;
- какие-либо газированные напитки, особенно которые имеют искусственные красители;
- жирную и жареную рыбу, мясо и изделия из них;
- черный хлеб;
- всевозможные крупы (например, пшенную, перловую, овсяную) и макароны;
- кофейные и молочные напитки.
Такие продукты питания являются тяжело усвояемыми и провоцируют возникновение чрезмерного газообразования в кишечном тракте. Последний прием пищи производится за 20 часов до выполнения коноскопии. После этого в течение дня перед непосредственным проведением эндоскопического обследования не разрешается употреблять какие-либо продукты, а можно лишь обычную негазированную воду или слабо заваренный чай.
Дальнейшие подготовительные мероприятия заключаются в осуществлении очистки толстого кишечника. Для выполнения такой задачи пациенту назначается клизма или прием специальных слабительных медикаментов. Клизму необходимо делать 2 раза как накануне, так и перед колоноскопией, с перерывом между промыванием в 60 минут. Для очистки кишечного тракта используют 0,5 л теплой дистиллированной воды. Обычно такая очистка проводится вечером и утром.
Большинство людей предпочитают делать промывание кишечника с помощью слабительных препаратов, так как в таком случае его чистка становится более качественной и не причиняет при этом дискомфортных ощущений. Принимать такие средства необходимо за 24 часа до колоноскопии. Одним из распространенных слабительных медикаментов является Фортанс (порошок, растворяющийся в воде и предназначенный для внутреннего применения).
Как проводится процедура?
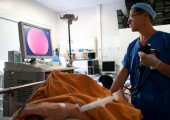
Сам процесс выполнения колоноскопического обследования прямой кишки несложный и состоит из следующих этапов:
- Изначально пациент ложится левым боком на медицинскую кушетку и поджимает к животу свои колени;
- После этого колопроктолог обрабатывает обеззараживающим средством вводимую часть колоноскопа и аккуратно вставляет его конец в просвет кишечника. Если обследуемый имеет повышенную чувствительность к такой манипуляции или ему показано применение анестезии, то она предварительно вводится внутримышечным способ больному. Если таких проблем нет, то колоноскопия проводится без наркоза;
- Затем врач медленно продвигает эндоскопический зонд и подает воздушную струю для распрямления стенок внутреннего органа.
По времени процедура длится не более 15 минут, но если в ходе обследования у пациента обнаружатся какие-либо патологии, то она может проводиться и дольше.