Почему возникает боль в желудке при беременности?
Если болит желудок при беременности, что делать, знает не каждый. Нельзя пускать такое явление на самотек, несмотря на широкое его распространение. Действительно, желудочные боли знакомы практически любой женщине, родившей ребенка. В большинстве случаев данная аномалия считается естественным физиологическим процессом, но это может быть сигналом, говорящим о наличии серьезной патологии. При появлении болевого синдрома необходимо выяснить причины и только после этого принимать адекватные меры по излечению болезни.
Сущность проблемы
Любой человеческий орган может болеть при появлении аномальных воздействий на нервные окончания — болевые рецепторы под названием ноцицепторы. Болевой синдром считается необходимым защитным элементом всей системы — он призван сообщать о появлении опасного явления, способного нарушить ее работу. В частности, ноцицепторы реагируют на их компрессию, повреждение тканей, изменение среды, воздействующей на них. Они посылают импульс в головной мозг, который расшифровывается там, как болевое ощущение. Таким образом, рецепторы реагируют на воспалительный процесс, механические повреждения тканей, термические воздействия, химическую реакцию при нарушении метаболических и обменных процессов.

В желудке человека, как и в любом другом органе, находится огромное количество болевых рецепторов, готовых реагировать на незапланированные воздействия. Болевой синдром в области желудка может иметь физиологический (связанный с экзогенными воздействиями) и патологический характер. Если в первом случае болевая реакция является естественной защитой, то во втором — симптомом заболевания. Боль может иметь разную интенсивность, продолжительность и форму проявления в зависимости от вида поражающего воздействия, степени тяжести поражения, локализации и размеров пораженного участка.
Боли в желудке у беременных знакомы практически любой женщине. Учащение данного явления в такой период легко объясняется специфическими процессами, протекающими в женском организме. Увеличение размеров матки, гормональная «революция», психологические перегрузки — все это вполне естественно влияет на желудок. Нередко живот реагирует сильными болями. Если в нормальном состоянии они легко купируются медикаментозными обезболивающими препаратами, то во время беременности ситуация усугубляется ограничением в приеме лекарственных средств, так как, принимая их, можно нанести вред будущему ребенку.
Этиология болей
У женщин при беременности болит желудок достаточно часто и на разных ее сроках. Этиологический механизм в разные периоды вынашивания ребенка имеет свои специфические черты. Так, на ранних сроках желудочный болевой синдром чаще всего обусловлен резким гормональным дисбалансом и определенным нервным стрессом, вызванным адаптацией организма к новым условиям. Важное значение имеет токсикоз.

К 14–17 неделе беременности на лидирующие позиции выходит активный рост матки, что оказывает компрессионное воздействие на ближайшие органы, в т. ч. на желудок. В 3-ем триместре компрессия приводит к заметному сужению кишечного просвета, затрудняя движение пищи. В этот период существенно повышается роль питания, т. к. употребление трудноперерабатываемых продуктов и просто переедание создает условия для перегрузки желудка с учетом сложности в эвакуации пищи.
Физиологические боли в желудке при беременности помимо роста матки провоцируют и такие причины:
- нервные стрессы и психологическая перегрузка;
- чрезмерное количество пищи, что очень характерно для беременных женщин, постоянно ощущающих чувство голода, или, наоборот, длительные перерывы между питанием (например, вызванные токсикозом);
- гипоацидное состояние, когда наблюдается несварение желудка и недостаточное продуцирование желудочного сока;
- запоры или понос;
- токсикоз и повышенный тонус брюшных мышц при рвоте;
- сильная изжога;
- аллергическая реакция.
Следует учитывать, что у беременной женщины усиливается проявление всех хронических заболеваний, а ослабление иммунной защищенности повышает вероятность инфекционных поражений. Этот фактор увеличивает вероятность появления патологических болей в желудке.
Наиболее распространенные причины этой категории:
- гастрит разного типа (бактериальный, эрозивный, вирусный, паразитарный);
- язвенная болезнь;
- полипы;
- диспептический эффект;
- хронический запор;
- инфекционные заболевания разного вида (боль в желудке могут порождать даже ангина и воспаление легких).
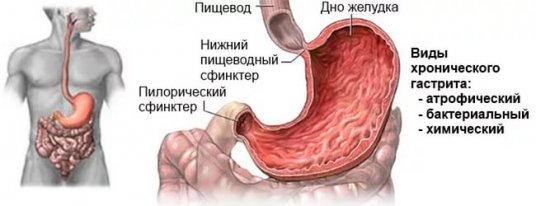
Необходимо учитывать, что в период вынашивания ребенка резко активизируется язва двенадцатиперстной кишки и желудка. Такой процесс объясняется увеличением количества прогестерона у беременной женщины. Данный гормон способствует повышенному продуцированию слизи.
Нередко боль в желудке во время беременности возникает в результате иррадиации от патологии других органов. Такое явление наблюдается при заболеваниях желчного пузыря, печени, поджелудочной железы, почек, мочеточника, воспалениях в мочевыводящем канале. Болевой синдром может проявиться после употребления молока при наличии лактозной непереносимости. В этом случае отмечаются признаки пищевой аллергии.
Вероятность физиологического болевого синдрома несколько снижается примерно к сроку 38–40 недель беременности — проявление болей и сопровождающих симптомов (изжога, понос) отмечается значительно реже. Это связано с тем, что к этому времени головка плода опускается, что снижает давление матки на другие органы. То есть желудок во время беременности после 40-й недели чаще болит по патогенным причинам (в частности, инфекционное поражение), на что следует обратить особое внимание.
Симптоматические проявления
Боль в желудке не следует путать с болезненными проявлениями в кишечнике или других органах брюшной полости. Если болит желудок во время беременности, то основная локализация болей отмечается немного выше пупка или в подреберье слева, в то время, как при кишечных проблемах основной болевой синдром ощущается ниже пупка.
Боль может иметь разный характер, а также интенсивность. Ее восприятие и оценка во многом зависит от индивидуального болевого порога, что делает относительным понятие: болит сильно или слабо. Часто большую информацию дает такой параметр, как продолжительность симптома.

Характер болевого синдрома зависит от причины. При гастрите, осложненном панкреатитом или колитом, появляется сильная боль, причем такие ноющие ощущения продолжаются длительное время. Схваткообразная, резкая боль характерна при язвенной болезни. Возможный вариант — кинжальная боль при язве прободного типа.
Важный показатель: связь болевого признака с приемом пищи. При наличии хронического гастрита боль ощущается практически сразу после еды, особенно, если употребить кислые или жирные блюда. Язвенная болезнь проявляется через 0,5–1,5 ч, при язве привратника — через 1–1,6 ч, язве двенадцатиперстной кишки — позже, чем через 1,5 ч.
Интенсивность болевого синдрома заметно повышается в период сильной физической перегрузки или психологических перенапряжений. Именно эти факторы часто становятся причинами сильных болей в желудке при наличии дуоденита или язвенной болезни.
Болевой синдром патологической природы отличает высокая интенсивность и продолжительность. Кроме того, настораживающими факторами можно считать такие сопутствующие симптомы:
- постоянный дискомфорт и тяжесть в желудке, чувствительные спазмы желудка постоянного проявления;
- тошнота и рвота;
- диарея или хронический запор;
- понос сопровождается кровяными выделениями;
- депрессивное состояние, ухудшение общего самочувствия.
Возможные осложнения
Что делать, когда болит желудок? Это очень серьезный вопрос, решение которого лучше доверить специалисту, а именно гинекологу или гастроэнтерологу. Какие риски подстерегают беременную женщину на разных сроках беременности при наличии болей в желудке?
Если болевой синдром проявляется на самых ранних сроках беременности, то риск выкидыша значителен. Особо опасно, когда спазмы и боли остро ощущаются в центральной зоне живота при сроке до 11–12 недель, при кровотечениях. В этих случаях необходимо срочное обращение к врачу. Болевой синдром в период 6–11 недель после зачатия, совмещенный со схватками и водянисто-кровяными выделениями, может быть признаком внематочной беременности.
Степень опасности рассматриваемого проявления существенно снижается во 2-м триместре беременности. Опасность позднего выкидыша появляется в период 13–24 недель при наличии (помимо желудочных болей) светлых кровянистых выделений.
Риски опять возрастают в 3-ем триместре, когда желудочный болевой синдром может стать предвестником преждевременных родов. Срочная госпитализация необходима при таких обстоятельствах, возникающих в период 31–36 недель беременности: сильные боли внизу живота и в области таза, тяжесть в желудке, особенно, если наблюдается отхождение околоплодных вод.
Повышенную опасность на ход беременности оказывает пищевое отравление. Оно имеет характерные признаки: тошнота и желудочная боль через 35–45 минут после употребления некачественной пищи. На ранних стадиях беременности данная аномалия опасна тем, что рвота приводит к активному сокращению матки, а понос вызывает обезвоживание и повышает риск тромбообразования. Наиболее опасно отравление ядовитыми грибами, т. к. их токсины способны проникать через плаценту и влиять на развитие плода. При сильных отравлениях необходимо оказание первой помощи путем введения сорбентов (Полисорб, Смекта, Энтеросгель, активированный уголь) и обеспечения усиленного питьевого режима с использованием минеральной воды для исключения обезвоживания. Не допускается прием противорвотных и противодиарейных препаратов (только под контролем врача и при тяжелых случаях).
Лечебные мероприятия
Лечение беременной женщины от боли в желудке осложняется ограничениями в назначении медикаментозных препаратов и проведении лечебных процедур. Терапевтический процесс требует особой осторожности, а главное, учета влияния на развитие ребенка. В целом, лечение практически исключает оперативное воздействие, а ограничивается консервативными методами.
Как все-таки избавляться от болевого синдрома в желудке во время беременности? Основное воздействие должно быть направлено на лечение основной болезни. При физиологических болевых ощущениях принять медикаментозные средства можно только при сильных проявлениях, когда боли ухудшают общее состояние. Если болевой синдром имеет умеренную интенсивность, то надо постараться обойтись профилактическими мерами — диетотерапия, лечебная гимнастика, массаж, усиленное питье с применением лекарственных растений. Симптоматическая терапия направлена на устранение таких проявлений, как тошнота, понос или запор.

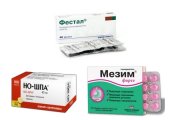
Наиболее напряженная ситуация возникает в 1 триместре, когда прием большинства лекарств противопоказан. При сильных болях разрешается принимать Но-шпу, а также выпить настойку валерианы или пустырника. Под контролем врача применяются такие препараты: Ренни, Маалокс, Гевискон, Тримедат, Гастрофарм. При сильных спазматических явлениях возможно назначение Папаверина гидрохлорида или Церукала.
Лечение во 2 триместре имеет меньше ограничений. В этот период хорошо помогают: легкая лечебная физкультура, прогулки на свежем воздухе, употребление минеральной воды (рекомендуется Ессентуки) и диетотерапия. При наличии хронического запора можно применить глицериновые ректальные свечи. Очень важно предотвращать стрессы и психологические перегрузки, совсем недопустимы чрезмерные физические нагрузки.
В 3 триместре упор лучше делать на лечение народными средствами. По назначению врача принимаются такие препараты, как Смекта, Эссенциале, Мотилиум. Из народных средств особо выделяются отвары лекарственных растений, в частности, из березовых почек. Положительное воздействие оказывает употребление кураги и чернослива.
Народная мудрость
С учетом повышенного риска применения медикаментозных препаратов наиболее широко используются народные методы. Так, при борьбе со спазмами и болевым синдромом благотворное воздействие оказывают такие средства:
- свежий картофельный сок;
- чай, заваренный с мелиссой или мятой;
- настой льняных семян, пустырника.

При интенсивном токсикозе хорошо помогают яблоки и бананы. При появлении воспалительных реакций можно выпить молока с добавлением меда.
Желудочные боли во время беременности ощущают практически все женщины, но это не должно вызывать халатного отношения к собственному здоровью. Болевой синдром может являться признаком серьезного заболевания, которое обострилось в результате беременности. При частых, интенсивных и продолжительных болях, а также наличии других настораживающих проявлений необходимо обратиться к врачу для выяснения причин и разработки схемы лечения.