Симптомы и лечение механической желтухи у взрослых и детей
Механическая желтуха — это опасная патология, связанная с застоем желчи вследствие непроходимости магистральных желчных каналов. Чтобы избежать тяжелых последствий, действовать нужно грамотно и быстро.
Особенности заболевания
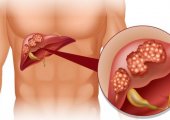
Рассматриваемое состояние, называемое также резорбционной (ахолитической, обтурационной, подпеченочной) желтухой, или внепеченочным холестазом, развивается вследствие появления механического препятствия, мешающего свободному поступлению желчи в просвет 12-перстной кишки. При этом в плазме повышается содержание билирубина — красновато-желтого пигментного соединения, образующегося при распаде эритроцитов и выводимого с желчным секретом через кишечник. Развивается гипербилирубинемия, обеспечивающая внешние желтушные проявления.
Симптомы желтухи у взрослых свидетельствуют о серьезности заболевания. А для большинства новорожденных это привычное физиологическое явление, развивающееся в 60% случаев. Оно безопасно для организма и не требует медицинского вмешательства. Механическая желтуха у новорожденных встречается нечасто и обуславливается врожденными аномалиями. Здесь необходимо целенаправленное лечение, может потребоваться оперативное вмешательство.
Причины возникновения
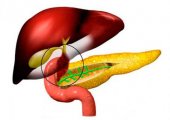
Желтуха развивается как осложнение при различных заболеваниях панкреато-гепатобилиарной системы, которые подразделяют на такие группы:
- Врожденные пороки билиарного тракта:
- гипоплазия (недоразвитость) протоков;
- аплазия — полное их отсутствие или непроходимость вследствие заращения.
- Последствия оперативных вмешательств, когда образуются стриктуры (зауженные участки) или пузырно-проточные фистулы.
- Заражение печени паразитами.
- Доброкачественные изменения в поджелудочной железе, печени, желчном пузыре или его протоке:
- индуративный панкреатит;
- желчнокаменная болезнь;
- кистозные образования;
- дивертикулы;
- рубцевание желчевыводящих путей;
- стеноз большого сосочка 12-перстной кишки;
- холангит;
- портальная билиопатия.
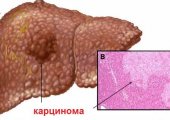
- Злокачественные новообразования:
- местное раковое поражение;
- метастазы при раке желудка, злокачественной гранулеме и других опухолях.
Синдром механической желтухи характерен для всех больных с опухолевыми разрастаниями в желчных путях и для 15–40% пациентов, страдающих холедохолитиазом (разновидность желчнокаменной болезни). В отдельных случаях застой желчи, называемый холестазом, возникает из-за дуоденальной язвы или воспаления аппендикса, если тот расположен у ворот печени.
Желтуха не заразна. У пациентов до 40 лет чаще всего причиной патологии становится закупорка желчевыводящих каналов конкрементами, а в старшей возрастной группе она обуславливается в основном желчными камнями и опухолями в печени, билиарных каналах, фатеровом сосочке, головке поджелудочной железы или в желчном пузыре. Врожденные аномалии встречаются достаточно редко.
При желчнокаменной болезни вероятность обтурации холедоха — 20%. Она возникает, если конкремент слишком крупный и не может свободно пройти по каналу в кишечник. Но даже мелкие образования могут застревать в протоке вследствие длительного спазмирования сфинктера Одди. Со временем такой засор может устраниться самостоятельно. Вероятность этого составляет около 60%. Желтушные признаки после нормализации оттока желчи ослабевают.
Симптомы желтухи
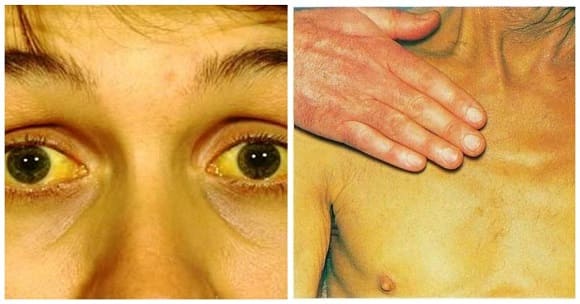
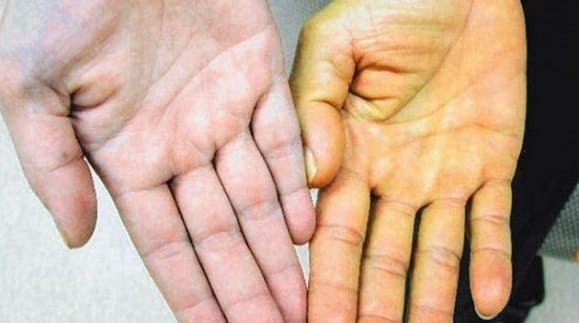
Особенностью заболевания является изменение пигментации кожи, вследствие чего покровы приобретают выраженную желтизну. Также желтеют белки глаз и слизистые поверхности. При длительном холестазе кожа становится землисто-желтой. Тон окраски обеспечивается пигментом билирубином, который при желтухе в больших количествах скапливается внутри желчного пузыря, откуда вновь попадает в кровоток, связываясь с альбуминами.
Есть и другие симптомы заболевания:
- боли в эпигастрии и/или правой подреберной зоне, которые со временем могут усиливаться;
- потемнение мочи;
- разжижение стула, обесцвечивание каловых масс;
- приступы тошноты, возможна рвота;
- утрата аппетита, которая может привести к анорексии;
- повышенная температура, озноб;
- слабость, утомляемость;
- неуемный зуд, приводящий к появлению расчесов и мелких кровоподтеков;
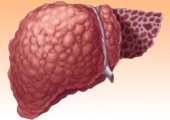
- увеличение печени в размерах.
Иногда на веках появляются ксантелазмы — желтоватые выпуклости, представляющие собой холестериновые отложения. Их образование связывают с нарушением экскреции холестерина, основная масса которого эвакуируется с желчью.
Характер болевых ощущений может быть разным. Так, при застое желчи из-за желчнокаменных образований появляются резкие боли, которые могут иррадиировать по правой стороне в грудину, подмышечную и лопаточную области. Боль возникает и при пальпации печени. А при опухолевых поражениях панкреато-гепатобилиарных структур боли тупые. Сосредоточены они под ложечкой, но нередко отдают в область спины. Прощупывание печеночной области безболезненно.
Появляющийся зуд не получается устранить ни механическим воздействием, ни специальными средствами. Кожа начинает зудеть еще до появления желтизны. Зуд и выраженное снижение веса более характерны для опухолей. Если аппетит пропал задолго до проявления другой симптоматики, это свидетельство того, что новообразование может быть злокачественным.
При желтухе увеличение печени связано с переполненностью пузыря желчью и развивающимся вследствие этого холециститом/холангитом. При появлении новообразований желчный пузырь хорошо прощупывается и болезнен при нажатии.
Наличие повышенной температуры чаще всего сигнализирует о развитии инфекции. Длительный жар — признак обтурационной желтухи. Его учитывают при дифференциальной диагностике для исключения вирусного гепатита, при котором температура спадает через несколько дней.
Возможные осложнения
Желтуха считается тяжелой патологией. Ее длительность зависит от исходной причины болезни. Закупорка протоков конкрементами может самоустраниться в течение нескольких дней, а холестаз при опухолевых поражениях может продолжаться долго. Бездействовать нельзя. С желчью выводится множество токсичных веществ, таких как ацетальдегид, ацетон, фенолы, индол, аммиак и др. При холестазе они накапливаются, отравляя органы, и развивается такое опасное состояние, как синдром эндогенной интоксикации. Отсутствие целенаправленного лечения может вызвать различные осложнения:
- Холецистит, холангит, абсцесс печени, сепсис.
- Деградацию гепатоцитов, цирроз.
- Острую печеночную недостаточность.
- Печеночную энцефалопатию.
- Гепаторенальный синдром.
- Сужение и тромбоз прекапиллярных почечных сосудов, ведущие к нарушению функций почек.
- Повышение плазменных концентраций креатинина и мочевины.
- Брадикардию.
- ДВС-синдром, коагулопатию.
- Нарушение альвеолярной проницаемости, гипоксию.
- Онкологические заболевания, включая карциному, саркому, лимфому.
Иногда последствия продолжительной желтухи невозможно устранить даже после оперативного вмешательства. В этом случае прогноз жизни больного неутешительный. Почечно-печеночные отклонения продолжают нарастать, и наступает смерть.
Диагностика
Для постановки диагноза требуется анализ клинической картины, изучение анамнеза и детальное обследование. Осмотр больного и стандартный набор анализов точных результатов не дают, особенно на ранних этапах развития патологии. Во время диагностики важно удостовериться в обтурационном характере желтухи, исключив печеночный холестаз и вирусный гепатит, и выявить причину появления патологии. При этом используются следующие методы:
- Ультразвуковое исследование. Позволяет обнаружить расширение просвета протоков, наличие камней (в желчном пузыре в 85% случаев, в холедохе — в 30%), оценить состояние прилегающих органов и забрюшинного пространства.
- Фиброэзофагогастродуоденоскопия (ФГДС). Эндоскопическое обследование верхней части пищеварительного тракта, желудка и фатерова сосочка. Есть возможность проведения биопсии и оценивания возможности выполнения ЭРХПГ.
- Гипотоническая дуоденография. Представляет собой рентгенографию растянутой 12-перстной кишки в состоянии искусственной атонии. Позволяет выявить аномалии в ней и в поджелудочной железе.
- Эндосонография. Это эндоскопическое исследование пораженных структур с помощью ультразвукового датчика. Используется при недостаточности/неоднозначности УЗИ, иногда позволяет избежать рентгеноконтрастного и малоинвазивного обследования.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Комбинированное малоинвазивное исследование панкреато-билиарных протоков рентгеновским оборудованием после введения контраста. Есть возможность взять пробы для биопсии. Может приводить к осложнениям.
- Чрескожная чреспеченочная холангиография. Еще один комбинированный метод получения рентгеновских снимков. Исследование проводят после введения контраста в проток с помощью иглы, вкалываемой напрямую через печень. Позволяет более тщательно изучить характер обтурации. Риск осложнений повышен.
- Фистулохолецистохолангиография. Исследование билиарного дерева, когда контраст вводится через желчный пузырь.
- Сцинтиграфия печени (радиоизотопное сканирование). Специальный состав вводится внутривенно, а на теле располагаются датчики. Данные полученной гепатограммы позволяют с высокой точностью определять наличие опухолей и паразитарных инвазий.
- Томография компьютерная и магнитно-резонансная. Безопасный и информативный способ детального исследования пораженных структур.
- Лапароскопия. Самый инвазивный способ исследования гепатодуоденального участка. Проводится через небольшие хирургические надрезы. Позволяет достоверно выявить степень опухолевого повреждения, заражения ленточными червями или другими паразитами, определить наличие метастазов.
Лечение
Лечебные мероприятия при механическом холестазе подразумевают в большинстве случаев хирургическое вмешательство. Оптимальным вариантом считается временная билиарная декомпрессия с использованием различных способов желчеотведения, после которой проводится плановая операция с целью устранения первопричин патологического состояния. Такой подход позволяет снизить не только смертность, но и вероятность постоперационных осложнений.
Желчеотведение осуществляется путем установки дренажей. Дренирование может быть чрескожным или эндоскопическим. К первой группе относятся чреспеченочные холецистостомия и холангиостомия. Процедуры проводятся под ультразвуковым, томографическим (КТ) или лапароскопическим контролем. Эндоскопические способы декомпрессии:
- Билио-дуоденальное дренирование.
- Билиарное стентирование.
- Папиллосфинктеротомия.
В ходе последней процедуры удаляются имеющиеся желчные конкременты. В большинстве случаев для устранения холедохолитиаза достаточно малоинвазивного вмешательства, в 94% случаев удается избежать открытых операций.
Другие хирургические методы:
- холецистэктомия, при которой вырезается желчный пузырь;
- холедохолитотомия, когда извлекаются камни из холедоха;
- неполная гепатэктомия, которая заключается в удалении пораженных участков печени;
- полная резекция всех структур, затронутых раком.
Как эндоскопические, так и радикальные меры помогают ликвидировать механические преграды, снять давление в протоках и восстановить отток желчи.
В некоторых случаях при перихолецистите, панкреатите, желчнокаменном заболевании, если проток перекрывается камнем лишь частично, удается обойтись консервативным лечением. Его медикаментозный аспект включает внутривенное вливание глюкозы, использование витаминных комплексов с упором на В-витамины, эссенциальных фосфолипидов, гепатопротекторов, гемостатиков, вазодилататоров, энтеросорбентов, глутаминовой кислоты, препаратов, стимулирующих печеночный кровоток.
При необходимости назначаются антибиотики. Может понадобиться плазмаферез. Еще одним важным моментом комплексной терапии является щадящий рацион. Полное излечение возможно, если болезнь не запущена. При хроническом характере основной патологии, при тяжелом нарушении обменных процессов и онкологических поражениях нет гарантии полного восстановления здоровья.
Диета
Для снижения нагрузки на печень больным назначается диета. В приоритете находятся отварные и паровые блюда. Рекомендовано дробное питание с регулярным приемом пищи. Это способствует продуцированию желчи и нормализации работы печеночных структур.
Необходимо насытить рацион растительными продуктами. Белковые поступления должны обеспечиваться за счет яиц, диетических сортов рыбы, нежирной мясо-молочной продукции. Жиры должны поступать дозировано (до 40 г в день), в основном в виде растительного масла. Категорически запрещается употребление трансжиров, которые образуются в процессе обжаривания продуктов и используются для изготовления соусов, кетчупов, кремов, кондитерской продукции, промышленных полуфабрикатов.
Под запретом находятся и соленья, калорийные, высокохолестериновые, обжаренные, острые продукты. Ограничение накладывается на мучные изделия. Хлеб лучше употреблять в подсушенном виде.
Перечень разрешенных продуктов включает:
- крупяные и овощные супы без зажарки;
- подсохший (вчерашний) хлеб, бездрожжевые хлебцы, домашние сухари, сухие сорта печенья;
- диетическую рыбу;
- телятину, крольчатину, курятину, индюшатину без жира, сала, шкуры и грубых прожилок;
- молоко и сметану в составе блюд, биокефир, йогурты, простоквашу, обезжиренный творог;
- каши на воде из различных круп, за исключением (при необходимости) перловой и кукурузной;
- овощи, зелень, плодово-ягодную продукцию, неперекисшую квашеную капусту;
- разбавленные чаи, в т. ч. травяные, фреши, смузи, овсяный отвар.

Пациентам следует воздерживаться от употребления грубой, жирной пищи и блюд с большой концентрацией экстрактивных веществ:
- маргарина, кулинарных жиров, сала, майонеза;
- рыбной икры, сосисочно-колбасной продукции, гусей, уток, калорийной свинины;
- консервов, копченостей, субпродуктов;
- твердых сыров, сырковой массы, сливок, цельного молока, домашней сметаны;
- мясных супов, кислых щей, окрошки;
- свежих хлебобулочных изделий, ржаного хлеба, кондитерской и кофеиносодержащей продукции;
- какао, горячего шоколада, кофе, насыщенной заварки;
- острых приправ, чеснока, щавеля, редиса, репы, грибов, капусты, бобовых;
- алкогольных напитков, содовой, концентрированных соков, сладких нектаров.
Преимущества такой диеты в том, что она полезна для пищеварительной системы, включая печень и поджелудочную железу, сбалансирована и подходит для постоянного применения. Такое питание не будет однообразным, поэтому не нужно прилагать особых усилий, чтобы придерживаться его основ длительное время.
При остром панкреатите, воспалении желчного пузыря и прилегающих структур, печеночной колике, свидетельствующей о холедохолитиазном обострении, и в послеоперационный период необходим двухдневный голод. В это время больному показаны разведенные фреши, некрепкий чай, овсяный и шиповниковый отвары. На 3 сутки уже можно принимать пищу. Рацион должен соответствовать противовоспалительному бессолевому питанию (диета №5В). Основные его принципы:
- Пища должна быть протертой.
- Соль и масло запрещены.
- Для приготовления слизистых супов и жидких каш используется манная, овсяная или рисовая крупа. В них можно добавлять немного обезжиренного молока.
- Фруктово-овощная продукция вводится исключительно в виде соков, пюре, муссов, компотов.
- Употребление хлеба ограничено. Допускается только пшеничный, предпочтительно в виде сухарей.
- Со временем вводится нежирное мясное и рыбное пюре, диетический некислый творог.
Порции должны быть небольшими. Прием пищи — до 6-8 раз в день. В дальнейшем можно несколько расширить рацион питания и снизить некоторые ограничения.
Профилактика
Для предупреждения развития желтухи важно контролировать состояние печени и смежных органов, а при появлении тревожной симптоматики сразу же обращаться за медицинской помощью. Питание должно быть рациональным, сбалансированным и щадящим. Для предупреждения глистных инвазий нужно следить за чистотой рук, придерживаться правил обработки продуктов и питьевой воды. Чтобы минимизировать вероятность развития онкологических новообразований, следует избегать различных видов интоксикации, включая злоупотребление лекарственными средствами.