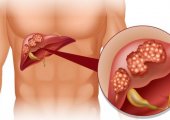
Дифференциальная диагностика и лечение гепатолиенального синдрома
Гепатолиенальный синдром является патологическим состоянием организма и не считается самостоятельным заболеванием. Проявляется в виде увеличения в размерах печени и селезенки. Для того чтобы избавиться от симптомов синдрома, следует выявить причину его развития и провести терапию.
Виды
Гепатолиенальный синдром по медицинской классификации болезней имеет код R16. Он также называется печеночно-селезеночным синдромом и в настоящее время не имеет определенной классификации.
Но для описания симптома специалисты используют несколько критериев:
- Степень увеличения органов. Может иметь слабую выраженность, среднюю или умеренную.
- Консистенция. При обследовании устанавливается практически нормальная (мягкая), умеренно плотная, среднеплотная и каменистая.
- По степени выраженности болезненных ощущений выделяют:
- безболезненную, когда синдром протекает бессимптомно;
- чувствительная, при которой признаки выражены слабо и проявляются через некоторое время после окончания стадии обострения;
- болезненная, когда симптомы интенсивны и беспокоят пациента постоянно
- гиперчувствительная.
В зависимости от продолжительности синдрома выделяют кратковременную (симптомы продолжаются на протяжении недели, замет стихают), острую (болезненные ощущения не проходят в течение месяца), подострую (продолжительность синдрома составляет до трех месяцев). Также выделяют хроническую, которая продолжается более трех месяцев и характеризуется периодами ремиссий и обострениями.
Причины
Гепатолиенальный синдром может возникать на фоне множества заболеваний. Их разделяют на определенные группы:
- Заболевания печени и селезенки.
Зачастую патологическое состояние возникает на фоне развития нарушений работоспособности печени и селезенки. Они протекают обычно в острой, хронической или подострой форме. Также выделяют очаговые или распространенные. Гепатолиенальный синдром развивается при наличии следующих патологий:
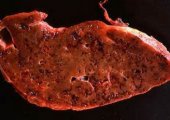
- цирроз;
- гепатит;
- тромбозы
- новообразования злокачественного или доброкачественного характера течения.
- Нарушение метаболизма.
В группу входят патологические состояния, которые возникают в результате врожденных или приобретенных нарушений обменных процессов. Симптом возникает в результате развития:
- болезни Гирке, которая проявляется в виде нарушения обмена глюкозы;
- гемохроматоза;
- болезни Вильсона-Коновалова;
- амилоидного поражения внутренних органов.
- Паразиты и болезни инфекционной природы возникновения.
Медицине известны сотни бактерий и вирусов, которые становятся причиной развития множества патологий. Многие из них живут в человеческом организме, но при влиянии определенных факторов стремительно начинают размножаться.
Причиной возникновения гепатолиенального синдрома также могут стать и различные паразиты, проникающие в организм из окружающей среды и обитающие во внутренних органах.
К возбудителям синдрома относятся:
- стрептококки;
- малярия;
- эхинококк;
- мононуклеоз инфекционного типа;
- альвеококк;
- гельминты.
- Болезни кровеносной системы.
Большинство заболеваний крови сказываются на состоянии печени и селезенки. При влиянии определенных факторов органы увеличиваются, возникает боль.
Спровоцировать возникновение синдрома могут такие заболевания как лейкемии, анемии различного генеза, лимфома Ходжкина.
- Сердечно-сосудистые патологии.
Гепатолиенальный синдром возникает при развитии заболеваний сердечной мышце и сосудов. К ним относятся:
- слипчивый перикардит;
- гипертония;
- пороки сердца;
- кардиосклероз.
Причин возникновения синдрома достаточно. Он сопровождает как заболевания сосудов и крови, так и возникает на фоне инфекционных болезней. Патологическое состояние не является отдельным заболеванием, но может стать причиной серьезных нарушений работоспособности органов.
Клиническая картина
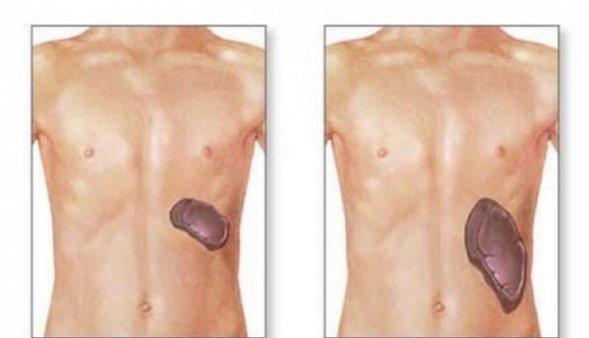
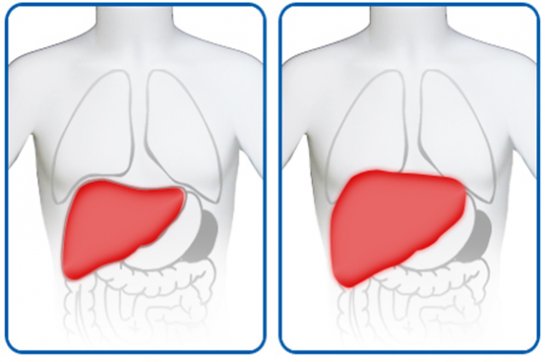
Гепатолиенальный синдром у мужчин и женщин проявляется в виде увеличения печени и селезенки. Пациенты жалуются на болезненные ощущения в области правого подреберья. При этом увеличенная селезенка при пальпаторном исследовании не выявляется определить нарушение работу органа и изменения в его кровообращении возможно только при диагностики.
На ранней стадии заболевания край фильтрующей железы выступает на два сантиметра из-под ребра. Среди симптомов преобладает анемия, нейтропения. Печень не изменена.
Вторая стадия характеризуется увеличением печени и нарушением ее работоспособности. Симптомы развиваются на протяжении нескольких месяцев, затем заболевание переходит в следующую стадию.
При третьей степени печень увеличена на 4 сантиметра. Во время обследования орган хорошо различается и выступает из-под нижнего ребра. Отмечаются печеночная недостаточность, кровоточивость слизистой кишечника, асцит, варикозное расширение вен органа. Продолжительность второй стадии составляет более года.
Тяжелая степень проявляется в виде интенсивной боли, которая чаще всего возникает на фоне образования гнойных масс. Проявляются отечность, истощение и усиливается кровоточивость.
К основным симптомам заболевания относятся:
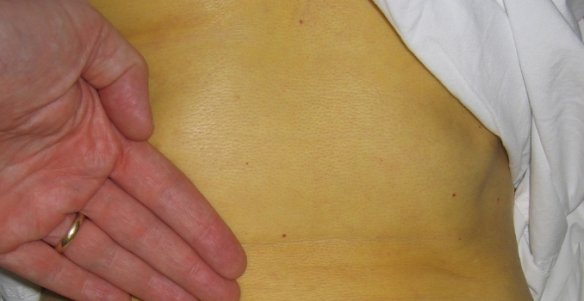
- Зуд кожного покрова.
- Желтушность кожи.
- Диспепсические расстройства.
- Тяжесть и боли в области правого подреберья.
- Абсцесс желчевыводящих путей.
В случае, когда причиной заболевания стали паразитарные инвазии, проявляется интоксикация. Она сопровождается тошнотой, рвотой, плохим самочувствием, головными болями, слабостью. Также могут отмечаться повышение температуры, отказ от еды, лихорадка и озноб.
Если причиной стали заболевания крови или лимфоидной ткани, пациенты жалуются на слабость и недомогание, бледность кожных покровов и увеличение лимфатических узлов.
При обследовании, когда патологическое состояние организма спровоцировано нарушением обмена веществ, наблюдаются ухудшение работоспособности эндокринной системы и недостаточный обмен белковых соединений.
В зависимости от клинической картины врач устанавливает предварительный диагноз и назначает лечение.
Диагностика
При наличии гепатолиенального синдрома в первую очередь проводится дифференциальная диагностика на основе жалоб пациента, анамнеза и результатов обследования. Гастроэнтеролог проводит и внешний осмотр, а также и пальпаторное исследование. Это помогает установить характер изменений органа и степень выраженности болезненных ощущений.
Для подтверждения диагноза, причины и определения особенностей течения заболевания назначается ряд инструментальных и лабораторных исследований:
- Ультразвуковое исследование. Проводится для установления степени изменения и является одной из самых информативных методов диагностики. Во время процедуры удается определить и внешнюю структуру органов.
- Компьютерная томография. Современный метод исследования, позволяющий выявить некоторые особенности течения патологии.
- Биопсия печени. Назначается для исключения или подтверждения наличия раковых клеток. Для этого проводится забор материала при помощи тонкоигольной биопсии. Полученный биоптат отправляют в лабораторию на цитологическое исследование. Результат готовы через 10–14 дней.
- Исследование лимфатических узлов и костного мозга.
- Общий анализ крови. Назначается для выявления уровня содержания эритроцитов, тромбоцитов, белковых веществ, гемоглобина и наличия инфекции.
- Анализы мочи. Исследование позволяет выявить превышение или понижение нормы белка и различные изменения в составе.
На основе всех результатов врач делает заключение, определяет причину возникновения синдрома, степень и характер его протекания. В зависимости от того, что спровоцировало появление признаков, проводится лечение.
Лечение и прогноз
Гепатолиенальный синдром не является самостоятельным заболеванием и не нуждается в терапии. Чтобы купировать симптомы и облегчить состояние пациента, специалист назначает курс лечения основной патологии.
Но зачастую симптомы синдрома достаточно сложны и многофакторны, что не позволяет в некоторых случаях точно установить причину.
У детей заболевание также встречается, но терапия проводится только в случае, когда заболевание имеет тяжелую форму течения. Диагностика патологии достаточно затруднена в результате постоянно изменяющегося гормонального фона. Исследования в данном случае становятся малоинформативными или бессмысленными.
При диагностировании синдрома категорически запрещено заниматься самолечением. Для облегчения состояния могут быть назначены «Гепабене», «Силимарин», «Силибор», «Лактулоза». Но препараты не в состоянии помочь полностью избавиться от заболевания и купировать симптомы.
Прогноз при установлении гепатолиенального синдрома неоднозначен, так как методы диагностики в некоторых случаях становятся неинформативными, а причин развития достаточно много.
Гепатолиенальный синдром – патологическое состояние организма, причин развития которого достаточно много. Симптомы возникают в различной интенсивности и в зависимости от степени развития нарушения. Лечение и прогноз затруднены в связи с многофакторностью и неинформативностью диагностических мер. Специалист может назначить определенные лекарственные средства, применение которых проходит под строгим контролем работоспособности печени и селезенки.