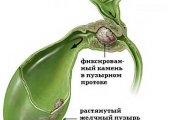
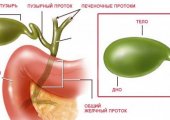
Лапароскопия желчного пузыря
Желчный пузырь выполняет важную роль в процессах пищеварения. Но при патологиях воспалительного характера, течение которых не корректируется медикаментозной терапией, орган удаляют. Человек вполне может существовать без желчного пузыря. Врачи при определении тактики вмешательства все чаще отдают предпочтение лапароскопии как малоинвазивному и безопасному варианту.
Лапароскопия желчного пузыря как разновидность малотравматичного хирургического вмешательства впервые была осуществлена в 1987 году французским хирургом Дюбуа. В современной хирургии на долю манипуляций в форме лапароскопии приходится 50–90% в силу их высокой эффективности и малой вероятности развития осложнений. Лапароскопия является оптимальным вариантом в терапии желчнокаменной болезни и прочих патологических состояний желчного пузыря в запущенных стадиях.
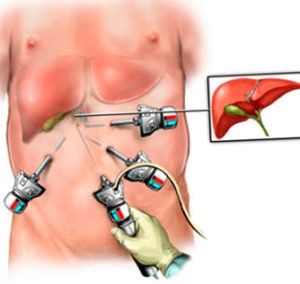
Преимущества и недостатки процедуры
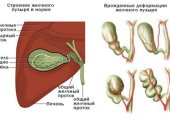
Под лапароскопией желчного понимают разновидность хирургической манипуляции, в ходе которой полностью иссекают пораженный орган, либо патологические образования (камни), накопившиеся в полости пузыря и протоках. Лапароскопический метод обладает рядом весомых преимуществ:
- малая травматичность для пациента — по сравнению с оперативным вмешательством открытого типа, при котором осуществляют разрез всей стенки брюшинной зоны, в процессе лапароскопии доступ к желчному для последующего иссечения совершается через 4 прокола с диаметром не больше 10 мм;
- малая потеря крови (40 мл), причем общий кровоток и функционирование соседних органов брюшинной полости не страдает;
- реабилитационный период сокращается — пациент готов к выписке после вмешательства через 24–72 часа;
- работоспособность пациента восстанавливается спустя неделю;
- боли после вмешательства — слабые или умеренные, легко снимаются обычными обезболивающими препаратами;
- малая вероятность развития осложнений в виде спаек, что обусловлено отсутствием прямого контакта органов брюшины с руками врача, салфетками.
Несмотря на массу положительных моментов, у лапароскопии есть недостаток — масса противопоказаний к проведению манипуляции.
Виды вмешательства, показания
Лапароскопия желчного пузыря совершается в нескольких вариантах — лапароскопическая холецистэктомия, холедохотомия, наложение анастомозов. Лапароскопическая холецистэктомия — распространенный вид эндоскопического вмешательства с иссечением желчного пузыря. Основными показаниями к организации вмешательства выступают:
- хроническая форма холецистита, осложненного образованием конкрементов в полости органа и протоках;
- липоидоз;
- острая форма холецистита;
- образование на стенках желчного множественных полипов.
Основным показанием для проведения холедохотомии служит холелитиаз. В процессе вмешательства хирург удаляет конкременты, ставшие причиной обструкции желчевыносящих путей и застоя желчи. Помимо холелитиаза, данный вид лапароскопии проводится при сужении просвета холедоха для нормализации продвижения желчного секрета и для извлечения паразитов из желчных ходов (при лямблиозе, описторхозе).
Показания к наложению анастомозов идентичны — холелитиаз, при котором пузырь иссекают, а желчный проток сшивают с двенадцатиперстной кишкой. Прибегают к наложению анастомозов и в случае стеноза желчевыносящих протоков.
Немаловажную роль в хирургии отводят диагностической лапароскопии желчного. Вмешательство проводят с диагностической целью, для уточнения и подтверждения болезней желчного пузыря (при течении упорных холециститов неясной этиологии), желчевыводящих каналов и печени. С помощью диагностической лапароскопии выявляют наличие раковых опухолей в органах билиарного тракта, стадию и степень прорастания новообразования. Иногда к методу прибегают для определения причины асцита.
Противопоказания
Все противопоказания к лапароскопическому иссечению желчного подразделяют на абсолютные — хирургическое вмешательство категорически запрещено; и относительные — когда манипуляцию можно провести, но с некоторым риском для пациента.
Лапароскопическое иссечение желчного пузыря не проводят при:
- тяжелых патологиях сердечно-сосудистой системы (острый инфаркт) из-за высокой вероятности летального исхода больного в ходе вмешательства;
- инсульте с острым расстройством мозгового кровообращения — таким пациентам запрещено давать наркоз;
- обширном воспалении в брюшинном пространстве (перитонит);
- 3–4 триместрах беременности;
- раковых опухолях и локальных гнойных образованиях в желчном;
- ожирении с превышением массы тела от оптимальной на 50–70% (3–4-я степень);
- понижении свертываемости крови, не поддающейся коррекции на фоне приема лекарств;
- образовании патологических сообщений (свищи) между желчевыносящими каналами и тонким (толстым) кишечником;
- выраженном рубцевании тканей шейки желчного пузыря или связки, соединяющей печень и кишечник.
Относительные противопоказания к лапароскопическому иссечению желчного пузыря включают:
- острый воспалительный процесс в холедохе;
- обтурационную желтуху;
- панкреатит в острой стадии;
- синдром Мириззи — воспалительный процесс с деструкцией шейки желчного пузыря вследствие обструкции камнем, сужения или образования свищей;
- атрофические изменения в тканях желчного пузыря и уменьшение органа в размерах;
- состояние при остром течении холецистита, если от начала развития воспалительных изменений прошло больше 72 часов;
- хирургические манипуляции на органах брюшинного пространства (если операция выполнена менее полугода назад).
Подготовка к процедуре
Лапароскопия желчного в подавляющем большинстве случаев относится к вмешательствам планового характера. Для того, чтобы заранее выявить возможные противопоказания и общее состояние организма, за 14 дней до манипуляции пациент проходит обследование и сдает перечень анализов:
- физикальный осмотр у хирурга;
- посещение стоматолога, терапевта;
- общий анализ урины, крови;
- биохимия крови с установлением ряда показателей (билирубин, сахар, общий и С-реактивный белок, щелочная фосфотаза);
- установление точной группы крови, резус-фактора;
- кровь на ВИЧ и реакцию Вассермана, вирусы гепатита;
- гемостазиограмма с выявлением активированного частичного тромбопластинового времени, протромбированого времени и индекса, фибриногена;
- флюорография;
- УЗИ;
- ретроградная холангиопанкреатография;
- электрокардиография;
- для женщин — влагалищный мазок на микрофлору.
Операцию по удалению желчного с использованием лапароскопического метода проведут только при результатах вышеуказанных анализов, соответствующих норме. При наличии отклонений пациенту потребуется пройти курс лечения для устранения выявленных нарушений. Если у пациента имеют место патологии дыхательной, пищеварительной систем, по согласованию с оперирующим врачом возможен курс медикаментозной терапии для устранения негативных симптомов и стабилизации состояния.
Подготовка к лапароскопии желчного пузыря в стационарном отделении включает ряд последовательных мероприятий:
- накануне хирургического вмешательства питание пациента должно состоять из легкоусвояемой еды, последний прием пищи — ужин в 19-00, после принимать любые продукты питания нельзя; после 22-00 запрещено употреблять жидкость, включая воду;
- в день, когда назначена операция, употреблять пищу и жидкость запрещено;
- с целью очищения кишечника необходимо сделать очистительные клизмы — вечером накануне вмешательства и утром; для большей эффективности возможен прием слабительных за 24 часа до операции;
- утром необходимо провести гигиенические процедуры — принять душ, с помощью бритвы удалить волосы на животе.
Накануне операции с пациентом проводят беседу врачи — хирург, анестезиолог, в ходе которой рассказывают о предстоящем вмешательстве, наркозе, возможных рисках и негативных последствиях. Беседа проводится в консультационной форме — пациент может задавать интересующие вопросы. После пациент дает согласие в письменном виде на проведение вмешательства и применение наркоза.
Техника проведения процедуры
Перед хирургической манипуляций на желчном пузыре применяют анестезию, оптимальный вариант — общая эндотрахиальная анестезия. Дополнительно требуется искусственная вентиляция легких. Подача наркоза при лапароскопии желчного пузыря осуществляется путем нагнетания газа через трубку. Впоследствии через нее организуется ИВЛ. В ситуациях, когда эндотрахиальный наркоз больному не подходит, анестезию обеспечивают обезболивающими уколами с подключением ИВЛ.
Перед лапароскопическим иссечением желчного пузыря пациента размещают на операционном столе, в положении лежа на спине. Манипуляции по иссечению органа лапароскопическим методом проводятся в двух вариантах — американском и французском. Разница заключается в местонахождении хирурга по отношению к пациенту:
- при американском способе пациент располагается лежа на спине, ноги сведены, а хирург занимает место слева;
- при французском способе хирург располагается между разведенными в стороны ногами пациента.
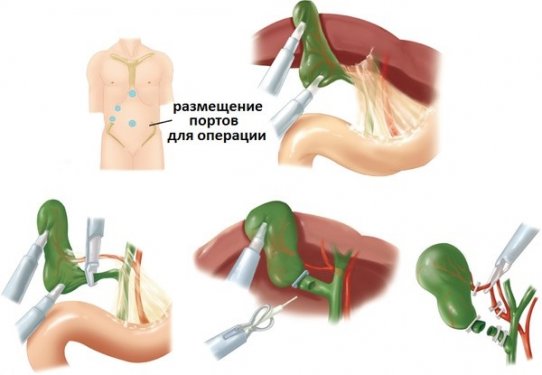
После подачи наркоза начинается непосредственно операция. Для иссечения желчного пузыря в процессе лапароскопии на наружной стенке брюшины делают 4 протокола, последовательность их выполнения строго определена.
- Первый прокол — чуть ниже (изредка — выше) пупка, через полученное отверстие в брюшинную полость вводят лапароскоп. Инсуффлятором в брюшину нагнетают углекислый газ. Дальнейшие проколы врач совершает, контролируя процесс видеокамерой, во избежание травматизации внутренних органов.
- Второй прокол совершают под грудиной, в средней части.
- Третий — совершают на 40–50 мм книзу от крайних ребер справа на воображаемой линии, проведенной через среднюю часть ключицы.
- Четвертый прокол — в месте пересечения воображаемых линий, одна из которых идет параллельно через пупок, вторая — вертикально от переднего края подмышечной впадины.
Если у пациента увеличена печень, требуется выполнение дополнительного (5-го) прокола. В современной хирургии существует особая техника с косметической направленностью, когда операция выполняется с проколами в 3-точках.
Последовательность удаления органа:
- через проколы в брюшинную полость вводят троакары (манипуляторы), врач оценивает расположение и форму желчного, если присутствуют спайки — их рассекают, освобождая доступ к пузырю;
- врач определяет, насколько желчный наполнен и напряжен, в случае избыточного напряжения хирург путем надреза стенки удаляет лишнюю жидкость;
- желчный пузырь охватывают зажимом, отсекают общий желчный проток, зажимают пузырную артерию и перерезают, ушивают образовавшийся просвет;
- после отсечения от органа пузырной артерии и общего пузырного протока, желчный отделяют от печеночного ложа; процесс проводят медленно, с прижиганием поврежденных сосудов;
- после отделения органа его аккуратно извлекают из брюшины через пупочный прокол.
Важным этапом после иссечения желчного пузыря выступает тщательный осмотр брюшинной зоны с прижиганием кровоточащих вен и артерий. При наличии тканей с признаками деструкции, остатков желчного секрета их удаляют. Проводится промывка полости с применением антисептиков. После промывки жидкость отсасывают.
Проколы, оставшиеся после вмешательства, зашивают или заклеивают. В одном проколе оставляют дренажную трубку на 24 часа для полного удаления антисептической жидкости. При неосложненных патологиях с отсутствием излития в брюшину желчи дренаж не ставят. На этом удаление органа считают законченным.
Вмешательство по лапароскопическому иссечению желчного длится не больше 40–90 минут. Продолжительность лапароскопии зависит от квалификации хирурга и степени выраженности патологических нарушений. Опытные хирурги удаляют желчный пузырь с применением лапароскопии за 30 минут.
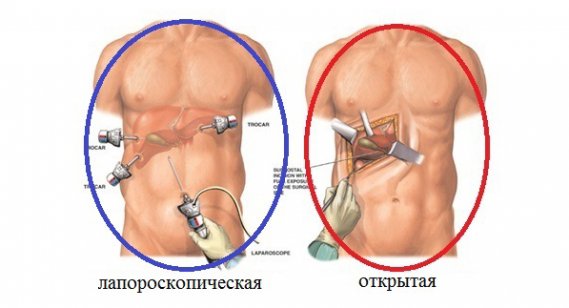
Показания к вмешательству с лапаротомным доступом
В хирургической гастроэнтерологии нередко имеют место ситуации, когда после начала лапароскопии выявляются скрытые до этого осложнения. В подобных случаях лапароскопию прекращают и организуют вмешательство с открытым доступом.
Причины перехода от лапароскопии к лапаротомии:
- интенсивная отечность желчного, не позволяющая провести лапароскопию безопасно;
- обширный спаечный процесс;
- раковые новообразования пузыря и желчевыводящих каналов;
- массивная кровопотеря;
- повреждение желчевыносящих путей и соседних органов.
Послеоперационный период
Лапароскопия желчного пузыря переносится пациентами нормально в большинстве случаев. Полное восстановление организма от операции в физическом и эмоциональном плане занимает 6 месяцев. Спустя 24 часа после вмешательства пациенту делают перевязку. Вставать и передвигаться человек может через 4 часа операции или на 2 сутки — все зависит от самочувствия.
Почти 90% пациентов, перенесших лапароскопию, подлежат выписке из стационара через сутки после процедуры. Но явка спустя неделю на контрольный осмотр необходима. Обязательно соблюдать рекомендации в реабилитационном периоде:
- на протяжении 24 часов после лапароскопии нельзя употреблять пищу, разрешено пить негазированную воду спустя 4 часа после манипуляции;
- отказ от половой жизни на 14–28 дней;
- рациональное питание для профилактики запоров, оптимальна диета № 5;
- курс антибиотикотерапии по назначению врача;
- полное исключение физических нагрузок на месяц, после чего разрешены легкие упражнения, йога, плавание.
Увеличивать нагрузки лицам, перенесшим иссечение желчного методом лапароскопии, следует постепенно. Оптимальная нагрузка в течение 3-х месяцев после вмешательства — подъем не больше 3 кг. В течение последующих 2-х месяцев можно поднимать не больше 5 кг.
По рекомендации лечащего врача для улучшения регенерации тканей, нормализации функционала билиарного тракта может быть назначен курс физиотерапии (УВЧ, ультразвук, магниты). Физиотерапию назначают не раньше месяца от даты лапароскопии. После лапароскопии будет полезен курсовой прием витаминно-минеральных комплексов (Юнивит Энерджи, Супрадин).
Болевой синдром после операции
Лапароскопия желчного пузыря, благодаря малой травматичности, не вызывает интенсивных болей после манипуляции. Болевой синдром носит слабый или умеренный характер и снимается пероральным приемом обезболивающих препаратов (Кеторол, Найз, Баралгин). Обычно длительность приема обезболивающих составляет не больше 48 часов. За неделю боли исчезают окончательно. Если болевой синдром усиливается — это тревожный сигнал, свидетельствующий о развитии осложнений.
Если пациенту накладывали швы на область проколов, после их снятия (на 7–10 день) может возникать дискомфорт и неприятные ощущения во время физической активности и при напряжении мышц пресса — при опорожнении кишечника, кашле, наклонах. Подобные моменты полностью исчезают через 2–3 недели. Если боль и дискомфорт сохраняются свыше 1–2 месяцев, это указывает на наличие иных патологий брюшинной полости.
Диета
Вопрос относительно диеты при лапароскопии желчного пузыря важен для пациентов в восстановительном периоде и в последующие 2 года. Цель диетического питания — наладить и поддержать оптимальное функционирование печени. После удаления важного в пищеварительном тракте желчного пузыря меняется процесс выброса желчи. Печень продуцирует около 700 мл желчного секрета, который у лиц с удаленным пузырем сразу выделяется в двенадцатиперстную кишку. Возникают некоторые трудности с пищеварением, поэтому диета необходима для минимизации негативных последствий от отсутствия желчного.
Первые сутки после вмешательства употреблять пищу запрещено. Спустя 48–72 часа рацион питания пациента может включать овощные пюре. Допускается прием мяса в отварном виде (нежирного). Подобный рацион сохраняется на протяжении 5 дней. На 6 сутки пациента переводят на стол № 5.
Питание при диете №5 основано на дробном приеме пищи, не меньше 5 раз за день, порции небольшие — по 200–250 мл. Пища подается тщательно измельченной, в виде гомогенного пюре. Важно соблюдать оптимальную температуру подачи пищи — 50–60 градусов. Разрешенные варианты термической обработки — варка (в том числе на пару), тушение, запекание без масла.

Лица, перенесшие удаление желчного лапароскопическим методом, должны избегать употребления ряда продуктов:
- пища с высокой концентрацией животных жиров — мясо, рыба с высокой жирностью, сало, цельное молоко и сливки;
- любые жареные блюда;
- консервы и маринады;
- блюда из субпродуктов;
- пряности и приправы в виде горчицы, острых кетчупов, соусов;
- сдобная выпечка;
- овощи с грубой клетчаткой в сыром виде — капуста, горох;
- спиртное;
- грибы;
- крепкий кофе, какао.
Продукты, разрешенные к употреблению:
- мясо и птица с невысоким содержанием жира (филе куриной грудки, индейки, кролика), рыба (минтай, судак);
- полужидкие каши и гарниры из круп;
- супы на овощном либо вторичном мясном бульоне с добавлением круп, макарон;
- овощи в отварном виде;
- молочная продукция — с нулевым и невысоким процентом жирности;
- белый хлеб в подсушенном виде;
- сладкие фрукты;
- мед в ограниченном количестве.

Рацион питания дополняют маслами — растительным (до 70 г в сутки) и сливочным (до 40 г в сутки). Масла не используют для приготовления пищи, а добавляют в готовые блюда. Суточное потребление белого хлеба (не свежего, а вчерашнего) не должно превышать 250 г. Ограничивают и сахар — до 25 г в сутки. Для улучшения пищеварительных процессов на ночь рекомендуют принимать стакан кефира с жирностью не больше 1%.
Из напитков разрешены компоты, кисели из некислых ягод, сухофруктов. Питьевой режим корректируют, исходя из активности процесса желчевыделения — если желчь выбрасывается в двенадцатиперстную кишку слишком часто, количество потребляемой жидкости сокращают. При сниженной выработке желчи рекомендуется пить больше.
Продолжительность диеты № 5 для лиц, перенесших лапароскопию желчного, составляет 4 месяца. Затем рацион постепенно расширяют, ориентируясь на состояние пищеварительной системы. Спустя 5 месяцев от лапароскопии разрешается употреблять овощи без термической обработки, мясо в кусковом виде. Через 2 года можно переходить на общий стол, но и алкоголь, и жирная пища остаются под запретом пожизненно.
Последствия и осложнения
После иссечения желчного пузыря методом лапароскопии у многих пациентов развивается постхолецистэктомический синдром — состояние, связанное с периодическим истечением желчного секрета непосредственно в двенадцатиперстную кишку. Постхолецистэктомический синдром доставляет массу дискомфорта в виде негативных проявлений:
- болевой синдром;
- приступы тошноты, рвота;
- отрыжка;
- чувство горечи во рту;
- повышенное газообразование и вздутие;
- жидкий стул.
Полностью устранить проявления постхолецистэктомического синдрома невозможно в силу физиологических особенностей ЖКТ, но облегчить состояние можно с помощью коррекции питания (стол №5), приема медикаментов (Дюспаталин, Дротаверин). Приступы тошноты можно подавить приемом минеральной воды с содержанием щелочей (Боржоми).
Операция по иссечению желчного путем лапароскопии иногда приводит к возникновению ряда осложнений. Но частота их появления низкая — не больше 0,5%. Осложнения при лапароскопии могут возникнуть как в ходе вмешательства, так и после процедуры, в отдаленном периоде.
Частые осложнения, возникающие при проведении операции:
- обильное кровотечение возникает при травмировании крупных артерий и служит показанием к проведению вмешательства открытым разрезом; необильные кровотечения останавливают путем наложения швов или прижиганием;
- излитие желчи в брюшную полость из-за травмирования желчных протоков;
- повреждение кишечника и печени, в ходе чего возникает медленное кровотечение;
- подкожная эмфизема — состояние, связанное с образованием припухлости в брюшной стенке; эмфизема образуется, когда газ нагнетают троакаром в подкожный слой, а не в брюшинную полость;
- перфорация внутренних органов (желудка, кишечника).
К числу осложнений, возникающих после операции и в отдаленном периоде, относят:
- перитонит;
- воспаление в тканях, окружающих пупок (омфалит);
- грыжа (часто возникает у лиц с избыточной массой тела);
- распространение злокачественной опухоли по всей брюшинной области и активизация процесса метастазирования возможны при наличии онкопатологии.
Почти все лица, перенесшие удаление желчного лапароскопическим методом, отзываются о процедуре положительно. Низкая травматичность, восстановление за короткий срок и минимальная вероятность осложнений делают лапароскопию оптимальным вариантом для диагностики и лечения патологий желчного пузыря. Главное для пациента, которому предстоит лапароскопия — тщательно подготовиться к ней и соблюдать врачебные рекомендации.