Что представляет собой энцефалопатия печени?
К числу тяжелых патологий, обусловленных острой или хронической недостаточностью печени, относят печеночную энцефалопатию. Состояние возникает вследствие отравления мозга и ЦНС токсинами. Болезнь диагностируется нечасто, но в 80% случаев имеет неблагоприятный исход.
Течение печеночной энцефалопатии в виде осложнения хронических болезней печени встречается чаще, чем при острых состояниях. Патогенетические механизмы его формирования изучены не полностью, но над этой проблемой работают ведущие специалисты в области гепатологии и гастроэнтерологии.
Формы и стадии
Печеночную энцефалопатию подразделяют на определенные формы, основываясь на патофизиологических нарушениях, происходящих в организме. Исходя из особенностей протекания патологических процессов существует:
- Острая форма. Опасное состояние, характеризующееся стремительным развитием. При остром течении человек может впасть в кому через несколько часов от появления первых тревожных признаков печеночной недостаточности.
- Подострая форма. Протекает в замедленном темпе, приводя к развитию комы за 7-10 дней и более. Отличается рецидивирующим течением.
- Хроническая форма. Отличается медленным нарастанием симптоматики (в течение нескольких месяцев, иногда лет) и развивается как осложнение при циррозе печени в сочетании с портальной гипертензией.
Иная классификация основана на выделении форм, исходя из степени выраженности клинических проявлений. С этой позиции выделяют латентную, симптоматически выраженную и рецидивирующую печеночную энцефалопатию.
К особым формам относят:
- Гепатоцеребрально-дегенерационную. Состояние развивается по причине нарушения метаболизма меди, в результате ее ионы накапливаются во внутренних органах.
- Частичный паралич.
Печеночная энцефалопатия протекает последовательно, проходя несколько стадий:
- Латентная. Сознание, интеллект и поведение не изменены, нейромышечные расстройства отсутствуют.
- Легкая. У больных возникают первые тревожные проявления со стороны психо-эмоциональной, интеллектуальной сферы, поведенческих реакций. Присутствуют слабо выраженные нейромышечные расстройства.
- Средняя. У больных возникают умеренные расстройства сознания, нарушается восприятие реальности. Нарастают нейромышечные дисфункции.
- Тяжелая. Расстройство психики и сознания выражено активно, больной отличается неадекватными поведенческими реакциями.
- Кома — терминальная стадия. Больной впадает в бессознательное состояние, рефлексы отсутствуют.
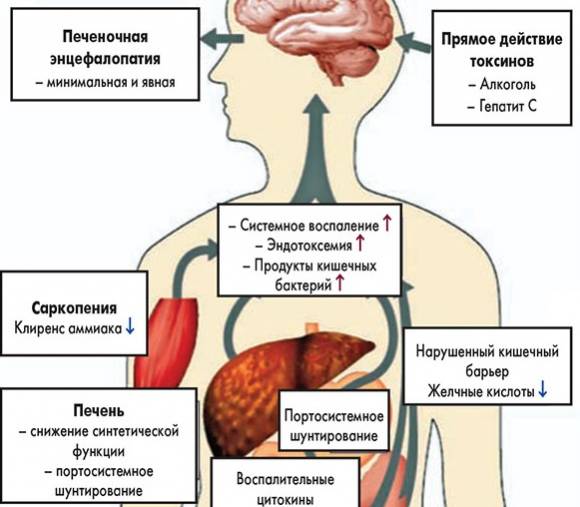
Причины заболевания
Причины развития этого патологического процесса многообразны. В гепатологии все факторы риска, провоцирующие патологию, классифицируют на несколько типов. К типу А относят перечень причин, вызывающих развитие из-за острого нарушения функционирования печени:
- Вирусные гепатиты.
- Злокачественные новообразования.
- Поражение железы множественными метастазами.
- Желчно-каменная болезнь, сопровождающаяся застойными явлениями в желчных протоках.
- Лекарственные, наркотические, токсические отравления.
- Алкогольная болезнь печени.
Перечень причин по типу В включает факторы риска, обусловленные негативным влиянием кишечных нейротоксинов и сопутствующей интоксикацией крови:
- Активное размножение патогенной кишечной микрофлоры.
- Избыточное употребление продуктов с высокой концентрацией белка (мясо, рыба, молоко).
Главная причина по типу С — течение цирроза и его осложнений. Дополнительно повышают вероятность развития паразитарные инвазии, воспалительные процессы в пищеварительной системе и органах дыхания, тяжкие травмы и ожоги 3-4 степени, внутренние кровотечения.
Симптомы
Симптомы печеночной энцефалопатии проявляются по типу разнообразных неврологических и психических дисфункций, выраженность которых зависит от формы и стадии болезни. На легкой стадии у больного возникает ряд неспецифических признаков, связанных с переменой настроения, поведенческих реакций и нарушениями со стороны интеллектуальной сферы. Это проявляется в виде:
- Появления депрессии, немотивированной тревожности. Иногда у больного возникает беспричинно приподнятое настроение.
- Высказывания бредовых идей. Однако сознание сохраняется ясным, человек адекватно размышляет, узнает окружающих.
- Нарушений сна. У больного развивается бессонница ночью, днем — сильная сонливость.
- Нарушений моторики и небольшого тремора рук.
Одновременно развиваются первые признаки интоксикации организма — появление сладковатого запаха из ротовой полости, исчезновение аппетита, приступы тошноты. Появляется усталость, боли в голове и шум в ушах. Если человеку с первоначальной стадией провести ЭКГ — будут заметны нарушения со стороны работы сердца в виде расстройства альфа-ритма и повышенной амплитуды волн.
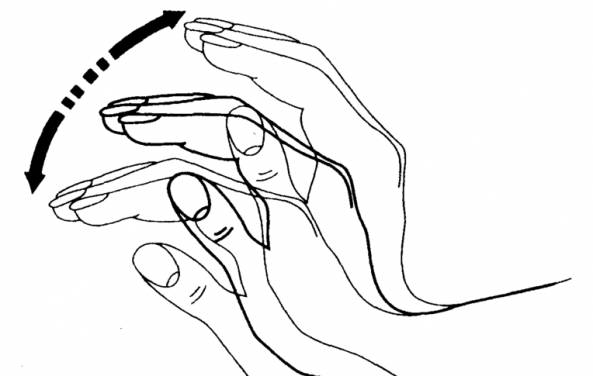
На 2 (средней) стадии тревожные симптомы выражены ярко. Человек находится в сознании, но отличается подавленным и заторможенным состоянием, которое может резко сменяться на приступы злобы, агрессии. Нередко возникают галлюцинации — слуховые и зрительные. Больной постоянно хочет спать, может засыпать даже в процессе разговора. К прочим признакам средней стадии относят:
- Хлопающий тремор рук.
- Пространственную и временную дезориентацию.
- Кратковременные обмороки.
- Сильные головные боли.
- Подергивание мышц на лице, верхних и нижних конечностях.
- Появление учащенного поверхностного дыхания.
- Развитие желтухи.
- Усиление специфического запаха из ротовой полости.
- Уменьшение безусловных рефлексов.
На 3 (тяжелой) стадии появляется стойкое патологическое нарушение сознания по типу оглушенности. Резкое воздействие стимулов вызывает у человека кратковременное возбуждение с галлюцинациями и бредом. После прекращения стимуляции больной возвращается в бессознательное состояние.
Прочие специфические проявления тяжелой стадии:
- Интенсивная желтуха.
- Уменьшение печени в объеме.
- Вялые сухожильные и зрачковые рефлексы. Но их можно вызвать — при болевой стимуляции на лице возникает гримаса.
- Запах сырой печени, исходящий от кожных покровов.
На терминальной стадии (кома) больной находится в полностью бессознательном состоянии. Стимуляция с помощью боли, звуков, прикосновений не действует на человека. Зрачковый рефлекс отсутствует. Развивается анурия — почки перестают функционировать и выделять мочу. Состояние осложняется нарушением сердечного ритма, внутренними кровотечениями (желудочно-кишечными, маточными). Вернуть человека к жизни из состояния печеночной комы невозможно — смерть наступает спустя несколько часов или суток.
Методы диагностики
Обследование пациентов с подозрением на печеночную энцефалопатию носит комплексный характер и требует незамедлительного проведения — от появления первых признаков поражения мозга до печеночной комы может пройти несколько часов. Важное значение в процессе обследования отводится сбору анамнеза в плане информации об имеющихся и перенесенных патологиях печени, отношении к спиртным напиткам, бесконтрольном употреблении лекарств. В процессе первичного осмотра врач обращает внимание на поведение пациента, неврологические проявления.
Подтвердить диагноз можно с помощью результатов лабораторной диагностики:
- Биохимические пробы печени. У пациентов с течением патологического процесса в печени повышается уровень билирубина, АСТ и АЛТ, щелочной фосфотазы. Растет активность трансаминаз.
- Общее исследование крови. На признаки косвенно указывает увеличение числа палочкоядерных нейтрофилов, повышение СОЭ, падение гемоглобина.
- Общий анализ мочи. У пациентов с функциональной недостаточностью печени и поражением мозга в урине выявляют примесь крови (гематурия), увеличение концентрации белка (протеинурия), обнаруживают уробилин.
Из инструментальных методов диагностики применяют УЗИ печени для оценки размеров железы, и печеночную биопсию. Биопсия с последующим морфологическим анализом позволяет на 100% подтвердить наличие печеночной недостаточности даже на латентной стадии энцефалопатии. Обязательно проводят электроэнцефалографию для выявления активности деструктивных изменений в мозге.
В процессе обследования важно провести дифференциацию между печеночной энцефалопатией и прочими патологиями, способными вызвать поражение мозга:
- Инфекционные заболевания ЦНС.
- Алкогольная и медикаментозная энцефалопатия.
- Внутримозговое кровоизлияние.
- Разрыв аневризмы мозговых сосудов.
- Острое нарушение мозгового кровообращения.
Лечение
Лечение печеночной энцефалопатии организуют исключительно в условиях стационара, больных помещают в отделение интенсивной терапии. Цель лечения сводится к восстановлению работоспособности печени, ликвидации отравляющего влияния аммиака на мозг. Комплексная терапия подразумевает:
- Организацию специальной низкобелковой диеты.
- Медикаментозное лечение.
- Дезинтоксикационные мероприятия.
- Симптоматическое лечение.
Медикаментозное лечение сводится к назначению:
- Препаратов лактулозы (Дюфалак, Нормазе). Цель их приема — подавлять синтез аммиака в кишечнике и выводить его избыток с калом. Дополнительно препараты лактулозы снижают избыточный рост патогенной кишечной микрофлоры. Для больных в бессознательном состоянии лактулозу вводят через зонд.
- Антибиотиков (Метронидазол, Рифамиксин). Антибиотикотерапия сводится к пероральному приему лекарств, внутривенные инфузии нежелательны из-за создания высокой нагрузки на печень. Прием антибиотиков помогает уничтожить вредоносную флору в кишечнике, вырабатывающую аммиак. Дозы антибиотиков регулярно корректируют, исходя из состояния больного.
- Медикаментозных средств, нормализующих расщепление аммиака в печени (Гепа-Мерц, Орнитокс). Подобные препараты используют внутривенно, в максимальной дозировке.
- Сорбентов (Энтеросгель, Фильтрум). Прием сорбентов позволяет своевременно выводить кишечные токсины, не допуская их всасывания в кровь.
- Препаратов, подавляющих синтез кислого желудочного сока (Омез, Омепразол).
К числу обязательных лечебных мероприятий относят инфузионную терапию путем внутривенного вливания полиионных и глюкозо-калий-инсулиновых растворов. Для улучшения свертываемости крови проводят переливание плазмы. Пациентам с критически высоким уровнем калия в крови организуют гемодиализ.
Пациентам показаны ежедневные высокие клизмы. Клизмы выполняют с использованием прохладного 1% содового раствора. Проведение клизм необходимо для выведения из организма кишечных метаболитов. К тому же, по окрашенной воде или цвету каловых масс можно своевременно распознать начало внутреннего кровотечения из кишечника.
Хирургическое вмешательство сводится к проведению операций в виде:
- Трансяремного внутрипеченочного портокавального шунтирования (TIPS). После операции у пациентов стабилизируется давление в воротной вене, нормализуется кровоснабжение печени, уменьшается негативная симптоматика.
- Трансплантации печени от донора. Пересадка железы показана при острых и хронических декомпенсированных формах.
Диета
Пациенты с острым или хроническим течением нуждаются в организации диетического питания. Цель диеты — снизить выделение аммиака в кишечнике и его концентрацию в плазме крови благодаря исключению из рациона белковой пищи. Однако питание должно обеспечивать потребности организма в калориях и энергии. Недостаток аминокислот восполняют с помощью специальных смесей (Гепамине). Для пациентов в бессознательном состоянии смеси вводят через зонд.
При умеренно выраженных проявлениях суточное потребление белка ограничивают до 30 г. Ограничение накладывается и на жиры — не более 20 г в сутки. Суточный объем углеводов — до 300 г. Рацион питания больных состоит из слизистых супов, жидких каш на воде, киселей, овощных пюре. Пищу необходимо принимать каждые 2 часа, в небольших объемах.
Если состояние пациента улучшается — количество белка в рационе постепенно увеличивают — через каждые 3 суток на 10 г. Если состояние ухудшается — из рациона полностью исключают жиры, оставляя углеводы и белок не более 2-3 г в сутки. Предпочтение отдают растительным белкам.
Прогноз и профилактика
Прогноз на выживаемость у больных печеночной энцефалопатией зависит от формы и стадии недуга. Если болезнь выявлена на латентной и легкой стадиях, когда патологические изменения в печени минимальны, а расстройства сознания отсутствуют — возможно полное выздоровление. Прогноз всегда благоприятнее при хроническом течении с медленным прогрессированием. Острое течение отличается неблагоприятными прогностическими планами, особенно у детей до 10 лет и взрослых от 40 лет и старше.
При выявлении на 1-2 стадиях смертность не превышает 35%. На 3-4 стадиях летальность возрастает до 80%. Прогноз для больных, впавших в печеночную кому, всегда неблагоприятный — 9 из 10 человек умирают.
Профилактика сводится к поддержанию нормального функционирования печени, своевременному лечению болезней билиарного тракта. Немаловажная роль отводится ведению здорового образа жизни с отказом от алкоголя и никотина. Для профилактики токсического воздействия на печень важно отказаться от неконтролируемого приема лекарств и самолечения.