Что представляет собой шунтирование желудка?
Иногда шунтирование желудка становится единственно возможным способом снижения массы тела. Многие люди, страдающие от ожирения, не в состоянии справиться с мучительным чувством голода. Оно преследует их постоянно, заставляя поглощать большое количество продуктов. Избыточный вес доставляет не только психологические и социальные проблемы. Он существенно ухудшает качество жизни человека. Лишние килограммы негативно влияют на здоровье, вызывая ряд хронических и опасных для жизни заболеваний.
Что такое шунтирование
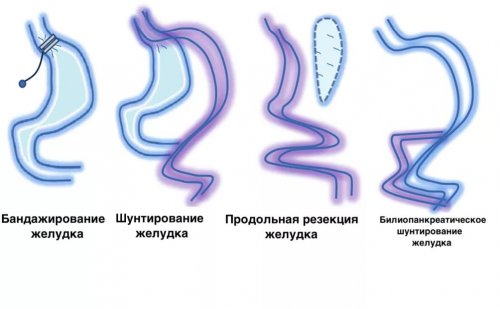
Шунтирование желудка представляет собой операцию по уменьшению размеров желудка с целью похудения. У взрослого человека объем органа составляет 500 мл. Его эластичные стенки могут сильно растягиваться, вмещая до 4 л пищи. В тяжелые времена такие способности помогали людям выжить, позволяя им наедаться впрок. Сегодня, когда человек может в любой момент утолить свой голод, резервуарная функция органа пищеварения утрачивает свою необходимость.
Объем желудка у полных и у худощавых людей одинаковый. Лишний вес зависит от предпочтений в питании и количества пищи, принимаемой за один раз.
Гастрошунтирование позволяет обмануть природу, ограничивая размеры органа пищеварения до границ, необходимых для поддержания физиологических потребностей. Маленький объем желудка не позволяет человеку съедать лишнюю пищу, поскольку к нему быстрее приходит чувство насыщения.
Снижение массы тела происходит не только за счет уменьшения объема желудка (рестриктивный компонент), но и вследствие выключения из процесса пищеварения других частей желудочно-кишечного тракта. Операция шунтирование желудка обеспечивает существенную и долговременную потерю веса. После нее пациент теряет до 60–90% избыточной массы тела. Его качество жизни повышается, а состояние здоровья улучшается.
Симптомы сопутствующих ожирению заболеваний гораздо меньше беспокоят больного. Артериальное давление снижается, восстанавливается дыхательная функция, исчезает изжога и апноэ сна, уменьшаются боли в позвоночнике и в суставах. Пропадает стрессовое недержание мочи.
Шунтирование благоприятно влияет на больных сахарным диабетом II типа. В большинстве случаев они перестают нуждаться в сахароснижающих препаратах уже через несколько недель после операции. Достигнутый результат сохраняется на протяжении не менее 10 лет.
Показанием к операции является индекс массы тела выше 40. Показатель позволяет определить степень ожирения человека. Чтобы рассчитать его, вес в килограммах делят на квадрат роста в метрах. Полученная величина в пределах 35–40 свидетельствует об ожирении II степени. Показатель выше 40 демонстрирует ожирение III степени.
Способы проведения операции
В настоящее время наиболее популярным является метод Roux — en — Y. Шунтирование желудка осуществляется под общим обезболиванием. Хирургическая операция производится лапаротомическим или лапароскопическим методом.
Для проведения хирургической операции лапаротомическим способом производится надрез длиной 8–9 см с последующим наложением косметического шва. Надрез позволяет выполнить все манипуляции качественно и с меньшим риском для здоровья пациента.
Такой способ лечения применяют в случаях, когда у пациента увеличена печень. При ожирении в клетках печени нередко находится избыточное количество жира. Вследствие этого печень увеличивается и вызывает трудности при проведении операции. Ее левая доля закрывает доступ к пищеводу и желудку. Поэтому лапороскопическим методом осуществить операцию не удается.
Лапароскопический метод является малоинвазивным. Через небольшие разрезы-проколы в передней части брюшной полости вводится лапароскопическая техника, снабженная оптическими приборами, а также специальными длинными и узкими инструментами. Лапароскопический метод характеризуется непродолжительным временем послеоперационной боли, коротким периодом восстановления и низкой вероятностью инфицирования раны. Он рекомендуется больным с индексом массы тела больше 50.

Процедура шунтирования
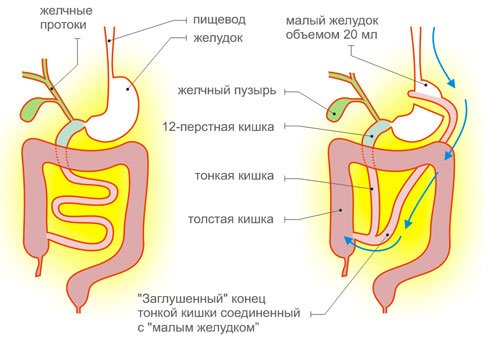
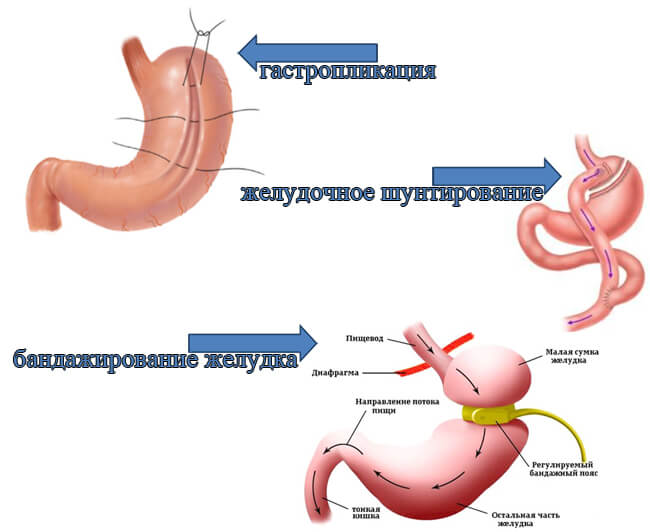
В ходе хирургической операции по шунтированию желудка хирург ничего не удаляет, а только видоизменяет желудочно-кишечный тракт. Желудок разрезается на 2 неравные части. Из верхней маленькой части формируется так называемый малый желудок, объем которого составляет от 20 до 50 мл. Оставшаяся большая часть органа зашивается наглухо. Она больше не будет принимать участие в пищеварении. При этом все органы остаются на своих анатомических местах.
К малому желудку подшивается петля тонкого кишечника. В месте совмещения органов формируется анастомоз (соединение). На малый желудочек может быть наложен специальный бандаж. Он не позволит органу расширяться в месте перехода в тонкую кишку. Кольцо поможет сохранить достигнутый эффект.
Длина подсоединенного тонкого кишечника равняется 1 м для пациентов, имеющих индекс массы менее 50. Для лиц, у которых это показатель превышает 50, протяженность тонкой кишки составляет 1,5 м. Операция по шунтированию желудка длится от 1 до 4 часов. В редких случаях может потребоваться больше времени.
Проглоченная пища попадает в малый желудок. Благодаря маленькому размеру он быстро заполняется и передает в нервную систему импульс о насыщении. Насытившись, человек добровольно отказывается употреблять избыточную пищу.
Пищеварительные свойства усеченного желудка ограничены, поэтому пища остается недопереваренной. Она двигается по пищеварительной трубке, минуя большой желудок, двенадцатиперстную кишку и начальный отдел тонкой кишки. Исключенные из пищеварительной системы органы сохраняют свою проходимость в полном объеме. Это позволяет обеспечивать отток желчи и соков поджелудочной железы в кишечник.
Вследствие исключения из процесса пищеварения участка тонкой кишки снижается всасывание питательных веществ из пищи (эффект мальабсорбции). Из недостаточно переваренной пищи усваивается меньше веществ, чем из полноценно обработанного хумуса. После модификации пищеварительного тракта желчь и пищеварительные ферменты контактируют с пищей только после ее продвижения по 1–1,5 метровому тонкому кишечнику, что тоже уменьшает количество усваиваемых из продуктов веществ. Поэтому после шунтирования количество поступающих в организм белков, жиров и углеводов существенно уменьшается.
Подготовка к шунтирования желудка
Подготовка к операции начинается с консультации у врача-бариатора. Он специализируется на лечении ожирения. Больной сдает анализы мочи и крови, делает рентгенографию грудной клетки, электрокардиографию, измеряет свой рост и вес, исследует функционирование легких. При необходимости лечащий врач может направить пациента на консультацию к специалистам (кардиологу, пульмонологу).
Во время консультации с доктором больной должен рассказать о препаратах, которые он постоянно принимает. Необходимо проинформировать не только о медикаментозных средствах, но и о биологически активных добавках, витаминах, лекарственных травах. Кроме того, надо сообщить о перенесенных заболеваниях, хирургических вмешательствах и видах аллергических реакций, которые когда-либо наблюдались (если такие случаи были). Эта информация важна для врача-анестезиолога, который будет подбирать препараты для наркоза.
Перед операцией лечащий врач расскажет, как будет проходить гастрошунтирование. Он также проинформирует о возможных осложнениях и последствиях. Если у пациента есть камни в желчном пузыре, во время операции уменьшения желудка их могут удалить. Может быть осуществлено и хирургическое лечение других недугов (грыжи, спаечные процессы в маточных трубах, кисты яичников, эндометриоз) или взятие фрагментов ткани для исследования (биопсия).
За неделю перед хирургическим вмешательством надо прекратить прием нестероидных противовоспалительных препаратов и эстрогенов (женских половых гормонов). За 1 день до шунтирования прекращают прием лекарств, понижающих уровень сахара в крови.
Накануне операции (после полуночи) и утром в день хирургического вмешательства нельзя принимать пищу и пить напитки. В этот период рекомендуется принять душ. Если доктор назначит лекарства, их надо запить минимальным количеством воды (1–2 глотка).
Если больной вынужден принимать ацетилсалициловую кислоту или другие препараты, понижающие свертываемость крови, для лечения патологии сердечно-сосудистой системы, нужно проконсультироваться с врачом о целесообразности их отмены.
Диета перед операцией
Врач порекомендует больному находиться на специальной диете, пока не будет проведено гастрошунтирование. Если ее придерживаться в течение недели, количество избыточного жира в печени значительно уменьшится.
Разрешается употреблять белковые продукты в объеме не более 200 г в сутки. Можно кушать белое куриное мясо, индюшиное, кроличье или нежирную телятину. В день больной может выпить 1 стакан молока (1% жирности), съесть 2–3 порции овощей в любом виде, 2–3 порции фруктов и цитрусовых (в том числе и консервированных), кроме того, 200 мл супа на овощном бульоне.
За неделю до операции надо отказаться от жирных продуктов животного происхождения. Нельзя включать в меню сливочное масло, жареные и копченые блюда. Не следует кушать колбасы и твердые сыры. Молочные продукты (творог, натуральный йогурт) должны иметь минимальную жирность. Из рациона исключают сдобу, кондитерские изделия, мороженое, майонез, шоколад и какао. Желательно не добавлять в блюда сахар. Лучше пить несладкий чай. Запрещаются сладкие газированные напитки, сладкие сырки, фастфуд, кукурузные хлопья, чипсы и сухарики.
Что происходит после операции
Сразу после операции больного переводят в палату или отделение интенсивной терапии. Здесь будут наблюдать за его состоянием несколько часов. Как только пациент придет в себя, его дыхание и давление стабилизируются, он будет переведен в обычную палату.
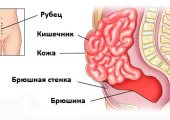
В раневом отверстии будет находиться дренажная трубка. Она необходима, чтобы обеспечить выход из брюшной полости жидкости, которая остается после применения промывочного раствора во время операции. Через 2 дня дренажную трубку извлекут.
Сразу после операции больной может ощущать боль и жжение в области послеоперационной раны. У него могут появиться тошнота, рвота. Иногда повышается температура тела. Все недомогания постепенно уменьшаются и исчезают самопроизвольно.
В день, когда будет проведено гастрошунтирование, пациентам могут разрешить ненадолго встать с постели. Однако постельный режим необходимо соблюдать в течение суток после хирургического вмешательства. Затем начинается ранняя активизация пациента под присмотром врача. В условиях стационара больной находится от 3 до 7 дней. После приезда домой можно принять душ, если рана заклеена водонепроницаемой наклейкой (типа Tegaderm). Купаться в ванной разрешается только после удаления швов не ранее, чем через 2 недели.
Обезболивающие препараты нужно принимать в крайнем случае, когда боль невыносимая. При приеме нестероидных противовоспалительных препаратов повышается риск развития язвы желудка. Если необходимы обезболивающие препараты, их следует измельчать до состояния порошка и запивать водой. Лекарства принимают не более 3–4 дней. Чтобы снизить риск развития патологии желудка, врач дополнительно назначает препараты, защищающие слизистую оболочку. Доктор может также назначить семидневный курс лечения антибиотиками.
В течение 7 дней после операции нельзя водить машину. Необходимо воздержаться от секса на протяжении 2 недель после шунтирования. До окончания периода реабилитации запрещается поднимать тяжести весом более 10 кг и двигать мебель. Запрещена физическая активность, которая требует напряжения мышц брюшного пресса. Уже через 2 месяца люди, перенесшие шунтирование желудка, могут проходить не менее 3 км в день. Рекомендуются некоторые виды физической нагрузки (плавание, езда на велосипеде). Занятия можно начинать только после консультации с лечащим врачом.
Осложнения после операции
К ранним послеоперационным осложнениям относятся следующие:
- кровотечение;
- инфицирование раны;
- повреждение селезенки;
- несостоятельность желудочно-кишечного тракта с последующим развитием перитонита (воспаление брюшины);
- непроходимость в месте соединения малого желудка с петлей тонкого кишечника;
- острое расширение желудочного мешочка;
- разрывы швов на желудке или кишечнике.
В случае возникновения кровотечения проводят повторную операцию. Во время нее обследуют прооперированную полость, перевязывают кровоточащие сосуды, удаляют появившиеся гематомы и послойно ушивают ткани. Рана повторно дренируется.
О развитии перитонита свидетельствует напряжение брюшной стенки и болезненность на 3–4 день после операции. Сразу после хирургического вмешательства такие симптомы не вызывают тревоги. Другими признаками перитонита являются тошнота, рвота и усиление интенсивности боли. Последняя становится особенно сильной при нажатии на брюшину. При первых подозрениях на перитонит осуществляют повторное хирургическое вмешательство, в процессе которого производят санацию очага воспаления и всей полости брюшины.
Гастрошунтирование может вызвать тромбоз легочной артерии или глубоких вен. Иногда диагностируют воспаление легких или инфекции брюшной полости. У больных с третьей стадией ожирения вследствие нарушения фибринолитической активности нередко возникают тромбоэмболические осложнения. В таких случаях хирург заблаговременно назначает прием антикоагулянтных препаратов.
Опасна раневая инфекция, возбудители которой могут вызвать нарушение ранозаживления, некроз тканей и сепсис (системная воспалительная реакция). Для профилактики раневой инфекции во время вмешательства используются антибиотики.