Как происходит лечение перфорации желудка?
Язвенная болезнь желудка является самым распространенным хроническим заболеванием органов ЖКТ. Число заболевших с каждым годом возрастает, чаще всего заболеванию подвергаются мужчины в возрасте 25–45 лет, у женщин болезнь встречается реже. Самым опасным осложнением язвы является перфорация желудка или по-другому прободение.
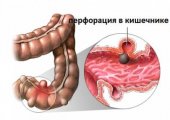
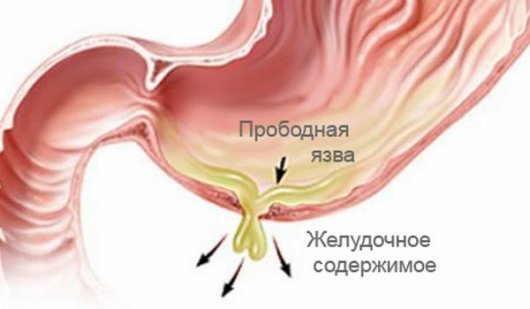
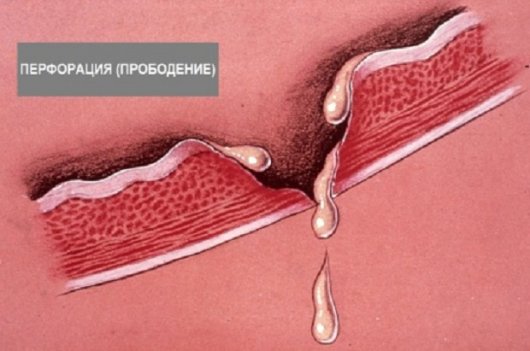
Перфорация желудка представляет собой небольшое отверстие в стенке желудка. Края отверстия округлые, ровные, гладкие, диаметр может достигать 1 см. Локализуется прободная язва чаще в нижней стенке желудка, реже в боковой стенке.
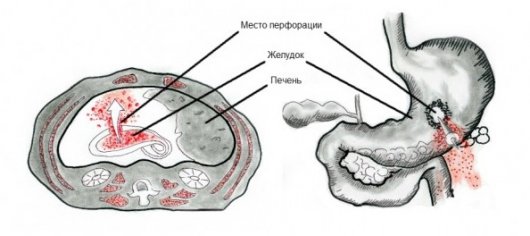
Пища, желудочная кислота, желчь и ферменты через прободное отверстие могут беспрепятственно попасть в брюшную полость и вызвать химический ожог. Частички пищи в брюшной полости начинают постепенно гнить, что провоцирует размножение бактерий и развитие острого воспалительного процесса – перитонита. Перитонит развивается быстро, в течение 12–18 часов после образования прободения. Без врачебной помощи, на 4 сутки после развития перитонита происходит инфицирование всего организма, что приводит к смертельному исходу.
В пищеводе и тонком кишечнике язвы и перфорации встречаются редко, чаще всего такие явления наблюдаются в желудке и в 12-перстной кишке. Обострение язвы приходится на весенний и осенний периоды, поэтому часто перфорации могут появиться именно в это время. В 20% случаев стенки желудка перфорируют бессимптомно и без наличия язвы желудка. В этом и кроется смертельная опасность данного заболевания.
Причины
Основной причиной возникновения прободения стенки желудка является обострение язвенной болезни. Другими причинами образования перфорации, являются:
- чрезмерные физические нагрузки;
- стрессы, нервное перенапряжение;
- нарушение трофических функций желудка;
- вредные привычки: курение, употребление алкоголя, переедание;
- размножение бактерии Хеликобактер;
- кровотечения в желудке;
- пренебрежение лечением язвы;
- частое применение медикаментозных средств (анальгетиков, кортикостероидов, антикоагулянтов, препаратов на основе салициловой кислоты);
- наследственная предрасположенность;
- увеличение кислотности;
- повышение давления в брюшной полости;
- несоблюдение диеты;
- перенесенные хронические инфекционные заболевания;
- ожоги.

Развитию перфораций способствуют и различные травмы, ранения брюшной полости, ожоги. Иногда желудочные стенки могут перфорировать при тяжелых состояниях – после приступа инфаркта, инсульта.
Симптомы
Симптоматика заболевания и его стадии зависят от клинической формы перфоративной язвы. Выделяют 2 формы развития перфорации:
- типичная – проявляется в 95% случаев, при этом содержимое желудка попадает в брюшную полость, что провоцирует перитонит;
- атипичная – проявляется в 5% случаев, по-другому ее называют «прикрытой» перфорацией, рана прикрыта сальником, складками желудочной стенки или стенками соседних органов (пентрация).
В типичной форме выделяются следующие стадии:
Болевой синдром – резкие «ножевые» боли в эпигастральной области, которые возникают в результате развития воспаления (перитонита).
Длительность боли и ее выраженность зависит от степени наполнения желудка, локализации и размера сквозной раны. Болевые ощущения сначала возникают в эпигастральной области, затем переходят на всю брюшную полость, больной при этом старается не двигаться, так как болевой симптом усиливается при движении и напряжении мышц живота. Боли настолько невыносимые, что человек в положении лежа поджимает колени к животу, пытаясь хоть немного облегчить свое состояние.
Другим симптомом в типичной форме является наличие газа в брюшной полости, который попадает в нее вместе с пищей. Присутствие газа определяется перкуссией (постукиванием по животу) по ответному звуку. Газ может распространяться диффузно, по всей полости живота, но чаще всего локализуется под диафрагмой.
Другие симптомы прободной язвы в типичной форме:
- симптом Грекова (снижение частоты пульса);
- снижение артериального давления;
- прерывистое дыхание;
- побледнение кожных покровов;
- холодный пот;
- напряжение мимических мышц лица, впалость глаз.
- напряжение мышц живота (живот как «доска»).
Ложное улучшение состояния – все острые симптомы утихают, больному кажется, что болезнь отступила. Симптомы в этой стадии:
- затихание болевого синдрома;
- нормализация частоты пульса и дыхания;
- расслабление брюшных мышц, «мягкий живот».
Болевые ощущения утихают в результате выделения экссудата – противовоспалительной жидкости, которую выделяют окружающие капилляры в брюшной стенке, и снижения порога чувствительности нервных окончаний. Прием обезболивающих средств ускоряет процесс ложного улучшения самочувствия. Но это состояние длится недолго, после 6–12 часов мнимого благополучия состояние больного резко ухудшается.
Перитонит – распространение бактериальной инфекции по брюшной полости.
Характерны следующие симптомы:
- тошнота, рвота;
- вздутие живота;
- повышение температуры тела до 38–49 градусов;
- обезвоживание, анурия;
- напряжение стенок живота;
- сухость во рту, налет на языке;
- учащение пульса – до 120 ударов;
- землистый цвет кожных покровов;
- впалые щеки, глаза.
Постепенно температура падает до 36 градусов и ниже, в крови повышается уровень гемоглобина, калия и лейкоцитов. Медицинская помощь на этом этапе уже не помогает.
Атипичная форма перфорации наблюдается при маленьком сквозном отверстии в желудке, прикрытии дна раны соседними органами: печенью, желчным пузырем или сальником. В течении заболевания выделяют 2 стадии:
Прободение – открытие сквозной раны в брюшную полость и незначительное попадание пищи в брюшную полость. Наблюдается та же симптоматика, что и в типичной форме, но болевые ощущения менее выражены.
Улучшение самочувствия – через 40–50 минут после прободения, симптомы затихают, дно отверстия перекрывается складками слизистой оболочки желудка или брюшной клетчаткой. Если отверстие прикрыто плотно, и пища больше не попадает в полость живота, то возможно самостоятельное излечение перфоративной язвы. Под воздействием неблагоприятных факторов, перфорация может прогрессировать и переходить в типичную форму заболевания.
Диагностика
Диагноз «перфорация» ставится на основании анамнестических сведений, осмотра врача – гастроэнтеролога, результатов диагностических исследований.
Диагностику может затруднять временное улучшение состояние больного, когда отсутствуют выраженные клинические симптомы, а прободное отверстие прикрыто соседними органами или сальником. В таком случае назначается комплексное обследование, которое в себя включает:
- Рентгенография (на снимках можно увидеть скопления газов в правом подреберье под диафрагмой);
- Ультразвуковое исследование брюшной полости (определяет наличие газа в полости живота, серпообразную диафрагму, разлитой абсцесс);
- Эндоскопия (с помощью зонда определяют степень прободения, локализацию отверстия);
- Общий и биохимический анализ крови (определяет степень интоксикации при перитоните, а также уровень лейкоцитов при наличии воспаления);
- Лапароскопия (проводится для подтверждения диагноза, особенно в атипичной форме).
При затруднении в постановке диагноза проводят ФГДС (фиброгастродуоденоскопию) – расправление желудочных стенок с помощью мощного потока воздуха.
Лечение
Лечение производится путем оперативного вмешательства, выбор метода зависит от формы прободения, стадии заболевания, возраста больного, локализации прободного отверстия, его размеров. Основные методы:
Ушивание перфоративной язвы.
Метод показан при маленьком прободном отверстии, перитоните, тяжелом состоянии больного, а также при отсутствии кровотечения в области язвы. Такой вид операции выполняется в 90% случаев лечения перфоративной язвы.
Лицам молодого возраста операция показана при отсутствии язвенной болезни, пожилым операция назначается в связи с вероятностью развития осложнений при других оперативных методах. Операция проводится под местным или общим наркозом.
Иссечение прободной язвы.
Метод применяется при хронической язвенной болезни, перед ушиванием прободного отверстия. Сквозная рана практически всегда меньше по размеру, чем область язвы в желудочной стенке, поэтому простое ушивание раны, без иссечения самой язвы, может привести к повторному развитию перфорации. При иссечении захватываются здоровые участки, чтобы максимально снизить риск повторного развития болезни.
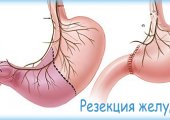
Резекция.
Радикальный метод лечения, когда необходимо удалить часть желудка. Применяется при обширном поражении тканей желудочной стенки (30–70% общего объема желудка). Операция показана при наличии тяжелого хронического течения язвенной болезни, при большом прободном отверстии, кровотечениях, стенозе желудочных стенок или 12-перстной кишки, а также при наличии множественных язв.
Операция требует соблюдения следующих условий:
- возраст пациента не должен превышать 60 лет;
- состояние пациента позволяет провести операцию;
- хирург имеет опыт и соответствующие навыки проведения таких операций;
- нет других осложнений.
Если с момента прободения прошло больше 6 часов, и начался перитонит, резекция не проводится, так как существует риск развития тяжелых последствий.
Лапароскопия.
Операция показана при маленьком отверстии, устойчивой гемодинамике, отсутствии перитонита, стеноза, кровотечения. При отсутствии клинических симптомов оперативное вмешательство должно производиться не позднее 12 часов с момента прободения.
Метод обеспечивает минимальный прием медикаментозных средств после хирургического вмешательства, а также гарантирует успешное выздоровление.
После оперативного вмешательства пациенту необходимо соблюдать все предписания лечащего врача. Первое послеоперационное время требуется соблюдать диету, новые продукты вводятся постепенно. Диета должна соблюдаться длительное время – 6–8 месяцев, из меню исключают все опасные для ЖКТ продукты — копченые, острые, жареные блюда, также противопоказано курение и употребление спиртных напитков. Следует избегать физических нагрузок, волнений и стрессов. При соблюдении всех условий выздоровление проходит успешно и в короткие сроки.