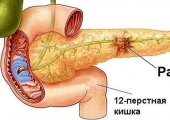
Признаки и лечение воспаления поджелудочной железы у взрослых и детей
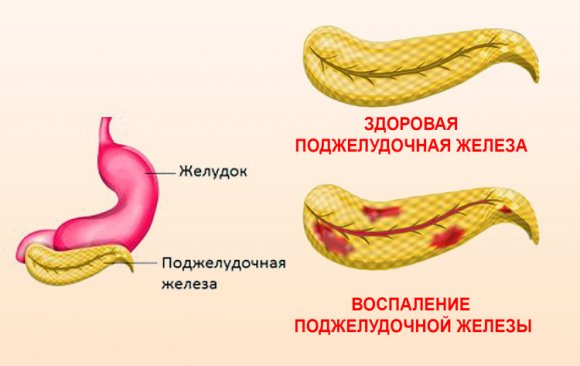
Панкреатит — это воспаление поджелудочной железы. Первым симптомом заболевания является боль, которая резко возникает под ребрами в верхней части живота. Протекать может в острой и хронической форме. При панкреатите запрещено заниматься самолечением, потому что это может ухудшить состояние больного и поспособствовать развитию опасных осложнений.
Особенности заболевания
Поджелудочная железа выполняет в организме человека следующие функции:
- вырабатывает гормоны, которые необходимы для регулирования обменных процессов (глюкагон, липокаин, инсулин);
- производит ферменты, принимающие участие в процессе переваривания пищи.
При воспалении орган увеличивается неравномерно. Чаще всего наблюдается расширение хвоста поджелудочной железы. Любое нарушение работы этого органа приводит к развитию негативных последствий. Если его протоки по различным причинам закупориваются, то прекращается поступление ферментов в кишечник, в результате чего они всасываются в ткань железы, провоцируя развитие воспалительного процесса. Отсутствие лечения приводит к гибели здоровых клеток органа, они замещаются соединительной тканью, и формируются кальцинаты (камни).
При воспалении в тканях органа происходят обширные некротические изменения, может развиться сахарный диабет, возникнуть другие опасные заболевания. Если болезнь протекает в острой форме, то симптомы патологии возникают внезапно, и выражены они ярко. При хроническом воспалении железы ее клетки разрушаются медленно, а периоды обострения чередуются с затишьем.
Симптомы
Симптомы при воспалении поджелудочной у мужчин и женщин одинаковы и напоминают интоксикацию организма: болит живот, человека тошнит и рвет. Но при этом возникают и другие признаки панкреатита, которые зависят от того, в какой форме протекает заболевание.
При остром воспалении появляются колики и многократная рвота. Через некоторое время вверху живота возникает опоясывающая боль, отдающая в лопатки. В дальнейшем она становится ноющей, и постепенно снижается ее интенсивность.
При этом наблюдаются следующие симптомы:
- вздутие и запоры;
- увеличенный живот;
- бледность кожи лица;
- учащенное сердцебиение;
- зловонный пенистый стул с непереваренными частицами пищи;
- повышение температуры тела, дрожь;
- отсутствие аппетита.

При появлении таких признаков следует срочно вызвать врача. Острый приступ может спровоцировать кровотечение в железе.
Если панкреатит не лечить, то острая форма через некоторое время переходит в хроническую. Человек постоянно испытывает плохое самочувствие, которое может сопровождаться следующими симптомами:
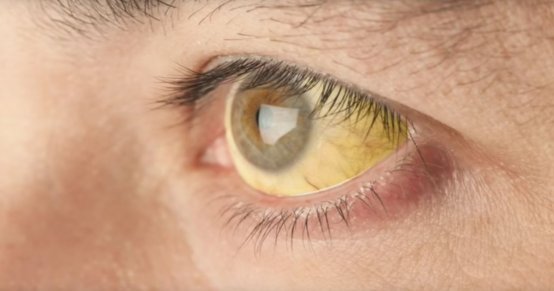
- желтушность кожного покрова;
- боль вверху живота после употребления жирных блюд или переедания;
- снижение веса;
- диарея.
Длительно протекающее заболевание разрушает железу и изменяет структуру ее тканей. Это приводит к развитию сахарного диабета, секреторной недостаточности и синдрому мальабсорбции.
Причины воспаления
Существует много причин воспаления железы у взрослых, но к основным относят:
- чрезмерное употребление алкогольных напитков;
- формирование камней в желчном пузыре.
Орган нередко воспаляется и у детей. Заболевание бывает острой и хронической формы. Чаще всего у ребенка наблюдается хронический панкреатит, протекающий вяло и приводящий к необратимым атрофическим изменениям паренхиматозного слоя железы.
К основным причинам панкреатита у детей относят:
- пороки развития органа;
- тупую травму живота;
- неправильное питание;
- хронические заболевания органов ЖКТ: гепатит, холецистит, язву желудка;
- злокачественные опухоли;
- прием некоторых лекарственных препаратов без назначения врача;
- кишечные инфекции, которые вызывают стафилококк и сальмонелла;
- бактериальные и вирусные бактерии: свинку, ветрянку, грипп, ОРВИ;
- муковисцидоз;
- эндокринные заболевания: сахарный диабет, ожирение;
- паразитарные инфекции: лямблиоз, аскаридоз.
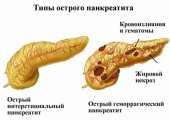
Острый панкреатит
Развитие острого панкреатита у взрослых связано с воспалительным процессом в тканях органа. Чаще всего возникает он в результате агрессивного воздействия вырабатываемых ферментов, активизирующихся непосредственно в железе.
Это приводит к тому, что собственные клетки начинают перевариваться, орган становится больше, отекает, развивается некроз, и возникают скопления погибших клеток. Появление жировой дистрофии и большого количества мертвых клеток создает благоприятные условия для гнойного некроза.
К причинам острого панкреатита относят:
- бесконтрольное применение лекарственных средств: ингибиторов протонной помпы, статинов, антибиотиков, стероидов;
- травмы живота;
- неправильный режим питания (принятие жирной пищи натощак);
- эндокринные заболевания: гиперпаратиреоз, диабет, ожирение;
- травмирование поджелудочной железы при проведении эндоскопической операции;
- инфекции: вирус гепатита, микоплазма и др.;
- отягощенную наследственность.
Хронический панкреатит
При хроническом панкреатите у взрослых наблюдаются постоянные или периодические боли, а также эндокринная недостаточность. Такая форма характеризуется необратимыми изменениями паренхимы поджелудочной железы и развивается из-за недолеченного острого панкреатита.
К появлению хронического панкреатита у взрослых приводят следующие провоцирующие факторы:
- повышение в крови содержания ионов кальция;
- идиопатический панкреатит;
- гипертриглицеридемия;
- муковисцидоз;
- чрезмерное употребление жирной и острой пищи;
- хронический алкоголизм;
- прием некоторых лекарственных средств: эстрогенов, глюкокортикоидных гормонов, наркотических препаратов;
- нерегулярное питание.
Осложнения заболевания
Осложнения при остром панкреатите связаны с тем, что в кровь проникает избыточное количество ферментов и продуктов распада ткани железы.
К негативным последствиям заболевания относят:
- ферментативный разлитый перитонит;
- острую почечно-печеночную недостаточность;
- язвы слизистой оболочки ЖКТ;
- психозы токсического генеза;
- желтуху;
- отек легких;
- токсическую пневмонию.
В результате негативного воздействия раздражающих факторов на организм структура железы начинает медленно разрушаться с неспешным прогрессированием воспалительных реакций в ней.
Развиваются следующие осложнения:
- сахарный диабет;
- доброкачественная опухоль;
- непроходимость в кишечнике;
- сепсис;
- гнойные процессы;
- печеночная и почечная недостаточность;
- тромбоз в венозных протоках селезенки;
- обострение панкреонекротического поражения тканей железы;
- раковая опухоль.
Кроме того, может возникнуть варикозное расширение вен желудка и пищевода. Происходит это в результате воспаления головки поджелудочной железы, из-за чего она увеличивается в размере, а ее воротные вены сдавливаются.
Диагностика
Чтобы диагностировать заболевание, следует обратиться к врачу. Сначала он выслушает жалобы и поинтересуется особенностями питания. Затем осмотрит больного и прощупает живот. После этого направит пациента на сдачу анализов:
- общий анализ крови — при воспалительном процессе повышается количество лейкоцитов, увеличивается скорость оседания эритроцитов;
- определение в крови ферментов органа — их увеличение указывает на острую стадию панкреатита;
- анализ кала — при воспалении в каловых массах присутствуют липиды.
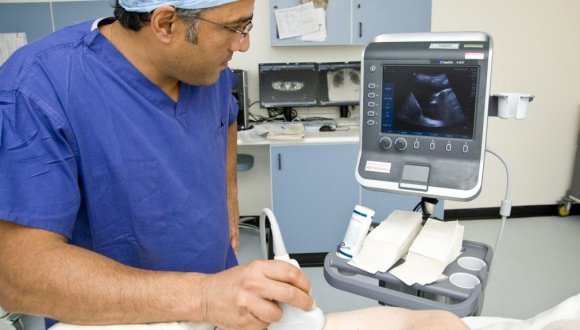
Инструментальные обследования:
- рентгенография брюшной полости — при панкреатите в железе обнаруживают кальцинаты;
- УЗИ поджелудочной железы — определяет увеличенный размер железы, ее расширенный проток, неровность контуров, деформирование канальцев органа;
- компьютерная томография — выявляет опухоли и кисты железы;
- селективная ретроградная ангиография — позволяет определить, насколько хорошо поджелудочная железа снабжается кровью;
- релаксационная дуоденография — выявляет, увеличена ли головка органа, изменен ли большой двенадцатиперстный сосочек.
Лечение воспаления
Первая помощь при обострении воспаления железы подразумевает проведение мероприятий, облегчающих состояние больного.
Чтобы уменьшить нагрузку на орган, запрещено принимать пищу. Независимо от того, в какой форме протекает заболевание, ничего нельзя есть в течение 1–2 суток. Разрешено пить только отвар шиповника или негазированную минеральную воду в объеме 1-1,5 л.
До приезда врача не следует принимать ферментные препараты — Фестал, Креон, так как из-за этого состояние больного может только усугубиться. Человеку необходим полный покой и соблюдение постельного режима. Чтобы снять боль, на область пораженного органа можно приложить холодный компресс. Также для уменьшения болевого синдрома следует наклонить корпус вперед.
Нельзя самостоятельно принимать болеутоляющие препараты, потому что это может быть опасным. Но при хроническом воспалении поджелудочной железы лечение разрешено проводить Папаверином, Но-Шпой.
Препараты для лечения
Острую форму панкреатита лечат в стационаре, хроническую — в домашних условиях. Благодаря комплексному лечению медикаменты нормализуют функцию железы. Выбор препаратов зависит от того, в какой форме протекает болезнь, и от сопутствующих заболеваний:
- Антисептические кишечные средства. Оказывают противовоспалительное и вяжущее действие. К ним относят Де-Нол.
- Спазмолитики и анальгетики. Благодаря болеутоляющим средствам (Папаверин, Но-Шпа) снимается спазм гладкой мускулатуры и болевой синдром. Устраняют сильную боль анальгетики Аспирин и Парацетамол.
- H2 блокаторы. В целях угнетения панкреатической секреции используют Циметидин, Ранитидин, Фамотидин. В некоторых случаях принимают гормоны, уменьшающие выработку кислоты желудком, — Глюкагон, Соматостатин.
- Ферментные препараты. Применяют их с целью нормализации пищеварения и улучшения усвоения белков, жиров и углеводов. К ним относят Фестал, Панкреатин, Креон.
- Антацидные средства. Благодаря этим медикаментам нейтрализуется и снижается выработка соляной кислоты. Врач назначает Контролок, Гастрозол, Фосфалюгель.
- Антибиотики. Такие препараты широкого спектра действия устраняют воспаление в органах ЖКТ, препятствуют распространению инфекции в других органах, снижают развитие осложнений. К ним относят Гентамицин, Ампициллин.
- Препараты, которые уменьшают токсичность. Это физраствор, Гемодез, раствор Рингера.
Диета
При панкреатите важно следить за своим питанием. Необходимо соблюдать диету, чтобы нормализовать работу органа, защитить желудок и кишечник от агрессивной пищи, снизить активность желчного пузыря и предупредить болезни печени.
При хроническом протекании заболевания рекомендуется лечебный стол №5п. Диета должна быть питательной, с низким содержанием углеводов и жиров, чтобы не допустить перерождения печени в жировой гепатоз. Белка в рекомендуемых продуктах должно быть много.
Пищу рекомендуется употреблять в протертом или разваренном виде. Также ее готовят на пару, чтобы по максимуму обезопасить желудок. Подавать еду следует в теплом виде. При панкреатите нельзя переедать, чтобы пищеварительный тракт не испытывал повышенную нагрузку. Питаться нужно понемногу и дробно, 5–6 раз в день.
При воспалении железы необходимо отказаться от продуктов, которые способствуют выработке желудочного сока.
Запрещены:
- мясные, грибные, рыбные супы, рассольник, борщ, щи, свекольник, окрошка;
- пирожки в жареном виде, лепешки, свежий ржаной или пшеничный хлеб;
- консервы, жареная, копченая, соленая и жирная рыба;
- баранина, свинина, гусь, утка, копчености, мозги, почки, печень, колбасы;
- вареные и жареные яйца;
- пшеничные, кукурузные, пшенные, перловые крупы;
- молоко и кисломолочные продукты;
- острый томатный соус, хрен, кориандр, красный и черный перец;
- варенье, мороженое, непротертые ягоды и фрукты, шоколад;
- болгарский перец, шпинат, чеснок, редис, репа, редька, баклажаны, капуста;
- баранье, говяжье, свиное сало;
- виноградный сок, газированные напитки, крепкий чай, какао, кофе.
Продукты, которые разрешены при панкреатите, облегчают работу органа, снижают количество вырабатываемых ферментов и быстро продвигаются дальше из желудка и тонкого кишечника, не вызывая метеоризма. Пища при диете должна легко усваиваться и быть богатой на белок.

Рекомендованные продукты:
- вчерашний хлеб, сухари, несладкое сухое печенье;
- телятина, говядина, кролик, индейка, курица;
- овощные супы с овсяной, манной крупой или вермишелью;
- нежирная рыба: карп, минтай, треска;
- рис, манка, овсяная, гречневая крупа;
- запеченные яблоки, ксилит, некислые ягоды;
- зеленый горошек, тыква, цветная капуста, свекла, кабачки, морковь, картофель;
- омлет из белков;
- кефир, йогурты, нежирный творог, простокваша, нежирные сыры;
- соусы на овощном отваре;
- растительное рафинированное масло, сливочное масло;
- отвар шиповника, негазированная минеральная вода, чай с лимоном, соки, разведенные водой.
В день следует выпивать 1,5-2 л жидкости. Несоблюдение диеты приводит к развитию осложнений.
Последствия и профилактика
Нередко последствием панкреатита является нарушение пищеварения и воспаление желудка с покрытием его эрозийными образованиями небольшого размера. Во время приема жирной, острой или жареной пищи появляются колики, боль в животе, тошнота и рвота.
Может развиться непроходимость кишечника, диарея, метеоризм. Панкреатит провоцирует тахикардию, повышение или понижение артериального давления, ухудшение проходимости артерий, появление спазмов сосудов. Воспаление органа приводит к нарушению свертываемости крови, внезапным кровотечениям из незатянувшихся шрамов и ран.
Панкреатит может стать причиной появления патологических процессов дыхательной системы. При таком заболевании скапливается жидкостный состав плевральной части и легких, приводящий к их отеку. Иногда происходит утолщение тканей органов дыхания, из-за чего страдают бронхи, гортань, трахея, легкие.
Самым опасным последствием панкреатита является злокачественная опухоль. Если она небольшая, то удаляют только ту часть органа, которая ею поражена. Но если новообразование распространилось по всему органу, то полностью удаляют поджелудочную железу. При этом больной после проведенной операции вынужден до конца жизни принимать инсулин и другие препараты с необходимыми ферментами.
Профилактика заболевания заключается в соблюдении следующих правил:
- исключение из рациона алкогольных напитков, жирной пищи;
- соблюдение правильного режима питания;
- прием витаминных комплексов;
- употребление необходимого количества жидкости в течение дня;
- избавление от табакокурения;
- своевременное лечение заболеваний желудочно-кишечного тракта, печени, сердца.
Нельзя игнорировать рекомендации, данные врачом. Важно регулярно проводить санаторно-курортное лечение. Соблюдение всех требований помогает избавиться от воспалительного процесса поджелудочной железы и повысить выживаемость при таком заболевании.