Как диагностировать цирроз печени и можно ли его выличить
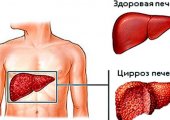
Цирроз печени — это тяжелое нарушение, сопровождающееся отмиранием обширных участков органов, и их последующее замещение фиброзом. Заболевание отличается стойко прогрессирующим течением. Оно приводит к нарушению структуры органа и снижению его функции. Изменения, протекающие в печени при циррозе, являются необратимыми.
При критическом поражении органа возникает печеночная недостаточность и ряд осложнений, что ведет к преждевременной гибели пациента. Чаще данная патология возникает у взрослых людей старше 40 лет, ведущих асоциальный образ жизни. Своевременно начатое лечение позволяет отсрочить летальный исход.
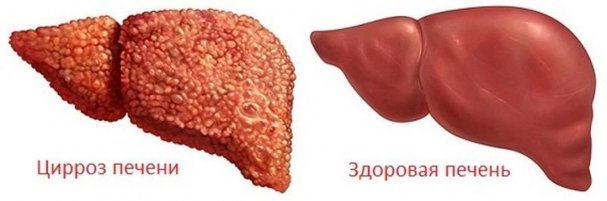
Особенности цирроза печени
Цирроз печени в большинстве случаев развивается на фоне длительного неблагоприятного влияния различных факторов на ткани этого органа. Ткани печени обладают мощными регенерационными возможностями. Даже при критическом поражении половины гепатоцитов при правильном лечении печень способна полностью восстановить свои объем и функцию.
Цирроз развивается, когда на фоне влияния неблагоприятных факторов целые участки органа начинают отмирать. Постепенно некротические очаги увеличиваются в размере. Это запускает необратимые процессы. Наблюдается повышение выработки желчи и некоторых ферментов. При этом патологический процесс негативно отражается на желчных протоках. Таким образом, желчь перестает быстро выводиться из печени. Ее застой приводит к более стремительному разрушению тканей органа.
Повреждение обширных участков печени в дальнейшем приводит к нарушению выработки ею белков и углеводов. При критическом разрушении печени происходит нарушение и желчеобразования. Нарастает пролиферация желчных протоков. Постепенно на месте погибших гепатоцитов формируются рубцы из соединительной ткани.
Очаги фиброза сдавливают не только здоровые ткани, нарушая их работу, но и оставшиеся желчные протоки и кровеносные сосуды. Это провоцирует нарастающую деформацию органа и нарушение питания здоровых гепатоцитов. Из-за этого возможно появление новых очагов некроза и усугубление ситуации.
По мере прогрессирования цирроза в печени формируются узлы-регенераты, которые содержат здоровые ткани, но при этом они уже неспособны полностью компенсировать функцию поврежденных участков. Из-за снижения насыщения кровью, активного роста и давления со стороны окружающей рубцовой ткани часть таких узлов при циррозе погибает. Таким образом, по мере развития этого патологического состояния остается все меньше функциональной ткани печени. Большая часть органа претерпевает фиброзное перерождение. Печень выглядит деформированной.
Из-за нарастающего перерождения тканей орган становится плотным и малоподвижным. Внутри органа могут формироваться полости, заполненные жидкостью. При циррозе наблюдается формирование дополнительных кровеносных сосудов, из-за которых кровь не направляется к оставшимся здоровым тканям, отделенным фиброзом, а снова попадает в системный кровоток. Из-за этого не только страдают поврежденные ткани печени, но и снижается уровень очищения крови от токсинов, что неблагоприятным образом отражается на всех органах.
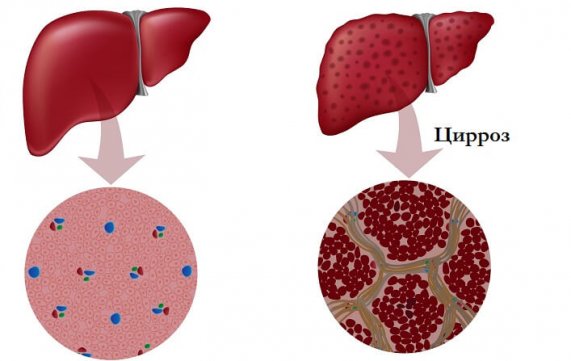
При этом на фоне цирроза нередко наблюдается изменение геномной структуры гепатоцитов. Из-за наличия генетических изменений нередко на фоне этого патологического состояния возникают аутоиммунные процессы. В организме пациента начинают вырабатываться особые антитела, которые нападают и на поврежденные, и на оставшиеся здоровые гепатоциты. Это подстегивает усугубление воспалительно-склеротических изменений в структуре тканей.
Процессы в печени при этом протекают диффузно, а не ограничиваются отдельным участком или сегментом. Из-за этого постепенно происходит поражение всего органа. Критическое циррозное разрушение может занять несколько месяцев, а иногда лет.
Классификация
Существует несколько подходов к классификации циррозного поражения тканей. В зависимости от этиологических причин, спровоцировавших развитие патологии, цирроз может быть:
- инфекционным;
- алиментарным;
- аутоиммунным;
- токсическим;
- билиарным;
- циркулярным;
- криптогенным;
- генетически-обусловленным.
Каждый вариант имеет свои особенности течения и прогноз. Инфекционный цирроз может быть вирусным, бактериальным и паразитарным. Бактериальная форма патологии в большинстве случаев развивается на фоне острых и хронических инфекций желчевыводящих путей.
Паразитарная разновидность цирроза наиболее часто возникает на фоне поражения тканей печени эхинококкозом и лямблиями. Возможно развитие заболевания и других паразитарных инвазий. Вирусный цирроз в большинстве случаев диагностируется при гепатите. В этом случае вирусы гепатита, проникая в гепатоциты, разрушают их, что в дальнейшем может стать причиной развития циррозного поражения тканей.
Токсический цирроз является наиболее распространенной формой данного состояния. Патология может развиваться на фоне отравления организма человека промышленными и пищевыми ядами, а кроме того, продуктами распада алкоголя. Билиарный цирроз может быть как первичным, так и вторичным. Данное нарушение наиболее часто развивается на фоне холангита и холестаза. Вторичная форма билиарного цирроза в большинстве случаев развивается как последствие проведенных хирургических вмешательств.
Алиментарная форма цирроза возникает при длительном скудном питании и некоторых заболеваниях обмена веществ, при которых в организме человека усваивается недостаточное количество белков, минералов и витаминов. Генетические формы данного патологического состояния нередко развиваются на фоне передающихся по наследству заболеваний, в т. ч. сопровождающихся нарушениями обмена веществ и накоплением в тканях печени некоторых компонентов. К наследственным заболеваниям, способным стать причиной появления проблемы, относятся гемохроматоз и амилоидоз.
Циркулярный цирроз подтверждается, когда поражение тканей печени является результатом хронического венозного застоя. В этом случае отмирание участков органа считается следствием недостаточного их насыщения кислородом и питательными веществами.
Аутоиммунный цирроз печени развивается в результате сбоя в работе иммунной системы, из-за чего в организме человека начинают продуцироваться специфические антитела, нападающие на здоровые ткани органа. Данная форма патологии может быть как самостоятельной, так и развивающейся на фоне других разновидностей цирроза. Криптогенная форма течения заболевания определяется, когда невозможно выявить точную причину развития изменений в тканях печени.
Стадии цирроза
По мере развития цирроз проходит 4 стадии. Для каждой из них характерно наличие ряда изменений в структуре тканей органа и появление характерной клинической картины. Некоторые клиницисты выделяют еще и 0 стадию. Это предциррозное состояние, при котором присутствуют признаки воспаления и другие нарушения в структуре, предшествующие отмиранию большого количества гепатоцитов. Прогноз во многом зависит от того, на какой стадии патологического процесса был выявлен цирроз.
На 1 стадии заболевания клинические признаки имеют слабовыраженный характер. Человек может чувствовать себя хорошо, т. к. данная стадия является компенсаторной, т. е. оставшиеся здоровые гепатоциты еще способны восполнить функцию отмерших. В печени уже присутствуют очаги воспаления и некроза функциональных клеток.
Этот ранний этап развития патологии характеризуется нарастающим заращиванием пораженных некрозом участков фиброзной тканью. Несмотря на скудность симптоматических проявлений, проведение анализов крови показывает рост билирубина. Возможно снижение протромбического индекса до отметок 60 и ниже. Если распознать цирроз на этой стадии, процесс еще можно обратить вспять, правильно подобрав медикаменты и изменив образ жизни.
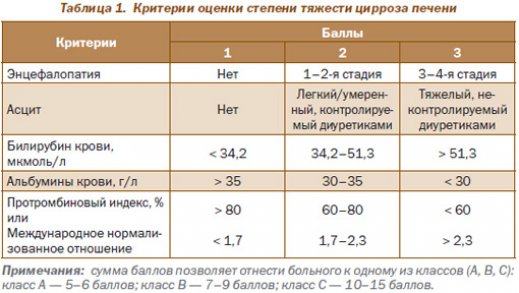
Следующая стадия является субкомпенсированной. Она уже проявляется выраженными внешними признаками развития патологии. Данный период течения болезни характеризуется нарастающим снижением функции органа из-за увеличения числа отмерших гепатоцитов. У пациентов сильно проявляются первые признаки патологии, которые могут заставить их обратиться за медицинской помощью. В тканях печени на этой стадии присутствуют явные очаги фиброзного перерождения.
Кроме того, имеются признаки нарушения работы кровеносных сосудов и желчных протоков. Если проверить печень в данный период, может быть выявлено ее уплотнение и формирование в ней кист. При этом активизируется воспалительный процесс. Биохимический анализ крови в этом период развития болезни позволяет выявить падение альбумина и рост билирубина.
Нередко отмечается падение уровня печеночных трансаминаз до 40 ед. Если диагноз был поставлен на этой стадии цирроза, нет возможности полностью избавиться от заболевания, но при комплексном подходе нередко удается добиться регресса и перехода патологии в компенсированную форму.
При третьей стадии наблюдаются признаки декомпенсации, т. к. происходит критическое снижение численности нормально работающих гепатоцитов. Проявляется цирроз печени на этой стадии выраженной симптоматикой, поэтому определить наличие патологии можно даже по внешним симптомам. Уже на этом этапе начинают возникать осложнения цирроза.
На данной стадии нарастает деформация органа. Он почти полностью начинает состоять из фиброзной ткани и очагов некроза. Может быть выявлено критическое падение уровня протромбического индекса и альбумина. Эта стадия является терминальной, т. к. обратить процесс вспять не представляется возможным. Поддерживающая терапия не дает выраженного эффекта. Для поддержания жизнедеятельности пациенту нужно постоянно находиться в стационаре.
Последняя стадия развития патологии характеризуется появлением выраженных признаков печеночной недостаточности. Проведение направленной консервативной терапии не позволяет добиться улучшения состояния. В большинстве случаев нарастающие признаки дисфункции печени и осложнений цирроза приводят к быстрому летальному исходу.
Причины развития
Наиболее распространенной причиной возникновения цирроза является систематическое злоупотребление спиртными напитками. У пациентов, имеющих алкогольную зависимость на протяжении более 10 лет, почти в 100% случаев выявляется циррозное поражение печени. Подобная патология может развиться намного раньше, если человек регулярно употребляет суррогаты алкоголя.
Примерно 25% случаев цирроза являются результатом прогрессирования гепатита В,С и D. Данные инфекционного заболевания почти не поддаются терапии и приводят к отмиранию гепатоцитов. Сочетание инфекционного поражения печени со злоупотреблением алкоголем или наркотическими веществами повышает риск быстрого развития циррозного повреждения тканей.
В особую группу риска цирроза входят люди, которые в своей рабочей деятельности вынуждены сталкиваться с токсическими веществами. Поспособствовать появлению подобного повреждения печени может накопление в организме афлатоксинов и солей тяжелых металлов. Также спровоцировать развитие цирроза способно даже единичное отравление ядовитыми грибами. Провоцирующим фактором для развития цирроза выступает и токсическое действие таких медикаментов, как:
- Метотрексат.
- Изониазид.
- Анаболические стероиды.
- Индерал.
- Ипразид.
- Метилдофа и т. д.
Часто цирроз развивается на фоне прогрессирования синдрома Бадда-Киари, при котором наблюдается венозный застой в печени. Повышает риск возникновения циррозных изменений и портальная гипертензия. Частой причиной появления цирроза выступают заболевания, сопровождающиеся обструкцией желчевыводящих путей. Проблема может крыться как в инфекционном поражении тканей, так и в формировании камней. Спровоцировать появление цирроза может агрессивное течение первичного склерозирующего холангита.
Нередко развития цирроза наблюдается у пациентов, страдающих наследственными нарушениями обмена веществ. Кроме того, критическое поражение печени может наблюдаться на фоне редко встречающейся болезни Рандю-Ослера. У новорожденных детей развитие цирроза нередко наблюдается на фоне сифилиса. Создать условия для нарушения обмена веществ и появления циррозных изменений печени может систематическое недоедание. Часто цирроз наблюдается у женщин, длительное время страдающих анорексией.
Большинство аутоиммунных патологий могут приводить к циррозу. Особенно часто появление данной проблемы наблюдается на фоне гранулематоза Вегенера. При аутоиммунных заболеваниях проявления поражения печени могут возникнуть как при острой фазе течения, так и уже после перехода в хроническую форму. Примерно в 15% случаев нет возможности выявить причины возникновения патологии, поэтому диагностируется криптогенный цирроз.
Первые признаки
Определить цирроз печени по имеющейся симптоматике можно не всегда. Примерно у 20% цирроз протекает латентно, т. е. без выраженной клинической картины. Еще у 20% пациентов диагноз ставится посмертно. При этом у половины пациентов уже на ранних стадиях наблюдается появление некоторых симптомов, указывающих на развитие цирроза. К таким первичным признакам относятся:
- горечь во рту;
- пересыхание слизистых оболочек;
- желтуха;
- метеоризм;
- нарушения стула.
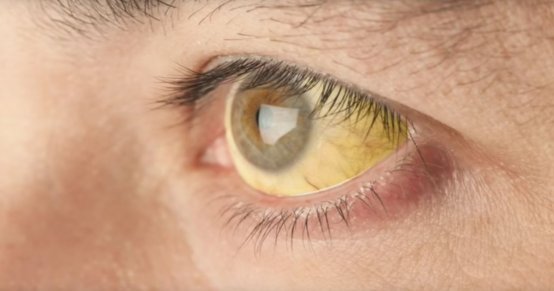
На наличие патологии печени могут указывать периодические боли в животе, усиливающиеся после приема жирной пищи или алкоголя, а также на фоне повышенных физических нагрузок. Данные симптомы являются неспецифичными, т. е. они могут возникать и на фоне других патологий. Таким образом, узнать, есть ли у пациента поражение печени, можно только после проведения диагностики.
Общие симптомы
Симптомы при циррозе печени нарастают по мере прогрессирования заболевания. Из-за разрушения печени наблюдается ее увеличение. Это приводит к появлению болей в верхней части живота. По мере усугубления состояния органа неприятные ощущения усиливаются.
Нарастает чувство тяжести. Если сначала оно появляется после употребления пищи, то в дальнейшем наравне с болевым синдромом сохраняется постоянно. Печень становится твердой и хорошо пальпируется. У пациентов нарастают признаки нарушения пищеварения. Часто появляется тошнота и рвота. В рвотных массах способны присутствовать желчь и примеси крови. Это может указывать на повышение кровоточивости сосудов пищевода и желудка.
Общее самочувствие постепенно ухудшается. У большинства пациентов снижается аппетит. Нередко наблюдается быстрое снижение массы тела, доходящее до кахексии, т. е. истощения. Из-за повышения в крови желчных кислот у пациентов наблюдаются кожная сыпь и зуд. Нередко неприятные ощущения настолько интенсивны, что пациенты расчесывают большие раны.
Постепенно нарастают проявления обезвоживания кожных покровов. Они начинают шелушиться. Качество волос и ногтевых пластин ухудшается. На веках появляются характерные пятна. По мере накопления в крови билирубина желтеют кожные и слизистые покровы и склеры глаз. Сначала данный процесс затрагивает кожу конечностей (ступней и ладоней), но в дальнейшем желтушностью отличаются покровы на других участках тела. По мере прогрессирования нарушения кожа лица может приобретать красный оттенок.
Постепенно утолщаются пальцы, приобретая вид барабанных палочек. Из-за нарушения выработки белков наблюдается появление множественных телеангиоэктазий, т. е. сосудистых звездочек. Они могут локализоваться на животе, коже лица и руках.

У большинства больных прогрессирование цирроза становится причиной отека языка. На уголках глаз и около крыльев носа могут формироваться ангиомы. На поздних стадиях патологии ступни и ладони могут приобретать ярко-красный оттенок. У мужчин по мере прогрессирования цирроза наблюдается увеличение молочных желез и атрофия половых органов.
При критической печеночной недостаточности, возникшей на фоне цирроза, у пациентов наблюдаются частые носовые кровотечения. Размер селезенки постепенно увеличивается. Кроме того, из-за нарушения функции печени нарастают признаки атрофии мышц.
Накопление токсических соединений в крови провоцирует нарастание симптомов поражения ЦНС. У пациентов могут присутствовать жалобы на бессонницу и ухудшение памяти. Возможно снижение концентрации внимания. Часто развивается апатия или депрессивное расстройство. У некоторых пациентов на фоне цирроза возникает тремор конечностей, что свидетельствует о поражении периферической нервной системы. Температура тела у большинства пациентов остается в норме или повышается до субфебрильных значений.
Осложнения
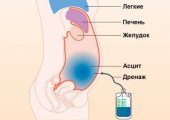
Цирроз опасен своими осложнениями, т. к. состояния, развивающиеся на фоне снижения функции печени, могут стать причиной летального исхода. Распространенным осложнением цирроза выступает асцит, т. е. накопление выпота в брюшной полости. Это нарушение развивается в результате снижения выработки белков крови и повышения проницаемости стенок сосудов.
Жидкость, накапливающаяся при асците, является хорошей питательной средой для патогенной микрофлоры. Таким образом, на фоне асцита повышен риск развития перитонита. Это инфекционное воспаление брюшной стенки, сопровождающееся септическим поражением внутренних органов, у людей, страдающих циррозом, протекает крайне тяжело и часто приводит к летальному исходу.
Другим распространенным осложнением последних стадий цирроза является варикозное расширение вен в желудке и пищеводе. Данные состояния в сочетании с нарушением выработки белков печени создают условия для развития массированных кровотечений. Данное осложнение нередко сопровождается почернением каловых масс из-за примесей крови, а также критическим снижением АД. Часто наблюдается поражение суставов, в результате чего снижается возможность самостоятельного передвижения.
Нередко у пациентов на фоне цирроза наблюдается развитие печеночно-легочного синдрома, сопровождающегося падением оксигенации крови. Часто течение цирроза осложняется гепаторенальным синдромом, при котором наблюдается появление признаков почечной недостаточности. Кроме того, возможно нарушение работы желудка и кишечника.
У мужчин и женщин на фоне цирроза велика вероятность развития бесплодия. Течение цирроза может осложняться печеночной энцефалопатией, сопровождающейся спутанностью сознания и другими признаками поражения ЦНС. Учитывая наблюдающиеся при этом заболевании генетические мутации, повышает риск развития злокачественных опухолей. На поздних стадиях течения цирроза возможно развитие коматозного состояния.
Способы диагностики
Диагностика цирроза проводится гепатологом и гастроэнтерологом. Сначала выполняется физикальный осмотр и сбор анамнеза. При проведении общего анализа у пациентов, страдающих циррозом, выявляются признаки тромбоцитопении и анемии.
При выполнении коагулограммы отмечается критическое снижение протромбического индекса. При выполнении биохимии крови на наличие цирроза может указывать повышение концентрации в крови билирубина, натрия, мочевины, калия, креатинина. При этом альбумин снижен. При наличии гепатита выявляются антитела. Может выполняться повышение активности печеночных ферментов.
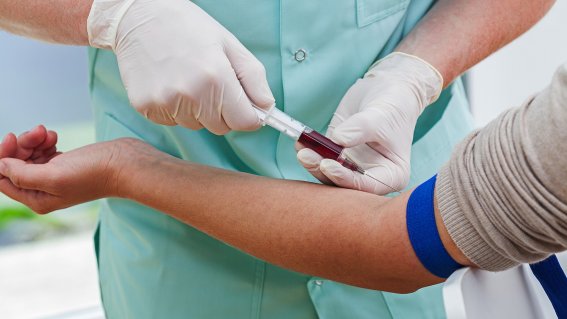
Для определения характера повреждений печени в первую очередь выполняется УЗИ. Это исследование позволяет выявить изменения структуры, формы и размеров органа. Отмечается низкая эхогенность пораженного органа.
Часто для определения изменений, протекающих при циррозе, назначается компьютерная томография. Нередко выполняется допплерография для определения функциональности сосудов в печени. Для оценки состояния назначается проведение МРТ. Для выявления морфологического строения тканей пораженной печени осуществляется биопсия.
Лечение
Лечить цирроз можно как консервативными, так и оперативными методами. На 1 и 2 стадии улучшить состояние позволяет медикаментозная терапия в сочетании с физиопроцедурами, диетой и ЛФК. Для сохранения оставшихся функциональных клеток печени назначаются гепатопротекторы. К таким препаратам относятся:
- Лив.52.
- Гепабене.
- Адеметионин.
- Эссенциале.
- Витамины группы В.
При быстро прогрессирующем циррозе, вызванном инфекционным поражением тканей, нарушением оттока желчи, и при наличии признаков поражения ЦНС назначаются короткие курсы глюкокортикостероидов. К таким препаратам относятся таблетки Дексаметазон и Преднизолон. Для подавления инфекции могут назначаться противовирусные препараты, относящиеся к группе интерферонов.
Для устранения проявлений нарушения работы органов ЖКТ назначаются препараты ферментов поджелудочной. К таким медикаментам относятся Панкреатин и Мезим. Для подавления рвотных позывов и вздутия назначаются прокинетики. Для понижения уровня токсинов, очищения кишечника и проведения детоксикационной терапии используются абсорбенты, в т. ч. Энтеросгель и активированный уголь. Для улучшения состояния могут применяться желчные кислоты.
При асците для скорейшего выведения жидкости и в рамках борьбы с отеками назначаются препараты мочегонного действия. Часто при этом патологическом состоянии больные принимают Фуросемид и Верошпирон. Для восстановления нормальной работы органов ЖКТ назначаются пробиотики.
В условиях стационара для улучшения состояния пациента нередко используется инфузионная терапия, предполагающая переливание препаратов крови и других растворов. В схему лечения нередко вводятся гормональные медикаменты. В ряде случаев назначаются физиопроцедуры. Улучшить состояние может воздействие магнитного поля, регенерируемого аппаратом Алмаг. Большую пользу может принести массаж для улучшения оттока лимфы и специальная гимнастика.
Для улучшения состояния пациента требуется проведение хирургических процедур. При выраженном асците для устранения жидкости из брюшной полости назначается лапароцентез. Может потребоваться шунтирование сосудов. В тяжелых случаях единственным способом спасения жизни пациента является пересадка печени при циррозе. Возможна как полная трансплантация органа от трупного донора, так и частичная пересадка от живого человека.
Диета
При циррозе можно кушать далеко не все продукты. Нужно полностью исключить прием жареной, соленой, острой пищи, а кроме того, сладостей, копченостей, газированных напитков, колбас, томатного сока и помидоров, грибов и т. д. Необходимо отказаться от употребления спиртных напитков. Для снижения риска появления выраженных отеков и асцита при циррозе желательно отказаться от употребления поваренной соли. Необходимо ограничить прием жидкости до 1,5 л в сутки. К пище, которую можно включать в рацион при циррозе, относятся:
- морепродукты;
- курятина;
- крольчатина;
- индюшатина;
- яичный белок;
- каши;
- нежирные молочные продукты;
- овощи;
- фрукты;
- мед;
- кисели;
- компоты.

При приготовлении птицы обязательно нужно устранять шкурку. С мяса при его приготовлении нужно удалять жилы и жир. Суточная калорийность блюд должна составлять не менее 2000 ккал. Пищу необходимо готовить на пару, отваривать или тушить. Пациентам, страдающим от сильной тошноты, лучше принимать блюда в перетертом виде. Это облегчает усваивание полезных веществ.
Прогноз и профилактика
Учитывая, что цирроз отличается стойко прогрессирующим течением, прогноз при этом заболевании в большинстве случаев неблагоприятный. Своевременно начатое лечение позволяет отсрочить появления выраженной симптоматики нарушения работы печени и осложнений, представляющих опасность для жизни. Если пациент осознает степень опасности заболевания и выполняет все рекомендации врача, это может улучшить прогноз. В запущенных случаях цирроза спасти жизнь человека позволяет только пересадка органа.
Для недопущения развития цирроза необходимо своевременно проходить лечение инфекционных заболеваний печени, патологий желчевыводящих путей и других состояний, способных спровоцировать циррозное поражение тканей. В рамках профилактики цирроза желательно пройти процедуру вакцинации от гепатита. Любые лекарственные препараты нужно принимать только по рекомендации врача. Кроме того, в рамках профилактики цирроза желательно регулярно принимать поливитамины и минеральные комплексы. Обязательно нужно отказаться от вредных привычек, в т. ч. от приема алкоголя.
Требуется придерживаться правил здорового питания. Следует исключить из рациона жирную пищу, фастфуд и полуфабрикаты. Предпочтение следует отдавать нежирным сортам мяса и рыбы, овощам и фруктам. Пищу следует запекать, готовить на пару, отваривать или тушить. Кроме того, желательно регулярно совершать прогулки на свежем воздухе и выполнять упражнения для повышения мышечного тонуса. Эти меры позволят снизить риск развития циррозного поражения печени.