Способы диагностики и лечения алкогольного панкреатита
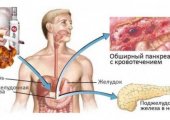
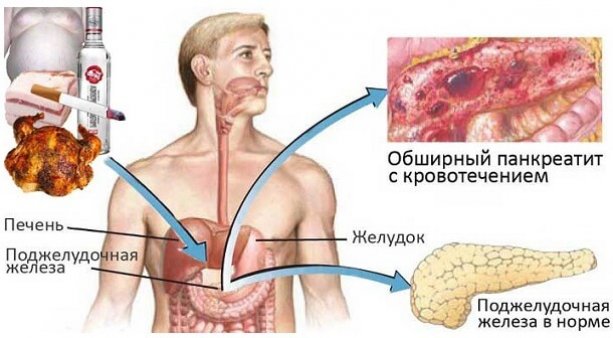
Алкогольный панкреатит считается наиболее серьезной формой воспалительного процесса, развивающегося в поджелудочной железе. Такое заболевание может появиться как вследствие хронического алкоголизма, так и после однократного употребления спиртного в сочетании с жирной пищей.
Причины возникновения
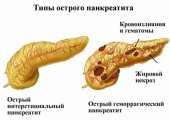
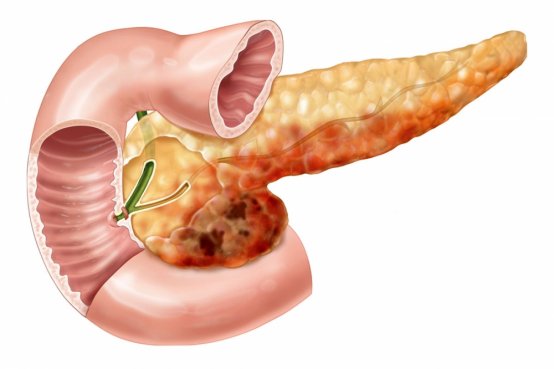
Основной причиной появления алкогольной формы хронического или острого панкреатита считается отравляющее воздействие продуктов распада этанола на ткани поджелудочной железы, развивающееся после употребления спиртных напитков. При повреждении структуры органа происходит активация ферментов, которые самостоятельно начинают переваривать железу, вызывая тем самым обширный некроз. Это приводит к отеку и увеличению органа, который начинает оказывать сдавливающее воздействие на соседние ткани, вызывая ярко выраженные болевые ощущения. При этом могут формироваться ложные кистообразные новообразования, заполненные отмершими клетками и жидкостью.
После этого в органе начинается процесс фиброза, формирующаяся соединительная ткань нарушает строму и протоки, провоцируя застой секрета железы, что ведет к еще большему ее разрушению. Выделительно-ферментная функция нарушается, развивается диспепсия. При панкреатите более поздней стадии происходит замещение здоровой ткани органа жировыми отложениями. Это приводит к нарушению эндокринной функции, что, в свою очередь, может стать причиной сахарного диабета.
В то время как спиртные напитки вызывают образование свободных радикалов, оказывающих разрушающее воздействие на ткани органа, никотин может провоцировать спазм сосудов железы, который усиливает отмирание клеток. Употребление большого количества жирных продуктов также способно ускорить выработку ферментов, тем самым значительно усугубляя состояние организма.
Симптоматика
Панкреатит, вызванный употреблением алкоголя, проявляется теми же симптомами, что и другие формы такого заболевания. Однако имеются и некоторые особенности.
Одним из основных симптомов патологического процесса служит сильная боль в верхней части живота. Иногда ощущения могут быть неопределенной локализации. В некоторых случаях, при наличии сопутствующих патологий, болевой синдром затрагивает эпигастральную область и район правого подреберья. Это происходит при развитии гастродуоденита, холецистита и цирроза печени. Впрочем, все перечисленные заболевания, в большинстве случаев, также являются последствием злоупотребления алкоголем.
Зачастую при появлении болевых ощущений люди, злоупотребляющие спиртными напитками, пытаются заглушить неприятный симптом с помощью дополнительной порции алкоголя. В этом случае признаки острой формы могут утихнуть, ввиду чего человек не обращается за помощью к врачу вовремя. При запойном пьянстве, как правило, развивается безболевой острый алкогольный панкреатит, симптомы которого почти не проявляются.
Боли, вызванные алкогольным панкреатитом, могут иметь как постоянный, так и приступообразный характер. Обычно такое происходит при развитии вторичной формы энтерита и нарушении желчевырабатывающей функции печени. При этом болевые симптомы могут локализоваться в области пупка.
В ходе прогрессирования патологического процесса появляется тошнота. Как правило, после рвоты облегчение не происходит. При этом могут возникнуть такие симптомы, как вздутие живота и сухость во рту.
При симптомах данного характера обычно происходят нарушения стула. На начальном этапе развития заболевания появляется запор, который затем может смениться диареей.
Диагностика
Диагностика при остром или хроническом панкреатите на раннем этапе развития практически невозможна до тех пор, пока ткань поджелудочной железы находится в нормальном состоянии. На начальной стадии отсутствуют ярко выраженные симптомы болезни, в процессе ультразвукового исследования не выявляются никакие специфические признаки, а лабораторные анализы не показывают значительных отклонений от нормы. Первые симптомы патологического процесса проявляются лишь тогда, когда присутствует сильный отек железы и некроз ткани значительных размеров.
При сборе анамнеза врач обязательно фиксирует факт употребления алкоголя. Определение диагноза при этом затрудняется тем фактом, что многие люди скрывают даже однократный прием спиртных напитков.
Для того чтобы выявить панкреатит, необходимо проведение большого количества исследований. В первую очередь назначается клинический анализ крови, в ходе которого выявляется наличие маркеров воспаления (повышенный уровень лейкоцитов, увеличение СОЭ). С помощью биохимического анализа крови можно выявить изменение активности ферментов поджелудочной железы, а также увеличенный уровень гамма-глутамил-транспептидазы, который свидетельствует о наличии хронической формы алкоголизма.
Анализ мочи при этом показывает повышенное содержание глюкозы и трансферрина. В копрограмме обнаруживается огромное количество нейтральных жировых тканей, пищевых волокон и различных жирных кислот.
Для того чтобы оценить внешнесекреторную деятельность железы, потребуется провести специальный тест с секретином и холецистокинином. Данные вещества стимулируют выработку ферментных веществ. После их введения осуществляется взятие 6 проб секрета из двенадцатиперстной кишки, после чего определяется его количество. Первые 3 пробы помогают определить уровень бикарбонатов, остальные показывают количество ферментов. Такой способ исследования помогает оценить пищеварительную деятельность поджелудочной железы.
Ультразвуковое исследование брюшной полости позволяет определить размеры органа, присутствие в ней расширенных протоков, кист и других новообразований. При этом дополнительно обследуется состояние печени и желчевыводящих путей, поскольку при панкреатите функционирование этих органов тоже может нарушаться.
МРТ и КТ органов брюшной полости помогают получить информацию о размерах и локализации органа, наличии различных новообразований и симптомов кальцинирования. Осуществление эндоскопической ретроградной холангиопанккреатографии позволяет исследовать состояние протоков железы. Данная процедура предусматривает введение контрастного вещества в область просветов с помощью эндоскопа. После этого врач изучает результаты на рентгеновских снимках.
Способы лечения
При стабильном состоянии больного госпитализируют в стационар, где срочно осуществляют необходимые лечебные мероприятия. При развитии алкогольного панкреатита лечение может быть как консервативным, так и хирургическим.
Основной целью первого способа является обеспечение органу функционального покоя. Для этого потребуется на несколько дней полностью отказаться от приема пищи и пить только чистую воду. Спустя пару дней в рацион постепенно вводятся некоторые продукты. Чаще всего это овощные пюре, кисель и перетертые молочные каши.
Если пациент находится в тяжелом состоянии, его в срочном порядке переводят в отделение интенсивной терапии, где осуществляется постоянный мониторинг функционирования жизненно важных органов. При появлении ДВС-симптома врач назначает вливание свежезамороженной плазмы, кровезаменителей и гепарина. В случае умеренной интенсивности гипоксии осуществляются кислородные ингаляции. Если развивается тяжелая недостаточность кислорода, пациента переводят на искусственную вентиляцию легких.
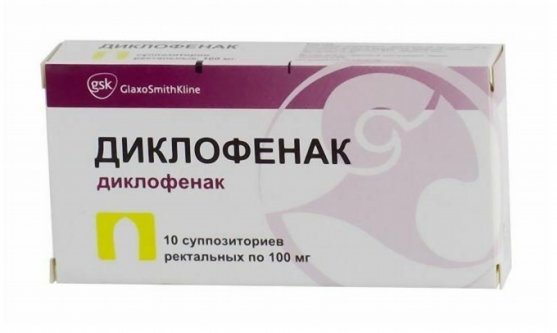
Поскольку при алкогольной форме панкреатита наблюдаются ярко выраженные неприятные ощущения, необходимо использование обезболивающих лекарственных средств. Наилучшим эффектом в этом случае обладают наркотические анальгетики, однако использование препаратов на основе морфина категорически запрещено, поскольку такое вещество может спровоцировать спазм сфинктера большого дуоденального сосочка. Лучше всего применять нестероидные противовоспалительные средства, такие как Диклофенак и Индометацин. В некоторых случаях при ярко выраженных болях, не поддающихся лечению, назначается блокада нервных сплетений, расположенных в поджелудочной железе.
Для того чтобы увеличить артериальное давление и предотвратить развитие шокового состояния всем пациентам назначается вливание кровезаменителей. Это могут быть коллоидные (Желатиноль, Реополиглюкин) и кристаллоидные (физиологический, Дисоль) раствор. Такие средства вводят в количестве не более 4 л в сутки.
Недостаточность вырабатываемого секрета поджелудочной железы устраняют с помощью заместительной ферментной терапии. Чаще всего врачи назначают препараты на основе панкреатина, которые следует применять во время еды. Такие лекарственные средства не содержат в составе жирных кислот агрессивного воздействия, а количество ферментных веществ является достаточным для переваривания пищи.
Хирургическое лечение алкогольного панкреатита предусматривает удаление кист и других новообразований. Иногда может потребоваться резекция определенной части органа и закрытие свищевых проходов. Обычно оперативное вмешательство назначается в наиболее тяжелых случаях, когда консервативные способы лечения являются неэффективными. Следует помнить, что такой способ терапии значительно увеличивает риск появления сахарного диабета.
Диета при лечении
Во время лечения любой формы панкреатита необходимо полностью исключить из рациона жирную, жареную и копченую пищу, молоко и сахар. Такие продукты оказывают стимулирующее воздействие на секрецию панкреатического сока, что оказывает отрицательное влияние при данном патологическом процессе. Запрещается употребление любых сладостей и выпечки, молочных продуктов в любом виде, консервированной пищи, наваристых бульонов, специй и крепкого кофе. Следует снизить до минимума количество потребляемой соли. При готовке пищи можно использовать только варку и обработку на пару. Любая жареная еда категорически запрещена. Не следует употреблять кислые фрукты, такие как яблоки, сливы, виноград, цитрусовые.

Во время диеты разрешается есть следующие продукты:
- каши, приготовленные на воде;
- ненаваристые супы;
- говяжьи или куриные котлеты, приготовленные на пару;
- нежирные сорта рыбы в отварном виде;
- омлет на пару;
- запеченные яблоки;
- отварные овощи;
- фруктовые компоты;
- травяной чай.
Данная диета должна быть довольно большой продолжительности, не менее 6 месяцев. При этом необходимо полностью отказаться от употребления алкогольных напитков, даже в самых малых количествах. Нарушение диетического питания приведет к появлению острых симптомов патологии. Следует помнить, что с каждым обострением болезни вылечить человека становится все сложнее. В результате острая форма панкреатита переходит в хроническую, избавиться от которой полностью невозможно.
Возможные осложнения и профилактика
Панкреатит может привести к развитию следующих осложнений:
- появление механической формы желтухи;
- формирование свищевых ходов;
- образование кистообразных опухолей.
Если на фоне панкреатита развивается желтуха, начинается сильное отравление организма желчью, которое приводит к появлению желтого оттенка кожных покровов.
Еще одним довольно распространенным последствием такого заболевания является сахарный диабет. Кроме того, панкреатит зачастую приводит к формированию аденокарциномы (опухоли злокачественного характера в эндокринной железе). Такое явление имеет неутешительный прогноз и может снизить продолжительность жизни человека.
Для того чтобы противостоять алкогольному панкреатиту, необходимо полностью отказаться от курения и употребления алкогольных напитков. Рекомендуется питаться правильно и вести здоровый образ жизни. Соблюдение таких простых правил поможет избежать серьезных проблем со здоровьем и значительно увеличить продолжительность жизни.