Спаечная непроходимость кишечника
Патология, мешающая продвижению останков пищи и желудочного фермента в область прямой кишки, называется «спаечная кишечная непроходимость». Она может быть вызвана многими причинами, но, как правило, это происходит вследствие хирургического вмешательства. Игнорирование признаков заболевания и отсутствие лечения могут привести к более серьезным проблемам со здоровьем.
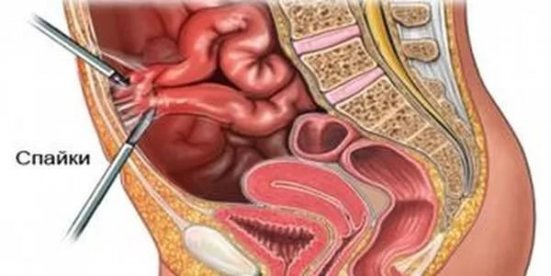
Спайка — это тяж, который образовывается из соединительных тканей. В дальнейшем она способствует сдвигу и срастанию внутренних органов. История болезни начинается с момента повреждения прохода. Это могут быть случайные механические травмы, инфекционные заболевания, скопления кровяных сгустков и чужеродных тел. В некоторых случаях наблюдается рост соединительной ткани, что дает повод для формирования небольших отростков. У 15% пациентов такие спайки возникают после перенесенных операций. Недуг проявляется сразу или через длительное время (вплоть до нескольких лет). Некоторые люди имеют предрасположенность к формированию таких спаек. Она вызвана избытком ферментов. В такой ситуации болезнь может проявиться даже после незначительной травмы.
История болезни
Еще в древности люди страдали от симптомов заболевания «кишечная непроходимость». История говорит о том, что первым диагностировать ее смог датский анатом Бартолин в 1654 году. Спаечный процесс впервые был описан Хантером в 1797 году.
Но официально история болезни ведет свой отсчет с 1906 года. Именно тогда Биллер впервые смог продемонстрировать рентгенологическое изображение газовых пузырей брюшной полости. В 1911 Шварц предложил использовать контрастный метод обследования кишок с целью определения механической кишечной непроходимости.
В 1910 году Вейстерман использовал способ длительной зондовой аспирации желудочного содержимого с целью лечения пареза желудочно-кишечного тракта. В 1931 году Хеллер использовал гастростомию.
Причины
Спаечная непроходимость кишечника бывает динамической и механической формы. Главным основанием для возникновения динамической формы являются кишечные спазмы. Они провоцируются многими факторами: отравление химикатами, инфекционные заболевания и пр. Признаки механической непроходимости кишечника встречаются у более чем 70% пациентов. Причиной является огромное скопление спаек, стеснение некоторых участков кишечника во время грыжи, заворот, глисты или камни в желчном пузыре. Другие причины появления спаек:
- гнойные воспаления и кровотечения в брюшной полости (например, перитонит);
- ишемия ЖКТ;
- оперативное вмешательство, которое приводит к пересушиванию брюшины (аппендэктомия, оперирование матки и ее придатков).
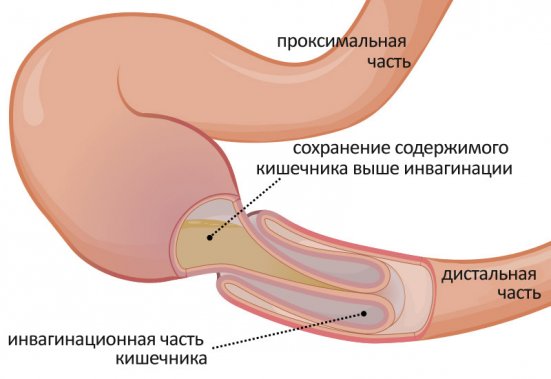
Процесс формирования спаек начинается при нарушении резорбции воспалительного элемента и его замещении соединительной тканью. Брюшная полость после травмирования начинает вырабатывать экссудат клеевидной консистенции. В дальнейшем его клетки формируют соединительную ткань. Из нее теряется фибрин, который рассасывается после полного заживления. Если же фибрин остается на месте, то со временем он обрастает коллагеновыми и эластическими волокнами, что в итоге становится причиной формирования спаек. В исключительных ситуациях наблюдается инвагинация кишечника.
Симптоматика
У острой формы спаечной кишечной непроходимости наблюдаются разные признаки, которые обуславливаются продолжительностью недуга. Главные характеристики: резкое начало, интенсивные болевые ощущения в районе живота, большой объем рвотной массы с примесью желчи. На более поздних строках наблюдается эксикоз: заострение черт лица, язык становится суховатым, живот увеличивается в размерах, повышается уровень перистальтики кишечника. Кишечные петли в раздутом состоянии начинают контурировать сквозь стенки брюшины (симптом Валя). Во время ректального исследования можно заметить, что полость прямой кишки пустая и баллонообразно раздута. Рентгенологические симптомы становятся более выраженными: при наличии низкой непроходимости заметна множественность уровней кишечника (или чаши Клойбера). При высоком уровне они единичные и проявляются в виде затемнения нижней части живота.
Плавное начинание свойственно и той форме недуга, которая вызывается воспалительным инфильтратом. Но до того как заболевание начнет проявлять себя, можно заметить ослабление общего состояния организма и повышение температуры тела. В области брюшины прощупывается уплотненное скопление инфильтратов, доставляющее болезненные ощущения. Анализы крови показывают наличие гнойного воспаления.
Странгуляционная непроходимость длится в качестве сверхострой формы. Боли имеют схваткообразный характер. Наблюдаются регулярные позывы к рвоте. В рвотных массах содержатся остатки пищи и слизь. Очень быстро возрастает уровень проявления токсикоза и эксикоза. На раннем этапе живот не вздувается. Он мягкий и с симметричной формой, но с болезненными симптомами. В кишечной полости четко слышны перистальтические шумы. Позже пациент кажется вялым и малоподвижным. У него усиливаются признаки токсикоза и перитонита.
Диагностика
Диагностируют спаечную кишечную непроходимость основываясь на основных симптомах и информации из истории болезни, которая привела к операции в брюшной полости. Первостепенные способы диагностирования:
- обзорный рентген брюшной полости;
- контрастирование кишечника взвесью сульфата бария и последующий рентгенологический осмотр.
Такое обследование позволит узнать уровень растяжки кишечных петель, чаши Клойбера, обнаружить затемнения в нижней части живота и застой контраста в некоторых петлях.
Сегодня для диагнострования спаечной кишечной непроходимости используют и такие методы, как КТ, лапароскопия, УЗИ органов брюшной полости, МРТ. При их помощи гастроэнтеролог или хирург смогут определить причину проявления недуга, его форму и уровень тяжести повреждений.
Лечение
Ранняя кишечная непроходимость лечится при помощи комплексных консервативных процедур. Тяжелее всего в этой ситуации определить необходимое время лечения и самый подходящий способ хирургического вмешательства. Все детали в подробностях описываются в истории болезни. Перед операцией пациент придерживается схемы питания, состоящей из специальной питательной смеси. В этот период проводят дополнительные физиопроцедуры, которые влияют на уровень сокращения толстой кишки и снижают скорость потери влаги в организме. При острой непроходимости назначаются срочные предоперационные мероприятия. Применяют:
- промывание живота;
- клизму;
- двухстороннюю почечную блокаду с использование новокаина.
В той ситуации, когда признаки недуга проявляются на третьи сутки по окончании операционных действий, нужно устранить паретический элемент непроходимости. Для этого в область перидурального пространства вводится тримекаин. В дополнение прописывают сифонные клизмы, промывание желудка и гипертонический раствор натрия хлорида (внутривенное введение). Все эти процедуры осуществляются курсами.
Под хирургическим вмешательством при спаечной кишечной непроходимости подразумевается резекция кишечника, спаечное рассоединение, обходной анастомоз. Достаточно широкой популярностью обладает и хирургический метод Нобля, в процессе которого врачи частично или полностью разъединяют петли и избавляются от спаек. При этом части тонкого кишечника укладываются смежно, сшиваются и прочно фиксируются в этом положении.
В послеоперационный период больному внутривенно вводят кровезаменитель и солевой раствор, проводят антибактериальную и воспалительную терапии и стимулирование моторной деятельности кишечника. На первых порах пациенту показано придерживаться постельного режима. Также существует специальная диета. Время приема пищи и жидкости определяет доктор. Во время первого послеоперационного месяца больной находится в условиях диспансерного наблюдения и посещает физиотерапевтические процедуры.
Рацион во время лечения
Терапевтический комплекс при кишечной непроходимости включает в себя и особую схему питания. Диета прописывается врачом. Следите за тем чтобы суточная доза еды была минимальной. Старайтесь не перенасыщаться и не перегружать свою пищеварительную систему. Рацион должен быть щадящим и предусматривать дробные приемы пищи. Промежуток между трапезами длится до 3-х часов. Суточная норма жидкостей — до 2-х литров. Основой рациона могут быть:
- нежирные бульоны на основе мяса и овощей;
- отвары;
- отварные блюда в пюреобразном состоянии;
- каши на водяной основе;
- суфле из творога;
- компот.

Диета полностью исключает из рациона употребление кефира, молока, газированных вод и продуктов с плотной консистенцией.
Профилактические меры
Профилактика осложнений во время операции проявляется в бережном ее осуществлении, своевременном откачивании лишних кровяных накоплений и избегании обезвоживания брюшной полости. Дополнительные профилактические мероприятия: ввод сухих препаратов и извлечение чужеродных тел.
В послеоперационный период применяют такие виды физиопроцедур, как УВЧ и электрофорез. Нелишними будут занятия лечебной физкультурой и соблюдение диеты. При скрупулезном выполнении всех предписаний врача прогноз благоприятен. Но возможность рецидива не исключается.